Tratamento não cirúrgico de hérnia de disco e ciática em El Paso, TX
Um disco herniado, também conhecido como disco escorregadio ou rompido, é uma condição de saúde que ocorre quando uma lágrima no anel externo e fibroso de um disco intervertebral faz com que sua porção central macia se eleva para fora da cartilagem danificada e circundante. As hérnias de disco são geralmente devidas à degeneração do anel externo de um disco intervertebral, conhecido como anulus fibrosus. Trauma, levantamento de lesões ou esforço também pode causar uma hérnia de disco. Uma lágrima no disco intervertebral pode resultar na liberação de produtos químicos que podem causar irritação e, finalmente, tornar-se o causa direta de dor nas costas severa, mesmo sem compressão da raiz do nervo.
As hérnias de disco também se desenvolvem geralmente após uma protrusão discal previamente existente, uma condição de saúde na qual as camadas mais externas do anulus fibrosus permanecem intactas, no entanto, estas podem inchar se o disco for colocado sob pressão. Ao contrário de uma hérnia de disco, nenhuma das seções semelhantes a gel escapa do disco intervertebral. Os discos de hérnia muitas vezes curam por conta própria dentro de várias semanas. Hérnias discais graves podem exigir cirurgia, no entanto, uma variedade de estudos demonstrou que o tratamento não operatório pode ajudar a melhorar e gerenciar o processo de recuperação de uma hérnia de disco, sem a necessidade de intervenções cirúrgicas.
Tratamento cirúrgico vs não-cirúrgico para hérnia de disco lombar usando o estudo de pesquisa de resultados de paciente de coluna (SPORT): um estudo randomizado
Sumário
- Background: A discectomia lombar é o procedimento cirúrgico mais comum realizado para os sintomas de coluna e nas costas em pacientes norte-americanos, mas a eficácia do procedimento em relação aos cuidados não operatórios permanece controversa.
- Objetivo: Avaliar a eficácia da cirurgia de hérnia de disco intervertebral lombar.
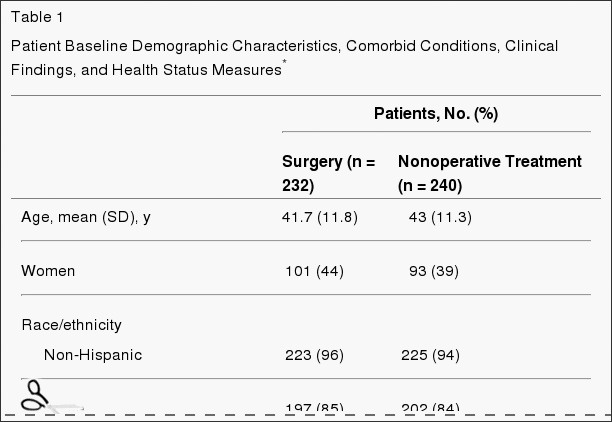
- Design, configuração e pacientes: O Spine Patient Outcomes Research Trial, um ensaio clínico randomizado envolvendo pacientes entre março 2000 e novembro 2004 de clínicas de coluna multidisciplinar 13 em 11 estados dos EUA. Os doentes eram candidatos a cirurgia 501 (idade média, 42 anos; 42% mulheres) com hérnia de disco intervertebral lombar confirmada por imagem e sinais e sintomas persistentes de radiculopatia durante pelo menos 6 semanas.
- Intervenções: Discectomia aberta padrão versus tratamento não operatório individualizado para o paciente.
- Medidas de saída principais: Os desfechos primários foram mudanças desde o início para as escalas de dor física e função física do Medical Outcomes Study e o Oswestry Disability Index modificado (versão MODEMS do American Academy of Orthopaedic Surgeons) nas semanas 36, meses 6, meses 3, e 6 e 1 anos a partir da inscrição. Os desfechos secundários incluíram a gravidade da ciática, conforme medida pelo índice de ciatalgia da ciática, a satisfação com os sintomas, a melhora autorreferida e o status de emprego.
- Resultados: A adesão ao tratamento atribuído foi limitada: 50% dos pacientes designados para cirurgia receberam cirurgia dentro de 3 meses de inscrição, enquanto 30% daqueles designados para tratamento não operatório receberam cirurgia no mesmo período. Análises de intenção de tratamento demonstraram melhorias substanciais para todos os desfechos primários e secundários em ambos os grupos de tratamento. As diferenças entre os grupos nas melhorias foram consistentemente a favor da cirurgia em todos os períodos, mas foram pequenas e não estatisticamente significativas para os desfechos primários.
- Conclusões: Os pacientes nos grupos de tratamento cirúrgico e não-cirúrgico melhoraram substancialmente ao longo de um período de 2 anos. Devido ao grande número de pacientes que cruzaram as duas direções, conclusões sobre a superioridade ou equivalência dos tratamentos não são justificadas com base na análise da intenção de tratar.
- Registro de avaliação: clinicaltrials.gov Identificador: NCT00000410).
A discectomia lombar é o procedimento cirúrgico mais comum realizado nos Estados Unidos para pacientes com sintomas nas costas e nas pernas; a grande maioria dos procedimentos é eletiva. No entanto, a hérnia de disco lombar é frequentemente vista em estudos de imagem na ausência de sintomas [1,2] e pode regredir com o tempo sem cirurgia. [3] Variação de até 15 nas taxas de discectomia regional nos Estados Unidos [4] e taxas mais baixas internacionalmente levantam questões sobre a adequação de algumas dessas cirurgias. [5,6]
Diversos estudos compararam cirurgias e não operatórias tratamento de pacientes com disco herniado, mas as diferenças de linha de base entre grupos de tratamento, amostras pequenas ou falta de medidas de desfecho validadas nestes estudos limitam as conclusões baseadas em evidências sobre o tratamento ideal. [7-12] O Estudo de Pesquisa de Resultados de Pacientes (SPORT) foi iniciado em março 2000 para comparar os resultados do tratamento cirúrgico e não operatório para hérnia de disco intervertebral lombar, estenose espinhal, ou espondilolistese degenerativa. [13] O estudo incluiu uma coorte randomizada e uma coorte observacional que se recusou a ser randomizada em favor de designar seu próprio tratamento todos os demais critérios para inclusão e que concordaram em realizar o seguimento de acordo com o mesmo protocolo. Este artigo relata os resultados da intenção de tratar por meio de 2 anos para a coorte randomizada.
De Depósito
Design de estudo
O SPORT foi conduzido nas práticas multidisciplinares da coluna 13 nos estados norte-americanos da 11 (Califórnia, Geórgia, Illinois, Maine, Michigan, Missouri, Nebraska, Nova Iorque, New Hampshire, Ohio, Pensilvânia). O comitê de seres humanos de cada instituição participante aprovou um protocolo padronizado. Todos os pacientes forneceram consentimento informado por escrito. Um painel independente de monitoramento de dados e segurança monitorou o estudo em intervalos de meses 6. [13]
População Paciente
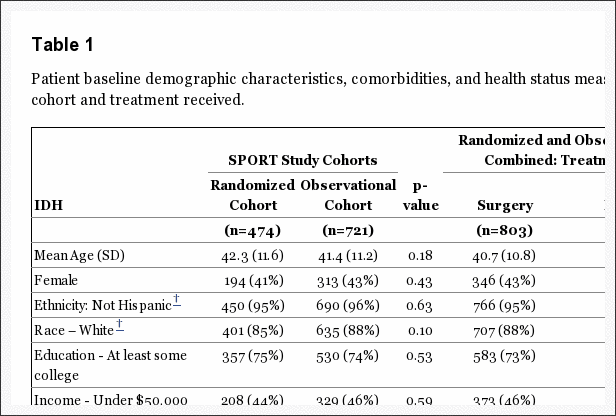
Os pacientes foram considerados para inclusão se tivessem 18 anos e mais e diagnosticados pelos médicos participantes durante o período de inclusão no estudo como portadores de hérnia de disco intervertebral e sintomas persistentes, apesar de algum tratamento não cirúrgico por pelo menos 6 semanas. O conteúdo dos cuidados pré-operatórios de pré-inscrição não foi pré-especificado no protocolo, mas incluiu educação / aconselhamento (71%), fisioterapia (67%), injeções epidurais (42%), terapia quiroprática (32%), medicamentos anti-inflamatórios (61% ) e analgicos opides (40%).
Os critérios de inclusão específicos no momento da inscrição foram dor radicular (abaixo do joelho para hérnias lombares inferiores, na parte anterior da coxa para hérnias lombares superiores) e evidência de irritação da raiz nervosa com um sinal positivo de tensão da raiz nervosa (elevação da perna retapositiva entre 30 e 70 ou sinal de tensão femoral positivo) ou um déficit neurológico correspondente (reflexo deprimido assimétrico, sensação diminuída em uma distribuição dermátmica ou fraqueza em uma distribuição miotômica). Além disso, todos os participantes eram candidatos cirúrgicos submetidos a imagens vertebrais avançadas (97% de ressonância magnética, 3% de tomografia computadorizada) mostrando hérnia de disco (protrusão, extrusão ou fragmento sequestrado) [14] em um nível e lado correspondentes aos sintomas clínicos . Pacientes com múltiplas hérnias foram incluídos se apenas uma das hérnias fosse considerada sintomática (ou seja, se apenas uma fosse operada).
Os critérios de exclusão incluíram cirurgia lombar anterior, síndrome da cauda equina, escoliose maior que 15 , instabilidade segmentar (> 10 movimento angular ou> 4 mm de translação), fraturas vertebrais, infecção ou tumor da coluna vertebral, espondiloartropatia inflamatória, gravidez, comorbidades contraindicando a cirurgia , ou incapacidade / falta de vontade de fazer uma cirurgia dentro de 6 meses.
Intervenções de Estudo
A cirurgia foi uma discectomia aberta padrão com exame da raiz nervosa envolvida. [15,16] O procedimento acordado por todos os centros participantes foi realizado sob anestesia geral ou local, com pacientes em pronação ou posição no peito do joelho. Os cirurgiões foram encorajados a usar a ampliação da lupa ou um microscópio. Usando uma incisão na linha média refletindo os músculos paraespinhais, o espaço interlaminar foi inserido como descrito por Delamarter e McCullough. [15] Em alguns casos, a borda medial da faceta superior foi removida para fornecer uma visão clara da raiz nervosa envolvida. Usando uma pequena incisão anular, o fragmento do disco foi removido conforme descrito por Spengler. [16] O canal foi inspecionado e o forame foi sondado por disco residual ou patologia óssea. A raiz do nervo foi descomprimida, deixando-a livremente móvel.
O grupo de tratamento não operatório recebeu cuidado usual com o protocolo do estudo recomendando que o tratamento não cirúrgico mínimo inclua pelo menos fisioterapia ativa, educação / aconselhamento com instrução de exercícios em casa e antiinflamatórios não esteroidais, se tolerado. Outros tratamentos não operatórios foram listados, e os médicos foram encorajados a individualizar o tratamento para o paciente; todos os tratamentos não operatórios foram monitorados prospectivamente. [13,17]
Medidas de Estudo
As medidas primárias foram o Medical Outcomes Study 36-item Health Survey Short-Form (SF-36) dor corporal e escalas de função física [18-21] e da Academia Americana de versão cirurgiões ortopédicos modems da Disability Index Oswestry (ODI). [22] Conforme especificado no protocolo do estudo, os desfechos primários foram alterações desde a linha de base nestas escalas nas semanas 6, 3 meses, 6 meses e 1 e 2 anos após a inscrição.
medidas secundários incluíram melhora do paciente auto-relato, situação de trabalho e satisfação com sintomas atuais e com cuidado [23] A gravidade dos sintomas foi medida pelo Índice Bothersomeness ciática. (intervalo, 0-24; pontuações mais altas representam sintomas piores). [24,25]
Recrutamento, Inscrição e Randomização
Uma enfermeira de pesquisa em cada local identificou possíveis participantes e verificou a elegibilidade. Para recrutamento e consentimento informado, os vídeos baseados em evidências descreveram os tratamentos cirúrgicos e não-cirúrgicos e os benefícios, riscos e incertezas esperados. [26,27] Os participantes foram convidados a participar do estudo randomizado ou de uma coorte observacional concomitante, cujos resultados são relatados em um artigo complementar.
A inscrição começou em março 2000 e terminou em novembro 2004. As variáveis iniciais foram coletadas antes da randomização. Os pacientes relataram raça e etnia usando as categorias do National Institutes of Health.
A atribuição de tratamento aleatório gerada por computador com base em blocos permutados (blocos gerados aleatoriamente de 6, 8, 10 e 12) [28] ocorreu imediatamente após a inscrição, através de um sistema automatizado em cada local, garantindo a ocultação da alocação adequada. As medidas do estudo foram coletadas no início e em visitas regulares de acompanhamento. Visitas de seguimento a curto prazo ocorreram nas semanas 6 e 3 meses. Se a cirurgia foi adiada para além das semanas 6, foram obtidos dados de seguimento adicionais 6 semanas e 3 meses após a cirurgia. Visitas de seguimento a longo prazo ocorreram nos meses 6, 1 ano após a inscrição e anualmente depois disso.
Análise estatística
Originalmente, determinamos que um tamanho de amostra de 250 pacientes em cada grupo de tratamento fosse suficiente (com um nível de significância bilateral de 2 e 05% de poder) para detectar uma diferença de 85 pontos nas escalas de dor corporal e funcionamento físico do SF-10 ou um tamanho de efeito semelhante no ODI. Essa diferença correspondeu aos relatos dos pacientes de estar "um pouco melhor" no Maine Lumbar Spine Study (MLSS). [36] O cálculo do tamanho da amostra permitiu até 29% de dados ausentes, mas não levou em consideração nenhum nível específico de não adesão.
As análises para os desfechos primários e secundários usaram todos os dados disponíveis para cada período com base na intenção de tratar. Os desfechos pré-determinados para o estudo incluíram resultados em cada uma das 6 semanas, 3 meses, 6 meses, 1 ano e 2 anos. Para ajustar o possível efeito de dados perdidos nos resultados do estudo, a análise das mudanças médias para resultados contínuos foi realizada usando estimativa de probabilidade máxima para modelos de efeitos mistos longitudinais sob suposições 'ausentes ao acaso' e incluindo um termo para centro de tratamento. Análises comparativas foram realizadas usando os métodos de imputação única de valor de linha de base transportado e último valor transportado, bem como um modelo longitudinal misto controlando para covariáveis associadas a visitas perdidas. [30]
Para resultados secundários binários, os modelos de regressão logística longitudinal foram ajustados usando equações de estimativas generalizadas [31], conforme implementado no programa PROC GENMOD da versão SAS 9.1 (Instituto SAS Inc, Cary, NC). Os efeitos do tratamento foram estimados como diferenças nas proporções estimadas nos grupos de tratamento 2.
P <05 (2 lados) foi usado para estabelecer a significância estatística. Para os resultados primários, intervalos de confiança de 95% (ICs) para os efeitos médios do tratamento foram calculados em cada ponto de tempo designado. Testes globais da hipótese conjunta de nenhum efeito do tratamento em qualquer um dos períodos designados foram realizados usando os testes de Wald [32] conforme implementado no SAS. Esses testes são responsáveis pela correlação intraindividual devido a medições repetidas ao longo do tempo. [32]
A não adesão ao tratamento atribuído aleatoriamente pode significar que a análise por intenção de tratar subestima o benefício real do tratamento. [33,34] Como uma análise de sensibilidade pré-planejada, também estimamos uma análise longitudinal como tratada com base nas comparações daqueles realmente tratados cirurgicamente e não operativamente. Medidas repetidas de resultados foram usadas como variáveis dependentes, e o tratamento recebido foi incluído como uma covariável variável com o tempo. Os ajustes foram feitos para o tempo da cirurgia em relação à data de inscrição original para aproximar os tempos de acompanhamento designados. Variáveis de linha de base que foram encontradas individualmente para prever dados perdidos ou tratamento recebido em 1 ano foram incluídas para ajustar para possível confusão.
Resultados
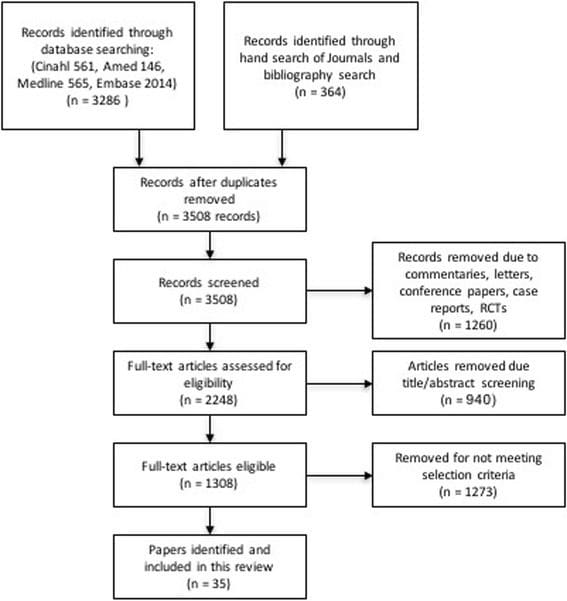
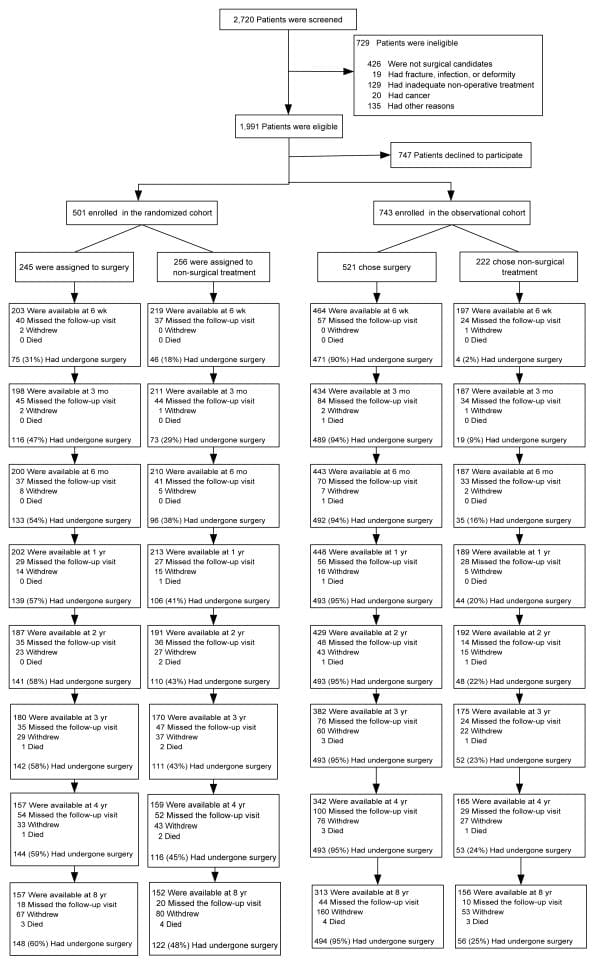
O SPORT obteve inscrição total, com 501 (25%) de pacientes elegíveis para 1991 inscritos no ensaio randomizado. Um total de 472 participantes (94%) completaram pelo menos 1 visita de acompanhamento e foram incluídos na análise. Os dados estavam disponíveis entre 86% e 73% dos pacientes em cada um dos tempos de acompanhamento designados (Figura 1).
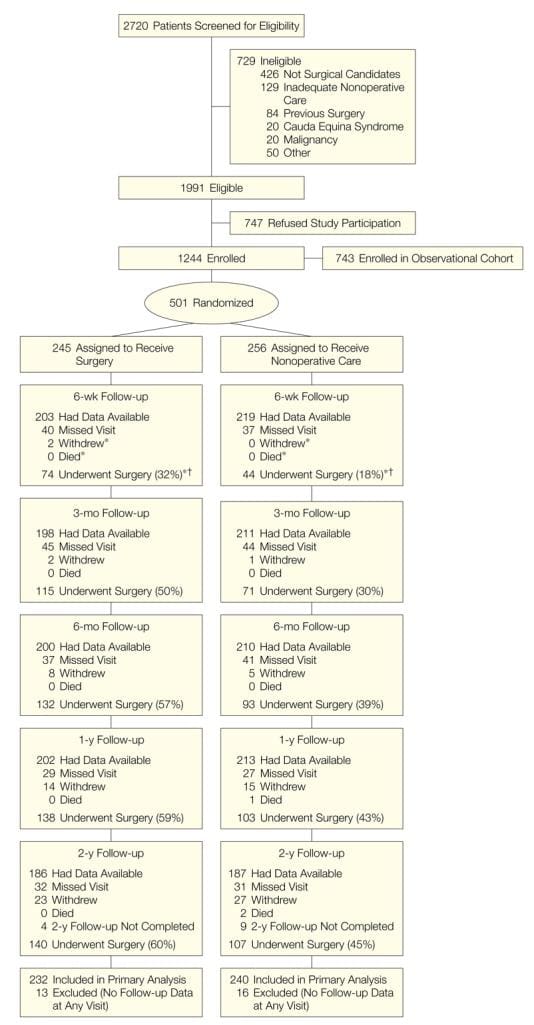
Figura 1: Diagrama de Fluxo da Avaliação Esportiva Controlada Aleatória de Hérnia de Disco: Exclusão, Inscrição, Aleatorização e Acompanhamento.
Características do paciente
As características básicas do paciente são mostradas na Tabela 1. No geral, a população do estudo tinha uma idade média de 42 anos, com maiorias sendo do sexo masculino, branco, empregado e tendo frequentado pelo menos alguma faculdade; 16% estavam recebendo compensação por incapacidade. Todos os pacientes tinham dor nas pernas radicular, 97% em uma distribuição dermatomal clássica. A maioria das hérnias estava em L5-S1, póstero-lateral, e foram extrusões por critérios de imagem. [14] Os grupos randomizados 2 foram semelhantes no início do estudo.
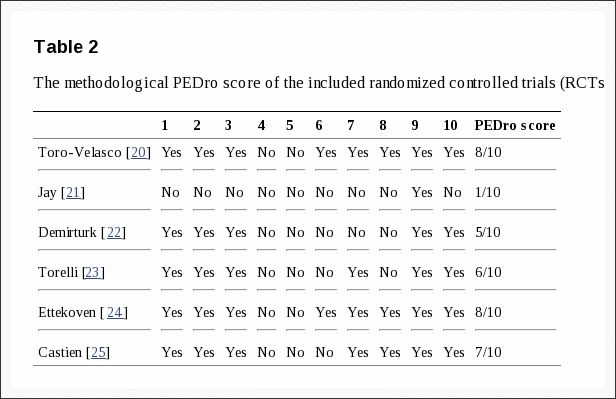
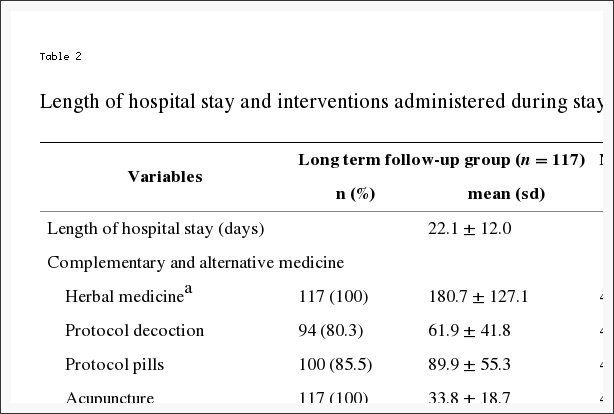
Tratamentos não cirúrgicos
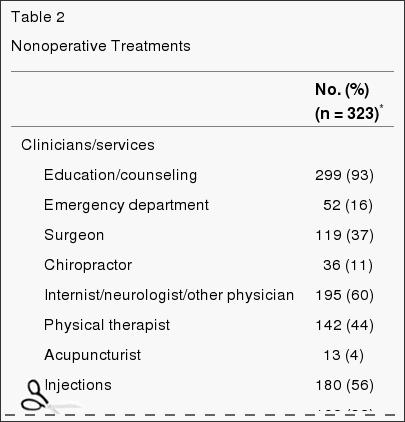
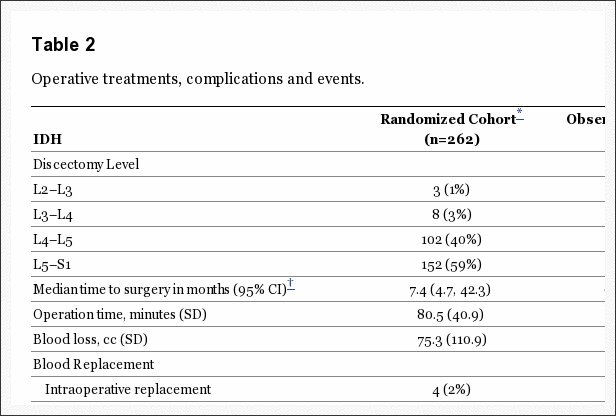
Uma variedade de tratamentos não cirúrgicos foram utilizados durante o estudo (Tabela 2). A maioria dos pacientes recebeu educação / aconselhamento (93%) e medicamentos anti-inflamatórios (61%) (antiinflamatórios não-esteróides, inibidores da ciclooxigenase 2 ou esteróides orais); 46% recebeu opiáceos; mais de 50% receberam injeções (por exemplo, esteróides epidurais); e 29% foram prescritos restrição de atividade. Quarenta e quatro por cento receberam fisioterapia ativa durante o julgamento; no entanto, 67% recebeu antes da inscrição.
Tratamento Cirúrgico e Complicações
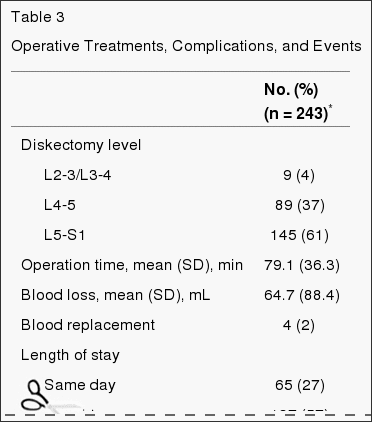
A tabela 3 apresenta as características do tratamento cirúrgico e complicações. A mediana do tempo cirúrgico foi de minutos 75 (intervalo interquartílico, 58-90), com uma perda sanguínea mediana de 49.5 mL (intervalo inter-azul, 25-75). Apenas 2% necessitaram de transfusões. Não houve mortes perioperatórias; 1 paciente morreu de complicações do parto 11 meses após a inscrição. A complicação intraoperatória mais comum foi a ruptura dural (4%). Não houve complicações pós-operatórias em 95% de pacientes. A reoperação ocorreu em 4% dos pacientes no ano 1 da cirurgia inicial; mais de 50% das reoperações foram para hérnias recorrentes no mesmo nível.
Não-adesão
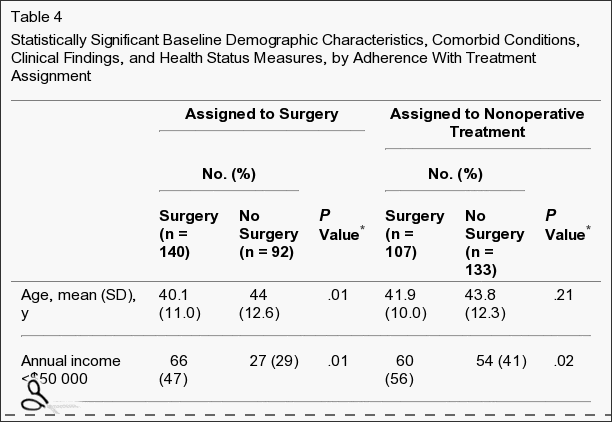
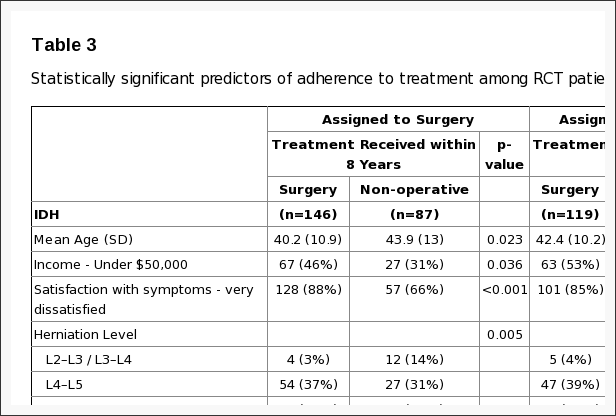
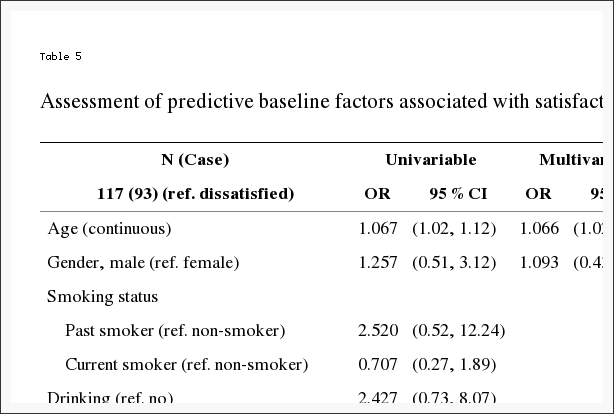
A não adesão à atribuição de tratamento afetou ambos os grupos, ou seja, alguns pacientes no grupo de cirurgia optaram por atrasar ou recusar a cirurgia, e alguns no grupo de tratamento não operatório cruzaram para receber a cirurgia (Figura 1). As características dos pacientes cruzados que eram estatisticamente diferentes dos pacientes que não cruzavam são mostradas na Tabela 4. Aqueles com maior probabilidade de cruzar para receber cirurgia tendiam a ter rendimentos mais baixos, piores sintomas basais, mais incapacidade basal no ODI e eram mais propensos a classificar seus sintomas como piorando na inscrição do que os outros pacientes recebendo tratamento não operatório. Aqueles com maior probabilidade de cruzar para receber cuidados não operatórios eram mais velhos, tinham renda mais alta, eram mais propensos a ter uma hérnia de disco lombar superior, menos probabilidade de ter um resultado positivo no teste de levantamento de perna reta, tinham menos dor, melhor função física, menos deficiência no ODI, e eram mais propensos a classificar seus sintomas como melhores na inscrição do que os outros pacientes cirúrgicos.
Dados ausentes
As taxas de dados perdidos foram equivalentes entre os grupos em cada momento, sem evidência de desistência diferencial de acordo com o tratamento atribuído. As características dos pacientes com visitas perdidas foram muito semelhantes às do resto da coorte, exceto que os pacientes com dados faltantes eram menos propensos a se casar, mais propensos a receber compensação por incapacidade, mais propensos a fumar, mais propensos a exibir fraqueza motora de base e tinham escores resumidos de base de componentes mentais no SF-36.
Análises de intenção de tratar
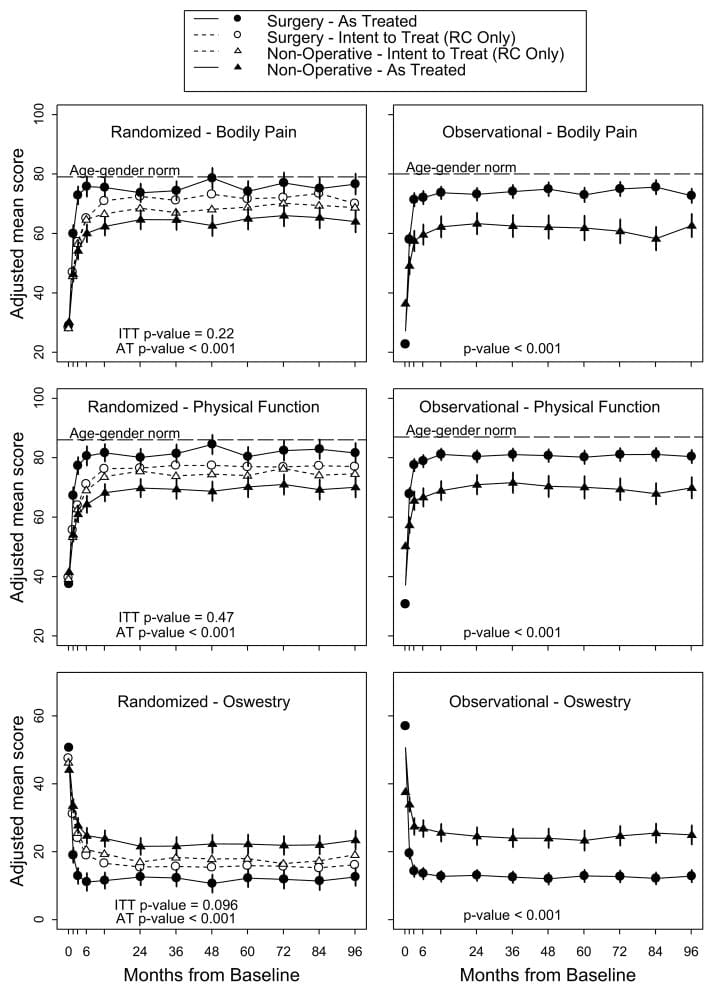
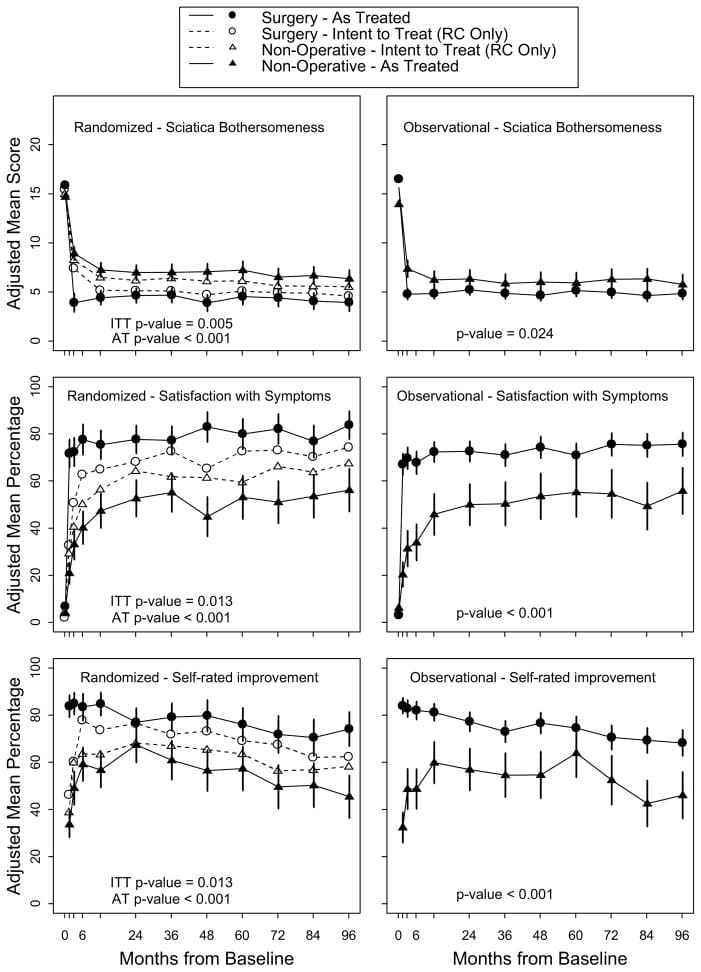
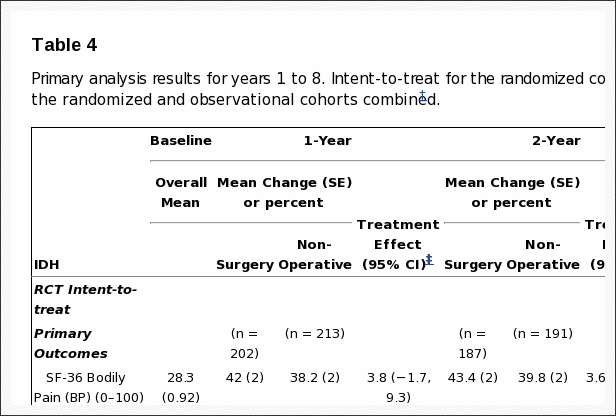
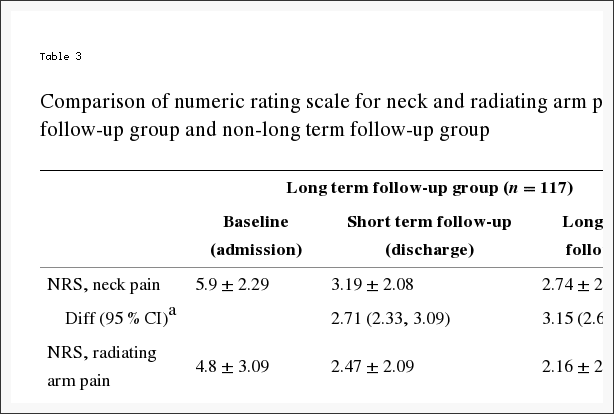
A Tabela 5 mostra as alterações médias estimadas da linha de base e os efeitos do tratamento (diferenças nas mudanças da linha de base entre os grupos de tratamento) por 3 meses, 1 ano e 2 anos. Para cada medida e em cada ponto, o efeito do tratamento favorece a cirurgia. Os efeitos do tratamento para os resultados primários foram pequenos e não estatisticamente significativos em nenhum dos pontos. Conforme mostrado na Figura 2, ambos os grupos de tratamento mostraram grandes melhorias em cada um dos tempos de acompanhamento designados, com pequenas vantagens para a cirurgia. No entanto, para cada resultado primário, o teste global combinado para qualquer diferença em qualquer período não foi estatisticamente significativo. Este teste leva em conta as correlações intraindividuais, conforme descrito na seção Métodos..
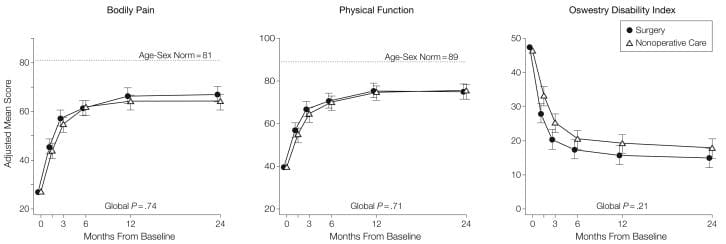
Figura 2: Escores médios ao longo do tempo para SF-36 Dor Corporal e Escalas de Função Física e Índice de Incapacidade Oswestry.
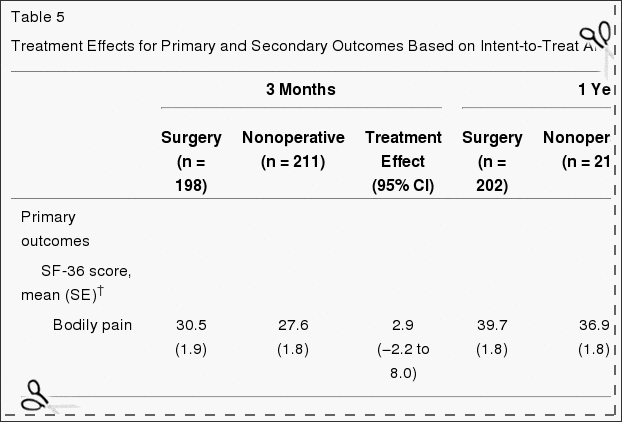
Quadro 5: Efeitos do tratamento para desfechos primários e secundários baseados em análises de intenção de tratar *
Para o resultado secundário de incômodo ciática, a Tabela 5 e a Figura 3 mostram que houve maiores melhorias no Índice de Incomodação Ciática no grupo de cirurgia em todos os tempos de acompanhamento designados: 3 meses (efeito do tratamento,? 2.1; IC 95%,? 3.4 a? 0.9), 1 ano (efeito do tratamento,? 1.6; IC de 95%,? 2.9 a? 0.4) e 2 anos (efeito do tratamento,? 1.6; IC de 95%,? 2.9 a? 0.3), com resultados de o teste de hipótese global sendo estatisticamente significativo (P = 003). A satisfação do paciente com os sintomas e o tratamento mostrou pequenos efeitos em favor da cirurgia, enquanto a situação profissional mostrou pequenos efeitos em favor do cuidado não operatório, mas nenhuma dessas mudanças foi estatisticamente significativa. O progresso autoavaliado mostrou uma pequena vantagem estatisticamente significativa para a cirurgia (P = 04).
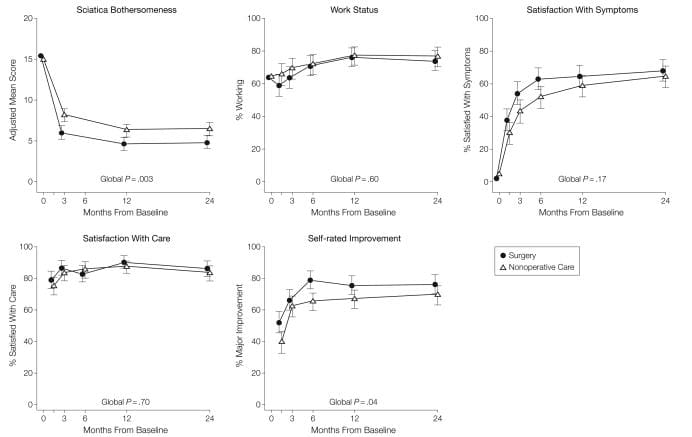
Figura 3: Medidas ao longo do tempo para ciática Bothersomeness Index, status de emprego, satisfação com os sintomas, satisfação com cuidado e auto-avaliação de melhoria.
As análises conforme o tratamento com base no tratamento recebido foram realizadas com ajustes para o tempo da cirurgia e fatores que afetam o cruzamento do tratamento e os dados ausentes. Estes produziram resultados muito diferentes do que a análise de intenção de tratar, com vantagens fortes e estatisticamente significativas vistas para a cirurgia em todos os tempos de acompanhamento ao longo de 2 anos. Por exemplo, em 1 ano, os efeitos do tratamento estimados para as escalas de dor corporal e função física SF-36, o ODI e as medidas de ciática foram de 15.0 (IC de 95%, 10.9 a 19.2), 17.5 (IC de 95%, 13.6 a 21.5 ),? 15.0 (IC de 95%,? 18.3 a? 11.7) e? 3.2 (IC de 95%,? 4.3 a? 2.1), respectivamente.
A análise de sensibilidade foi realizada para 4 métodos analíticos diferentes de lidar com os dados ausentes. Um método foi baseado em alterações médias simples para todos os pacientes com dados em um determinado momento, sem nenhum ajuste especial para dados ausentes. Dois métodos usaram métodos de imputação única - valor de linha de base transportado e último valor transportado. [32] O último método usou a mesma abordagem de modelos mistos para estimar as mudanças médias conforme apresentado na Tabela 5, mas também ajustada para fatores que afetam a probabilidade de dados perdidos. As estimativas do efeito do tratamento em 1 ano variaram de 1.6 a 2.9 para a escala de dor corporal SF-36, 0.74 a 1.4 para a escala de função física,? 2.2 a? 3.3 para o ODI e? 1.1 a? 1.6 para as medidas de ciática. Dados esses intervalos, parece não haver diferenças substanciais entre qualquer um desses métodos.

Insight do Dr. Alex Jimenez
Os sintomas de hérnia de disco variam quanto à localização da condição e aos tecidos moles adjacentes afetados ao longo da coluna. As hérnias discais lombares, uma das áreas mais comuns para a ocorrência de hérnia de disco, são caracterizadas pela compressão das raízes nervosas ao longo da parte inferior das costas e geralmente podem causar sintomas de ciática. A cirurgia é comumente recomendada para tratar hérnias de disco, no entanto, vários métodos de tratamento podem ajudar a gerenciar a condição sem a necessidade de intervenções cirúrgicas. Um estudo de pesquisa realizado em ciática causada por hérnia de disco determinou que cerca de 73 por cento dos participantes experimentaram uma melhora nos sintomas com o tratamento não-operatório. Os resultados deste artigo concluíram que o tratamento não operatório pode ser tão eficaz quanto a cirurgia no tratamento de hérnia de disco.
Comentário
Ambos os pacientes operados e não operados com hérnia de disco intervertebral melhoraram substancialmente durante um período de 2 anos. A análise da intenção de tratar neste estudo não mostrou efeitos de tratamento estatisticamente significativos para os desfechos primários; as medidas secundárias de gravidade da ciática e o progresso autorreferido mostraram vantagens estatisticamente significativas para a cirurgia. Estes resultados devem ser vistos no contexto das taxas substanciais de não-adesão ao tratamento atribuído. O padrão de não adesão é surpreendente porque, ao contrário de muitos estudos cirúrgicos, os grupos de tratamento cirúrgico e não operatório foram afetados. [35] O estudo anterior mais comparável [8] teve 26% crossover em cirurgia no ano 1, mas apenas 2% crossover out de cirurgia. Pode-se esperar que a mistura de tratamentos devido ao crossover crie um viés em direção ao nulo. [34] Os grandes efeitos observados na análise como tratados e as características dos pacientes cruzados sugerem que a análise da intenção de tratar subestima a verdadeira efeito da cirurgia.
Os achados do ESPORTE são consistentes com a experiência clínica em que o alívio da dor na perna foi a melhora mais notável e consistente com a cirurgia. É importante ressaltar que todos os pacientes neste estudo tinham dor nas pernas com exame físico e achados de imagem que confirmaram uma hérnia de disco. Havia pouca evidência de dano de qualquer tratamento. Nenhum paciente em qualquer grupo desenvolveu a síndrome da cauda eqüina; 95% de pacientes cirúrgicos não apresentaram complicações intraoperatórias. A complicação mais comum, ruptura dural, ocorreu em 4% dos pacientes, semelhante à 2% a 7% observada na meta-análise de Hoffman et al, 7 2.2% observada no MLSS, [29] e 4% no série recente de Stanford. [36]
Uma limitação é a potencial falta de representatividade dos pacientes que concordam em ser randomizados para cirurgia ou cuidados não-operatórios; no entanto, as características dos pacientes que concordaram em participar do SPORT foram muito semelhantes às de outros estudos. [29,36] A idade média dos anos 42 foi semelhante à média das idades no MLSS, [29] a série de Spangfort, [37] e o estudo randomizado de Weber, [8] e apenas um pouco mais antigo que os da série recente de Stanford (37.5 anos). [36] A proporção de pacientes que recebem compensação de trabalhadores no SPORT (16%) foi semelhante à proporção em a população de Stanford (19%), mas menor do que na população de MFEL (35%), que especificamente oversampled pacientes que recebem compensação. O estado funcional basal também foi semelhante, com uma média inicial de ODI de 46.9 no SPORT vs 47.2 na série de Stanford e uma média do escore de função física SF-36 de 39 no SPORT x 37 no MLSS.
Os rigorosos critérios de elegibilidade, no entanto, podem limitar a generalização desses resultados. Pacientes incapazes de tolerar os sintomas por 6 semanas e exigindo intervenção cirúrgica precoce não foram incluídos, nem foram pacientes sem sinais claros e sintomas de radiculopatia com confirmação de imagem. Não podemos tirar conclusões sobre a eficácia da cirurgia nesses outros grupos. No entanto, nossos critérios de entrada seguiram as diretrizes publicadas para seleção de pacientes para discectomia eletiva, e nossos resultados devem ser aplicados à maioria dos pacientes que enfrentam uma decisão cirúrgica. [38,39]
Para compreender completamente o efeito do tratamento da cirurgia em comparação com o tratamento não operatório, vale a pena observar como cada grupo se saiu. As melhorias com a cirurgia no SPORT foram semelhantes às da série anterior em 1 ano: para o ODI, 31 pontos vs 34 pontos na série de Stanford; para a escala de dor corporal, 40 pontos vs 44 na MLSS; e para o incômodo ciática, 10 pontos contra 11 no MLSS. Da mesma forma, Weber [8] relatou 66% "bons" resultados no grupo de cirurgia, em comparação com os 76% relatando "melhora significativa" e 65% satisfeitos com seus sintomas no SPORT.
As melhorias observadas com o tratamento não operatório no SPORT foram maiores do que aquelas no MLSS, resultando no pequeno efeito estimado do tratamento. A melhoria não-cirúrgica dos pontos 37, 35 e 9 na dor corporal, função física e incômodo da ciática, respectivamente, foi muito maior do que as melhorias dos pontos 20, 18 e 3 relatados no MLSS. A maior melhora com o tratamento não operatório no SPORT pode estar relacionada à grande proporção de pacientes (43%) que foram submetidos a cirurgia nesse grupo.
A principal limitação do SPORT é o grau de não adesão ao tratamento randomizado. Dado este grau de cruzamento, é improvável que a análise de intenção de tratar possa formar a base de uma estimativa válida do verdadeiro efeito do tratamento da cirurgia. A análise "como tratada" com ajustes para possíveis fatores de confusão mostrou efeitos muito maiores a favor do tratamento cirúrgico. No entanto, essa abordagem não tem a proteção forte contra confusão que é proporcionada pela randomização. Não podemos excluir a possibilidade de que diferenças basais entre os grupos tratados, ou a escolha seletiva de alguns, mas não de outros pacientes, para passar para a cirurgia, podem ter afetado esses resultados, mesmo após o controle de covariáveis importantes. Devido a restrições práticas e éticas, este estudo não foi mascarado pelo uso de procedimentos simulados. Portanto, quaisquer melhorias observadas com a cirurgia podem incluir algum grau de efeito placebo.
Outra limitação potencial é que a escolha de tratamentos não-cirúrgicos fica a critério do médico responsável e do paciente. No entanto, dadas as evidências limitadas sobre a eficácia para a maioria dos tratamentos não cirúrgicos para hérnia de disco lombar e variabilidade individual em resposta, a criação de um protocolo limitado e fixo para tratamento não operatório não foi clinicamente viável nem generalizável. Os tratamentos não operatórios utilizados foram consistentes com as diretrizes publicadas. Comparado com o MFEL, o SPORT teve menor uso de restrição de atividade, manipulação espinhal, estimulação nervosa elétrica transcutânea, e aparelhos ortopédicos, e taxas mais altas de injeções epidurais de esteroides e uso de narcóticos. analgésicos. Este protocolo flexível não operatório teve as vantagens da individualização que considerou as preferências do paciente na escolha do tratamento não operatório e de refletir a prática atual entre as práticas multidisciplinares da coluna. No entanto, não podemos concluir sobre o efeito da cirurgia versus qualquer tratamento não operatório específico. Da mesma forma, não podemos avaliar adequadamente a eficácia relativa de quaisquer diferenças na técnica cirúrgica.
Conclusão
Os pacientes nos grupos de tratamento cirúrgico e não operatório melhoraram substancialmente nos primeiros anos 2. Entre os grupos, as diferenças nas melhorias foram consistentemente a favor da cirurgia para todos os desfechos e em todos os períodos de tempo, mas foram pequenas e não estatisticamente significativas, exceto pelas medidas secundárias de gravidade da ciática e melhora autoavaliada. Devido ao grande número de pacientes que cruzaram as duas direções, conclusões sobre a superioridade ou equivalência dos tratamentos não são justificadas com base apenas na análise da intenção de tratamento.
Agradecimentos e notas de rodapé
Ncbi.nlm.nih.gov/pmc/articles/PMC2553805/
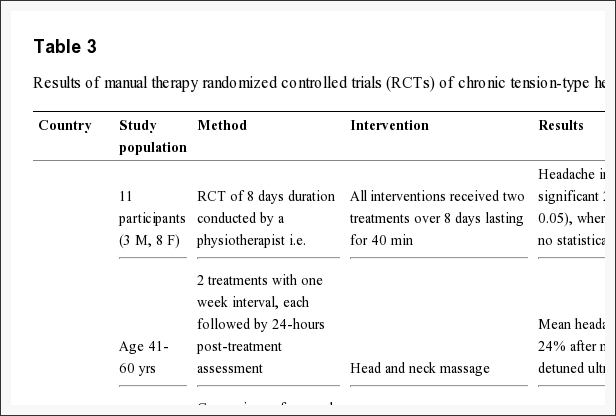
Manipulação ou Microdiskectomy para ciática? Um estudo clínico prospectivo e randomizado
Sumário
Objetivo: O objetivo deste estudo foi comparar a eficácia clínica da manipulação da coluna vertebral contra microdiskectomy em pacientes com ciática secundária à hérnia de disco lombar (LDH).
Métodos: Cento e vinte pacientes por meio de encaminhamento eletiva por médicos de atenção primária para cirurgiões de coluna neurocirúrgicos foram consecutivamente selecionados para sintomas de radiculopatia lombar unilateral secundária a LDH em L3-4, L4-5 ou L5-S1. Quarenta pacientes ANUENTES consecutivos que preencheram os critérios de inclusão (pacientes deve ter falhado, pelo menos 3 meses de tratamento não-cirúrgico incluindo o tratamento com analgésicos, modificação de estilo de vida, fisioterapia, massagem terapêutica, e / ou acupuntura) foram randomizados para microdiscectomia cirúrgico ou manipulação da coluna vertebral Quiropraxia padronizado. O cruzamento para o tratamento alternativo foi permitido após os meses 3.
Resultados: Melhoria significativa em ambos os grupos de tratamento em comparação com os escores basais ao longo do tempo foi observada em todas as medidas de resultados. Após o ano 1, a análise de intenção de tratamento subseqüente não revelou uma diferença no resultado com base no tratamento original recebido. No entanto, os pacientes 3 passaram da cirurgia para a manipulação da coluna vertebral e não conseguiram melhorar ainda mais. Oito pacientes passaram da manipulação espinhal para a cirurgia e melhoraram no mesmo grau de suas contrapartes cirúrgicas primárias.
Conclusões: Sessenta por cento dos pacientes com ciática que falharam em outro manejo médico se beneficiaram da manipulação da coluna vertebral no mesmo grau em que foram submetidos à intervenção cirúrgica. De 40% deixou insatisfeito, a intervenção cirúrgica subseqüente confere excelente resultado. Os pacientes com LDH sintomática que falham no tratamento médico devem considerar a manipulação da coluna vertebral seguida de cirurgia, se necessário.
Em conclusão, uma hérnia de disco faz com que a porção central e macia de um disco intervertebral apresente um rasgo em seu anel fibroso externo, como resultado de degeneração, trauma, lesões de levantamento ou esforço. A maioria das hérnias discais pode curar sozinhas, mas aquelas consideradas graves podem exigir intervenções cirúrgicas para tratá-las. Estudos de pesquisa, como o acima, demonstraram que o tratamento não operatório pode ajudar na recuperação de uma hérnia de disco sem a necessidade de cirurgia. Informações referenciadas do Centro Nacional de Informações sobre Biotecnologia (NCBI). O escopo de nossas informações é limitado a quiropraxia, bem como lesões e condições da coluna vertebral. Para discutir o assunto, sinta-se à vontade para perguntar ao Dr. Jimenez ou contate-nos 915-850-0900 .
Curated pelo Dr. Alex Jimenez

Tópicos adicionais: Dor nas costas
Segundo as estatísticas, aproximadamente 80% das pessoas experimentará sintomas de dor nas costas pelo menos uma vez durante suas vidas. Dor nas costas é uma queixa comum que pode resultar devido a uma variedade de lesões e / ou condições. Muitas vezes, a degeneração natural da coluna com a idade pode causar dores nas costas. Os discos de hérnia ocorrem quando o centro macio, semelhante a gel, de um disco intervertebral empurra através de um rasgo em seu redor, o anel externo da cartilagem, comprimindo e irritando as raízes nervosas. As hérnias de disco ocorrem mais comumente ao longo da parte inferior das costas, ou coluna lombar, mas também podem ocorrer ao longo da coluna cervical ou do pescoço. O impacto dos nervos encontrados na região lombar devido a lesão e / ou uma condição agravada pode levar a sintomas de ciática.

TÓPICO IMPORTANTE: EXTRA EXTRA: um mais saudável você!
OUTROS TEMAS IMPORTANTES: EXTRA: Lesões Esportivas? | Vincent Garcia | Paciente | El Paso, TX Chiropractor