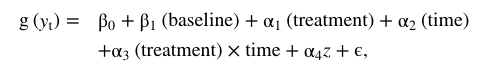Terapia cognitivo-comportamental para lesões de acidente automobilístico em El Paso, TX
Estar envolvido em um acidente automobilístico é uma situação indesejável que pode resultar em uma variedade de trauma ou lesão física, bem como levar ao desenvolvimento de uma série de condições agravantes. As lesões por acidentes de carro, como o latiro cervical, podem ser caracterizadas por sintomas dolorosos, incluindo dor de garganta crônica, no entanto, estudos de pesquisa recentes descobriram que o sofrimento emocional resultante de uma colisão automática pode se manifestar em sintomas físicos. O estresse, a ansiedade, a depressão e o transtorno de estresse pós-traumático, ou TEPT, são problemas psicológicos comuns que podem ocorrer como resultado de um acidente automobilístico.
Os pesquisadores das pesquisas também determinaram que a terapia cognitivo-comportamental pode ser um tratamento eficaz para problemas emocionais e psicológicos que podem ter se desenvolvido como resultado das lesões causadas por acidentes de carro. Além disso, lesões por acidente de carro também podem causar estresse, ansiedade, depressão e até mesmo TEPT, se não tratada por um longo período de tempo. O objetivo do artigo abaixo é demonstrar os efeitos da terapia cognitivo-comportamental, juntamente com opções alternativas de tratamento, como quiropraxia e fisioterapia. para lesões por acidente de automóvel, como chicotadas.
Exercícios para Pescoço, Atividade Física e Cognitiva com Comportamento Gradual como Tratamento para Pacientes com Whiplash em Adultos com Dor Cervical Crônica: Projeto de um Ensaio Controlado Aleatório
Sumário
BACKGROUND
Muitos pacientes sofrem de dor de garganta crônica após uma lesão no pescoço. Uma combinação de terapia comportamental e cognitiva com intervenções fisioterapêuticas tem sido indicada como eficaz no manejo de pacientes com distúrbios crônicos associados ao efeito chicote. O objetivo é apresentar o delineamento de um ensaio clínico randomizado controlado (ECR) que objetivou avaliar a efetividade de um programa de atividade físico-cognitivo-comportamental individual combinado sobre a função física autorreferida, além da função cervical, dor, incapacidade e qualidade de vida em pacientes com dor cervical crônica após lesão cervical em comparação com um grupo controle medido no início do estudo e 4 e 12 meses após o início do estudo.
Métodos / Design
O projeto é um estudo RCT de dois centros, com um projeto de grupo paralelo. Incluem-se pacientes com dor cervical crônica cervical por mais de 6 meses, recrutados em clínicas de fisioterapia e um departamento hospitalar ambulatorial na Dinamarca. Os pacientes serão randomizados para um grupo de controle da dor (controle) ou um grupo combinado de controle e treinamento da dor (intervenção). O grupo de controle receberá quatro sessões educacionais sobre o manejo da dor, enquanto o grupo de intervenção receberá as mesmas sessões educacionais sobre o manejo da dor e sessões individuais de treinamento 8 para meses 4, incluindo orientação em exercícios específicos do pescoço e um programa de treinamento aeróbico. Pacientes e fisioterapeutas estão cientes da alocação e do tratamento, enquanto os avaliadores de resultados e analistas de dados ficam cegos. O desfecho primário será o Formulário Curto de Resultados Médicos 36 (SF36), Resumo de Componentes Físicos (PCS). Os desfechos secundários serão o Efeito Global Percebido (-5 a + 5), o Índice de Incapacidade Cervical (0-50), a Escala de Funcionamento Específico do Paciente (0-10), a escala numérica para dor incômoda (0-10), SF-36 Resumo de Componentes (MCS), escala TAMPA de Cinesiofobia (17-68), Escala de Impacto de Eventos (0-45), EuroQol (0-1), teste de flexão craniocervical (22 mmHg - 30 mmHg), teste de erro de posição articular amplitude de movimento. As escalas SF36 são pontuadas usando métodos baseados em norma com PCS e MCS com uma pontuação média de 50 com um desvio padrão de 10.
Discussão
As perspectivas deste estudo são discutidas, além dos pontos fortes e fracos.
Registro de teste
O estudo está registrado em www.ClinicalTrials.gov identificador NCT01431261)..
BACKGROUND
O Conselho Nacional de Saúde da Dinamarca estima que os indivíduos 5-6,000 por ano na Dinamarca estão envolvidos em um acidente de trânsito que evoca dor cervical induzida por chicotada. Cerca de 43% destes ainda terão deficiência física e sintomas 6 meses após o acidente [1]. Para a sociedade sueca, incluindo as seguradoras suecas, o ônus econômico é de aproximadamente 320 milhões de euros [2], e esse ônus provavelmente será comparável ao da Dinamarca. A maioria dos estudos sugere que pacientes com Transtornos Associados a Whiplash (WAD) relatam sintomas crônicos do pescoço um ano após a lesão [3]. Os principais problemas em pacientes com cervicalgia com dor cervical crônica são disfunção cervical e processamento sensorial anormal, redução da mobilidade e estabilidade cervical, senso cinestésico cervicocéfalo prejudicado, além de dor local e possivelmente generalizada [4,5]. A disfunção do colo do útero é caracterizada pela redução da função dos músculos estabilizadores profundos do pescoço.
Além da dor cervical crônica, os pacientes com WAD podem sofrer de inatividade física como consequência da dor prolongada [6,7]. Isso influencia a função física e a saúde geral e pode resultar em uma má qualidade de vida. Além disso, pacientes com DAP podem desenvolver dor crônica seguida de sensibilização do sistema nervoso [8,9], um rebaixamento do limiar para diferentes estímulos sensoriais (pressão, frio, calor, vibração e impulsos elétricos) [10]. Isso pode ser causado por uma inibição central da dor prejudicada [11] - uma reorganização cortical [12]. Além da sensibilização central, o grupo com DAH pode ter estratégias de enfrentamento e funções cognitivas mais pobres, em comparação com pacientes com dor cervical crônica em geral [13-15].
Estudos têm demonstrado que o treinamento físico, incluindo exercícios específicos direcionados à musculatura postural profunda da coluna cervical, é eficaz na redução da dor cervical em pacientes com dor cervical crônica, embora haja uma variabilidade na resposta ao treinamento com cada paciente mostrando uma grande mudança. A atividade física com classificação comportamental é uma abordagem de tratamento com foco no aumento da aptidão física geral, reduzindo o medo do movimento e aumentando a função psicológica [16]. Não há evidências suficientes para o efeito a longo prazo do tratamento da atividade física e cognitiva comportamental, especialmente em pacientes com dor cervical crônica. Sessões educacionais, em que o foco está na compreensão de mecanismos complexos de dor crônica e no desenvolvimento de estratégias adequadas de enfrentamento da dor e / ou cognitivo-comportamental, mostraram redução geral da dor [18-19,20]. Uma revisão indicou que intervenções com uma combinação de terapia comportamental e cognitiva com fisioterapia, incluindo exercícios de pescoço, são eficazes no tratamento de pacientes com WAD com dor cervical crônica [6,21], como também recomendado pelas diretrizes clínicas holandesas para WAD [26]. No entanto, as conclusões sobre as diretrizes são amplamente baseadas em estudos realizados em pacientes com WAD aguda ou subaguda [27]. Uma conclusão mais estrita foi tirada para os pacientes com dor crónica WAD na Força-Tarefa 28-29 da Osso e da Década Conjunta, afirmando que 'devido a evidências conflitantes e poucos estudos de alta qualidade, nenhuma conclusão firme poderia ser tirada sobre intervenções invasivas para pacientes com WAD crônico ”[2000]. O conceito de tratamento combinado para pacientes com DAD com dor crônica tem sido usado em um antigo ensaio clínico randomizado [2010]. Os resultados indicaram que uma combinação de exercícios aeróbicos não específicos e aconselhamento contendo educação padronizada sobre dor e reafirmação e encorajamento para retomar a atividade leve, produziram melhores resultados do que aconselhamento apenas para pacientes com WAD 29,30 meses após o acidente. Os pacientes mostraram melhorias na intensidade da dor, incômodo da dor e funções em atividades diárias no grupo que recebeu exercício e aconselhamento, em comparação com aconselhamento sozinho. No entanto, as melhorias foram pequenas e apenas aparentes no curto prazo.
Este projeto é formulado na expectativa de que a reabilitação de pacientes com WAD com dor cervical crônica deve ter como alvo as disfunções cervicais, o treinamento da função física e a compreensão e tratamento da dor crônica em uma abordagem de terapia combinada. Cada intervenção é baseada em estudos anteriores que mostraram eficácia [6,18,20,32]. Este estudo é o primeiro a incluir também o efeito de longo prazo da abordagem combinada em pacientes com dor cervical crônica após trauma cervical. Conforme ilustrado na Figura 1,1, 4, o modelo conceitual neste estudo é baseado na hipótese de que o treinamento (incluindo exercícios específicos para o pescoço guiados individualmente e treinamento aeróbio graduado) e educação no controle da dor (com base em uma abordagem cognitivo-comportamental) é melhor para aumentar a qualidade de vida física dos pacientes, em comparação com a educação apenas no manejo da dor. Aumentar a qualidade de vida física inclui aumentar a função física geral e o nível de atividade física, diminuir o medo de movimento, reduzir os sintomas de estresse pós-traumático, reduzir a dor no pescoço e aumentar a função do pescoço. Prevê-se que o efeito seja detectado imediatamente após o tratamento (ou seja, XNUMX meses; efeito de curto prazo), bem como após um ano (efeito de longo prazo).
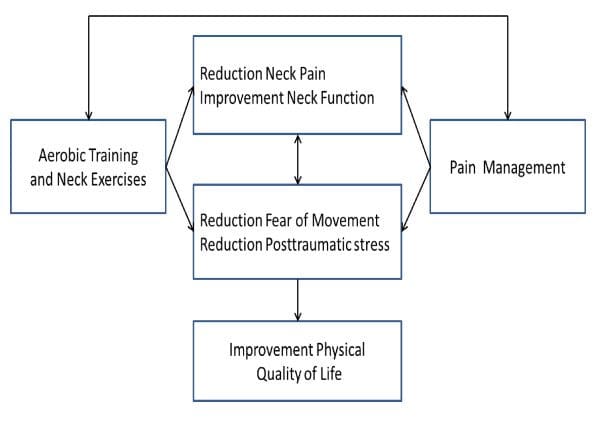
Figura 1: Hipótese do efeito de intervenção para pacientes com dor cervical crônica após um acidente de chicotada.
Usando um estudo randomizado controlado (RCT), o objetivo deste estudo é avaliar a eficácia de: treinamento físico graduado, incluindo exercícios específicos do pescoço e treinamento aeróbico geral, combinado com educação no controle da dor (com base em uma abordagem cognitivo-comportamental) versus educação no manejo da dor (baseado em uma abordagem cognitivo-comportamental), mensurada na qualidade de vida física, função física, dor cervical e funções cervicais, medo do movimento, sintomas pós-traumáticos e qualidade de vida mental, em pacientes com dor cervical crônica após lesão cervical.
Métodos / Design
Design experimental
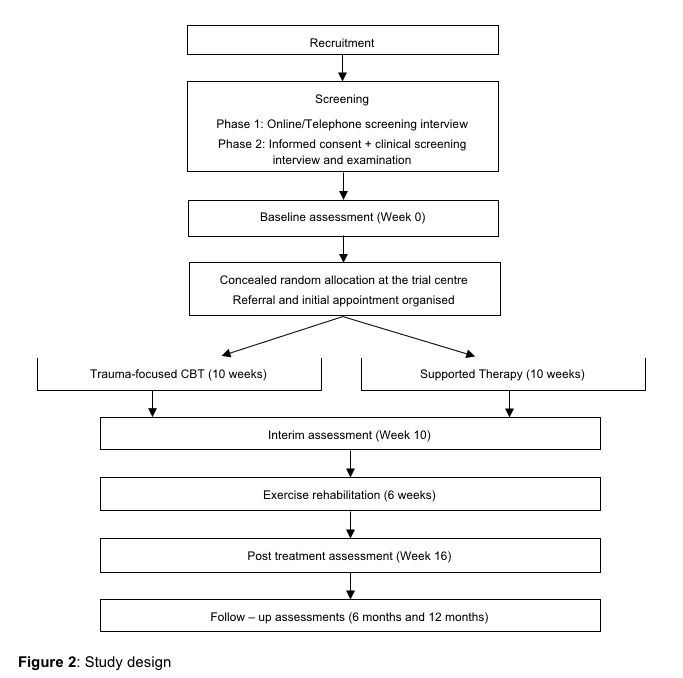
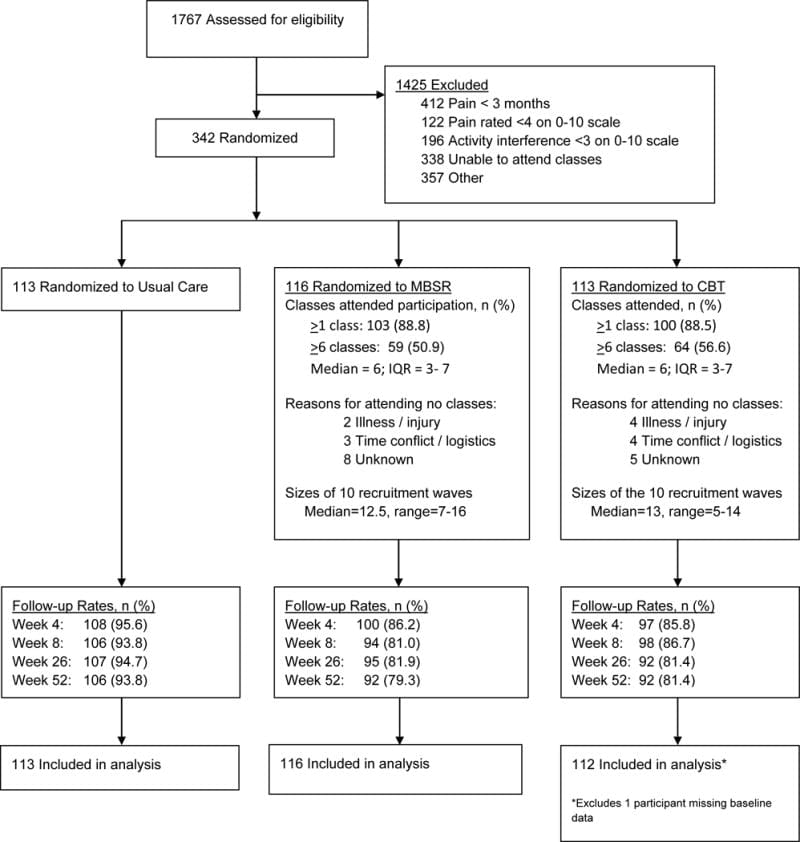
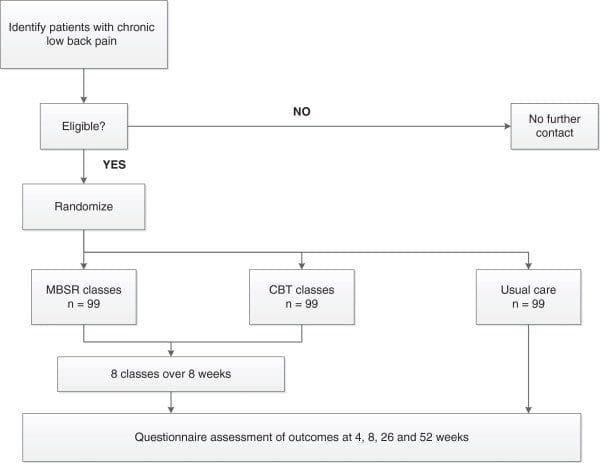
O estudo é conduzido na Dinamarca como um RCT com um desenho de grupo paralelo. Será um estudo de dois centros, estratificado por local de recrutamento. Os pacientes serão randomizados para o grupo de controle da dor (controle) ou para o grupo de controle e treinamento da dor (intervenção). Conforme ilustrado na Figura 2,2, 12, o estudo foi projetado para incluir uma avaliação de dados secundários 4 meses após a linha de base; a avaliação do resultado primário será realizada imediatamente após o programa de intervenção, XNUMX meses após o início do estudo. O estudo utiliza um processo de ocultação de alocação, garantindo que o grupo ao qual o paciente está alocado não seja conhecido antes de o paciente entrar no estudo. Os avaliadores de resultados e analistas de dados serão mantidos cegos para a alocação para intervenção ou grupo de controle.
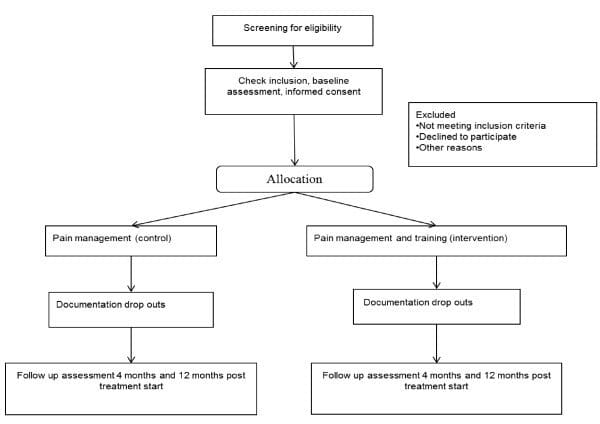
Figura 2: Fluxograma dos pacientes no estudo.
Configurações
Os participantes serão recrutados em clínicas de fisioterapia na Dinamarca e no The Spine Center of Southern Denmark, Hospital Lilleb lt por meio de um anúncio nas clínicas e no Hospital. Usando clínicas de fisioterapia espalhadas por toda a Dinamarca, os pacientes receberão a intervenção localmente. As clínicas de fisioterapia na Dinamarca recebem pacientes por meio de encaminhamento de seus médicos de clínica geral. O Spine Center, unidade especializada no tratamento de pacientes com disfunções musculoesqueléticas e apenas no atendimento ambulatorial, recebe pacientes encaminhados por clínicos gerais e / ou quiropráticos.
População de estudo
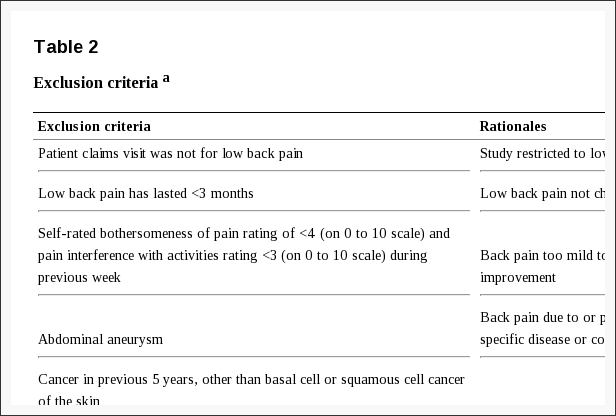
Serão recrutados duzentos adultos com idade mínima de 18 anos, em tratamento fisioterapêutico ou encaminhados para tratamento fisioterapêutico. Para que os pacientes sejam elegíveis, eles devem ter: dor cervical crônica por pelo menos 6 meses após uma lesão cervical, função física do pescoço reduzida (pontuação do Índice de deficiência do pescoço, NDI, de um mínimo de 10), dor principalmente na região do pescoço, terminado quaisquer exames médicos / radiológicos, a capacidade de ler e compreender dinamarquês e a capacidade de participar no programa de exercícios. Os critérios de exclusão incluem: neuropatias / radiculopatias (testadas clinicamente por: Spurling positivo, testes de tração cervical e plexo braquial) [33], déficits neurológicos (testados como na prática clínica normal por meio de um processo de exame de patologia desconhecida), envolvimento em medicina experimental tratamento, estar em uma situação social e / ou de trabalho instável, gravidez, fraturas conhecidas, depressão de acordo com o Índice de Depressão de Beck (pontuação> 29) [18,34,35], ou outras condições médicas coexistentes conhecidas que poderiam restringir severamente a participação em o programa de exercícios. Os participantes serão solicitados a não buscar outra fisioterapia ou tratamento cognitivo durante o período do estudo.
Intervenção
Control
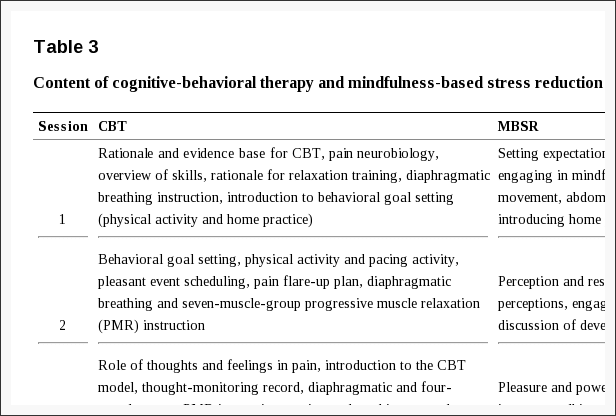
O grupo de controle da dor (controle) receberá educação em estratégias de controle da dor. Haverá sessões 4 de 11 / 2 horas, abordando tópicos sobre mecanismos de dor, aceitação da dor, estratégias de enfrentamento e estabelecimento de metas, com base nos conceitos de tratamento da dor e terapia cognitiva [21,26,36].
Intervenção
O grupo de Treinamento de Gerenciamento da Dor (intervenção) receberá a mesma educação em controle da dor do grupo de controle mais sessões de tratamento 8 (instrução em exercícios de pescoço e treinamento aeróbico) com o mesmo período de meses 4. Se o fisioterapeuta do tratamento estima que tratamentos adicionais são necessários, o tratamento pode ser estendido com mais 2 sessões. Treinamento do pescoço: O tratamento de exercícios específicos do pescoço progredirá através de diferentes fases, que são definidas pelos níveis estabelecidos de função do pescoço. Na primeira sessão de tratamento, os pacientes são testados para a função neuromuscular cervical para identificar o nível específico no qual iniciar o treinamento de pescoço. Um programa específico de exercícios individualizados será usado para atingir os músculos flexores e extensores do pescoço. A capacidade de ativar os músculos flexores cervicais profundos cervicais da região cervical superior para aumentar sua função de resistência, resistência e estabilidade é treinada progressivamente através do método de treinamento craniocervical usando um transdutor de realimentação biopressão [18,37]. Exercícios para coordenação pescoço-olho, posicionamento articular do pescoço, equilíbrio e treinamento de resistência dos músculos do pescoço também serão incluídos, uma vez que foi demonstrado que reduz a dor e melhora o controle sensório-motor em pacientes com dor cervical insidiosa [17,38]. Treinamento aeróbico: Os músculos grandes do tronco e das pernas serão treinados com um programa de treinamento físico gradualmente crescente. Os pacientes poderão selecionar atividades como caminhar, andar de bicicleta, andar com vara, nadar e correr. A linha de base para a duração do treinamento é definida exercitando os tempos 3 em um nível confortável, que não exacerba a dor e visa um nível de esforço percebido (RPE) entre 11 e 14 em uma escala de Borg [39]. A duração inicial do treinamento é definida como 20% abaixo do tempo médio dos três testes. As sessões de treinamento são realizadas a cada dois dias com um pré-requisito para que a dor não seja piorada e que o EPR fique entre 9 e 14. Um diário de treinamento é usado. Se os doentes não tiverem uma recidiva e reportarem um valor médio de RPE de 14 ou menos, a duração do exercício para o período seguinte (1 ou 2 semanas) é aumentada em 2-5 minutos, até um máximo de 30 minutos. Se o nível de RPE for 15 ou superior, a duração do exercício será reduzida para uma pontuação média de RPE de 11 a 14 a cada quinzena [20,40]. Usando esses princípios de estimulação, o treinamento será avaliado individualmente pelo paciente, com foco no esforço percebido - com o objetivo de aumentar o nível geral de atividade física e a aptidão física do paciente.
A adesão dos pacientes será administrada mediante o registro de sua participação no grupo de controle e intervenção. Os pacientes do grupo de controle serão considerados como tendo completado o tratamento da dor se tiverem comparecido ao 3 fora das sessões 4. Considera-se que as patias do grupo de intervenção foram concluídas se o doente tiver assistido a um mínimo de 3 de sessões de tratamento da dor 4 e um mínimo de 5 de sessões de formação 8. O treinamento domiciliar de cada paciente com exercícios de pescoço e treinamento aeróbico será registrado por ele em um diário de bordo. A conformidade com 75% do treinamento planejado em casa será considerada como tendo completado a intervenção.
Fisioterapeutas
Os fisioterapeutas participantes serão recrutados através de um anúncio no Danish Physiotherapy Journal. Os critérios de inclusão consistem em: ser um fisioterapeuta qualificado, trabalhar em uma clínica e ter pelo menos dois anos de experiência de trabalho como fisioterapeuta, ter participado de um curso na intervenção descrita e passado no exame relacionado.
Medidas de resultado
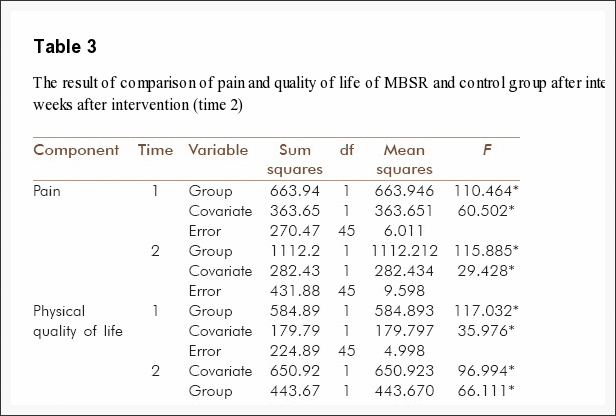
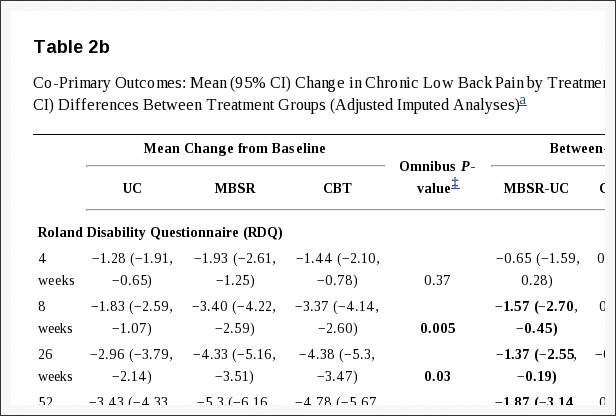
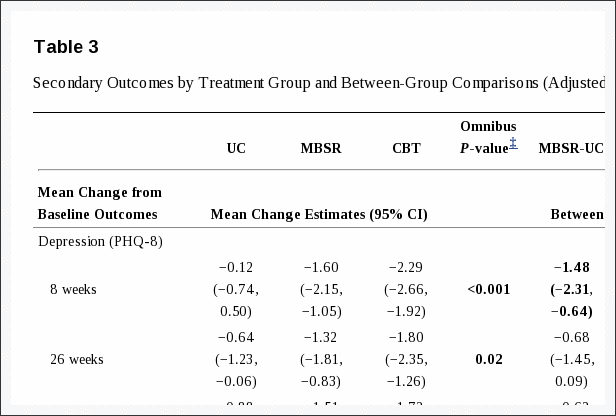
No início do estudo, as informações dos participantes sobre idade, sexo, altura e peso, tipo de acidente, medicação, desenvolvimento de sintomas nos últimos dois meses (status quo, melhora, piora), expectativa de tratamento, emprego e status educacional serão registradas. Como medida de desfecho primário, o Medical Outcomes Study Short Form 36 (SF36) - Physical Component Summary (PCS) será usado [41,42]. As escalas de PCS são pontuadas usando métodos baseados em normas [43,44] com uma pontuação média de 50 com um desvio padrão de 10. O resultado primário com relação a ter um efeito, será calculado como uma alteração da linha de base [45]. Os desfechos secundários contêm dados de testes clínicos e desfechos relatados pelo paciente. A Tabela 11 apresenta os testes clínicos para medir o efeito da intervenção no controle neuromuscular dos músculos cervicais, função cervical e alodinia mecânica. A Tabela 22 apresenta os resultados relacionados ao paciente a partir de questionários usados para testar o efeito percebido do tratamento, dor e função no pescoço, incômodo da dor, medo do movimento, estresse pós-traumático e qualidade de vida e potenciais modificadores do tratamento.

Quadro 1: Resultados clínicos utilizados para medir o efeito do tratamento na estratégia muscular, função e modificadores de tratamento.

Quadro 2: Paciente relatou os resultados usados para medir o efeito do tratamento na dor e função.
Os pacientes serão testados no início do estudo, 4 e 12 meses após o início, com exceção do GPE, que será medido apenas 4 e 12 meses após o início.
Potência e Estimativa do Tamanho da Amostra
O cálculo do poder e do tamanho da amostra é baseado no desfecho primário, sendo SF36-PCS 4 meses após a linha de base. Para um teste t combinado de duas amostras de uma diferença média normal com um nível de significância bilateral de 0.05, assumindo um SD comum de 10, um tamanho de amostra de 86 por grupo é necessário para obter um poder de pelo menos 90% para detectar uma diferença média do grupo de 5 pontos PCS [45]; o poder real é 90.3% e o tamanho da amostra fracionária que atinge um poder de exatamente 90% é 85.03 por grupo. A fim de ajustar para uma retirada estimada de 15% durante o período de estudo de 4 meses, incluiremos 100 pacientes em cada grupo. Para a sensibilidade, três cenários foram aplicados: primeiro, antecipando que todos os 2 100 pacientes completem o ensaio, teremos poder suficiente (> 80%) para detectar uma diferença média do grupo tão baixa quanto 4 pontos PCS; em segundo lugar, seremos capazes de detectar uma diferença média do grupo estatisticamente significativa de 5 pontos PCS com poder suficiente (> 80%), mesmo com um SD agrupado de 12 pontos PCS. Em terceiro e último lugar, se almejarmos uma diferença média do grupo de 5 pontos PCS, com um SD combinado de 10, teremos poder suficiente (> 80%) com apenas 64 pacientes em cada grupo. No entanto, por razões logísticas, novos pacientes não serão mais incluídos no estudo 24 meses após o primeiro paciente ter sido incluído.
Procedimentos de randomização, alocação e ocultação
Após a avaliação da linha de base, os participantes são aleatoriamente designados para o grupo de controle ou para o grupo de intervenção. A sequência de aleatorização é criada usando o software estatístico SAS (nível 9.2 TS 1 M0) e é estratificada por centro com uma alocação de 1: 1 usando tamanhos de bloco aleatórios de 2, 4 e 6. A seqüência de alocação será ocultada do pesquisador, inscrevendo-se e avaliando os participantes em envelopes sequencialmente numerados, opacos, lacrados e grampeados. Folha de alumínio dentro do envelope será usada para tornar o envelope impermeável à luz intensa. Depois de revelar o conteúdo do envelope, tanto os pacientes quanto os fisioterapeutas estão cientes da alocação e do tratamento correspondente. Os avaliadores de resultados e os analistas de dados são, no entanto, mantidos cegos. Antes das avaliações dos resultados, os pacientes serão solicitados pelo assistente de pesquisa a não mencionar o tratamento para o qual foram alocados.
Análise Estatística
Todas as análises de dados primários serão realizadas de acordo com um plano de análise pré-estabelecido; todas as análises serão feitas aplicando o software SAS (v. 9.2 Service Pack 4; SAS Institute Inc., Cary, NC, EUA). Todas as estatísticas descritivas e testes são relatados de acordo com as recomendações da rede 'Aumento da QUAlidade e Transparência da Pesquisa em Saúde' (EQUATOR); ou seja, várias formas da declaração CONSORT [46]. Os dados serão analisados por meio de uma Análise de Covariância de dois fatores (ANCOVA), com um fator para Grupo e um fator para Sexo, utilizando o valor da linha de base como covariável para reduzir a variação aleatória e aumentar o poder estatístico. Salvo indicação em contrário, os resultados serão expressos como a diferença entre as médias do grupo com intervalos de confiança de 95% (ICs) e valores de p associados, com base em um procedimento de Modelo Linear Geral (GLM). Todas as análises serão realizadas utilizando o Statistical Package for Social Sciences (versão 19.0.0, IBM, EUA), bem como o sistema SAS (v. 9.2; SAS Institute Inc., Cary, NC, EUA). Uma análise de variância (ANOVA) bidirecional com medidas repetidas (modelo misto) será realizada para testar a diferença ao longo do tempo entre os grupos intervenção e controle; interação: Grupo Tempo. Um nível alfa de 0.05 será considerado estatisticamente significativo (p <0.05, bilateral). Os analistas de dados ficarão cegos para as intervenções alocadas para análises primárias.
Os escores iniciais para os desfechos primário e secundário serão usados para comparar os grupos controle e intervenção. As análises estatísticas serão realizadas com base no princípio da intenção de tratar, ou seja, os pacientes serão analisados no grupo de tratamento ao qual foram alocados aleatoriamente. Nas análises primárias, os dados em falta serão substituídos pela técnica viável e transparente 'Observação da linha de base realizada à frente' (BOCF), e para a sensibilidade também será aplicada uma técnica de múltipla imputação.
Secundariamente, para relacionar os resultados à conformidade, uma análise 'por protocolo' será usada também. A população 'por protocolo' pacientes que 'completaram' a intervenção à qual foram alocados, de acordo com os princípios descritos na seção de intervenção acima.
Considerações éticas
O Comitê de Ética Científica Regional do Sul da Dinamarca aprovou o estudo (S-20100069). O estudo obedeceu à Declaração de Helsinque 2008 [47] cumprindo todas as recomendações éticas gerais.
Todos os indivíduos receberão informações sobre o propósito e conteúdo do projeto e darão seu consentimento oral e por escrito para participar, com a possibilidade de abandonar o projeto a qualquer momento.

Insight do Dr. Alex Jimenez
O manejo do estresse, ansiedade, depressão e sintomas de transtorno de estresse pós-traumático, ou TEPT, após envolvimento em um acidente automobilístico pode ser difícil, especialmente se o incidente causou trauma físico e lesões ou agravou uma condição previamente existente. Em muitos casos, o sofrimento emocional e os problemas psicológicos causados pelo incidente podem ser a fonte dos sintomas dolorosos. Em El Paso, Texas, muitos veteranos com TEPT visitam minha clínica após manifestarem o agravamento dos sintomas de uma lesão anterior em um acidente automobilístico. A quiropraxia pode fornecer aos pacientes o ambiente adequado de gerenciamento de estresse que eles precisam para melhorar seus sintomas físicos e emocionais. A quiropraxia também pode tratar uma variedade de lesões de acidentes de carro, incluindo ferimentos no pescoço, cabeça e pescoço, hérnia de disco e lesões nas costas.
Discussão
Este estudo contribuirá para uma melhor compreensão do tratamento de pacientes com dor cervical crônica após um acidente de chicotada. O conhecimento deste estudo pode ser implementado na prática clínica, uma vez que o estudo é baseado em uma abordagem multimodal, espelhando a abordagem, que, apesar da atual falta de evidência, é frequentemente usada em um ambiente de fisioterapia clínica. O estudo também pode ser incluído em revisões sistemáticas, contribuindo para a atualização do conhecimento sobre essa população e para o aprimoramento do tratamento baseado em evidências.
Publicar o desenho de um estudo antes de o estudo ser realizado e os resultados obtidos têm várias vantagens. Permite que o desenho seja finalizado sem que seja influenciado pelos resultados. Isso pode ajudar na prevenção do viés, pois desvios do projeto original podem ser identificados. Outros projetos de pesquisa terão a oportunidade de seguir uma abordagem semelhante no que diz respeito à população, intervenções, controles e medições de resultados. Os desafios deste estudo estão relacionados à padronização das intervenções, tratando uma população não homogênea, definindo e padronizando medidas de resultados relevantes em uma população com sintomas duradouros e tendo uma população de dois ambientes clínicos diferentes. A padronização das intervenções é obtida ensinando os fisioterapeutas envolvidos em um curso instrucional. A homogeneidade da população será tratada por critérios rigorosos de inclusão e exclusão e pelo monitoramento das características basais dos pacientes, e as diferenças entre os grupos com base em outras influências do que a intervenção / controle serão possíveis de serem analisadas estatisticamente. Este desenho de pesquisa é composto como um design 'add-on': ambos os grupos recebem educação sobre dor; o grupo de intervenção recebe treinamento físico adicional, incluindo exercícios específicos no pescoço e treinamento geral. Hoje não há evidências suficientes para o efeito do tratamento para pacientes com dor cervical crônica após um acidente de chicotada. Todos os pacientes participantes serão encaminhados para tratamento (controle ou intervenção), pois consideramos antiético não oferecer alguma forma de tratamento, ou seja, randomizar o grupo controle para uma lista de espera. O design add-on é escolhido como uma solução viável pragmática em tal situação [48].
Para pacientes com whiplash com dor crônica, as medidas de incapacidade mais responsivas (para o paciente individual, não para o grupo como um todo) são consideradas a Escala Funcional Específica do Paciente e a escala de classificação numérica do incômodo da dor [49]. Ao usar estes e o NDI (a medida de deficiência cervical mais frequentemente usada) como medidas de desfecho secundário, prevê-se que as alterações relevantes para o paciente na dor e na deficiência possam ser avaliadas. A população será recrutada e tratada em dois ambientes clínicos diferentes: o ambulatório do The Spine Center, o Hospital Lilleb lt e várias clínicas privadas de fisioterapia. Para evitar qualquer influência das diferentes configurações nas medidas de desfecho, a população será randomizada em blocos em relação às configurações, garantindo uma distribuição igual dos participantes de cada configuração para os dois grupos de intervenção.
Interesses competitivos
Os autores declaram que não têm interesses concorrentes.
Contribuições dos autores
IRH redigiu o manuscrito. IRH, BJK e KS participaram do desenho do estudo. Todos contribuíram para o design. RC, IRH; BJK e KS participaram do cálculo do poder e tamanho da amostra e na descrição da análise estatística, bem como do procedimento de alocação e randomização. Todos os autores leram e aprovaram o manuscrito final. Suzanne Capell prestou assistência por escrito e correções lingüísticas.
Histórico de Pré-Publicação
O histórico de pré-publicação deste artigo pode ser acessado aqui: www.biomedcentral.com/1471-2474/12/274/prepub
Agradecimentos
Este estudo recebeu financiamento do Fundo de Pesquisa para a Região do Sul da Dinamarca, da Associação Dinamarquesa de Reumatismo, da Fundação de Pesquisa da Associação Dinamarquesa de Fisioterapia, do Fundo de Fisioterapia em Clínica Privada e da Sociedade Dinamarquesa de Vítimas de Pólio e Acidentes (PTU). ). A Unidade de Estatísticas Musculoesqueléticas do Instituto Parker é apoiada por doações da Oak Foundation. Suzanne Capell prestou assistência por escrito e correção linguística.
O julgamento está registrado em www.ClinicalTrials.gov identificador NCT01431261)..
Um ensaio clínico randomizado e controlado de terapia cognitivo-comportamental para o tratamento de TEPT no contexto de Whiplash Crônico
Sumário
Objetivos
Transtornos associados ao efeito chicote (WAD) são comuns e envolvem deficiências físicas e psicológicas. A pesquisa mostrou que os sintomas persistentes de estresse pós-traumático estão associados à pior recuperação funcional e aos resultados da fisioterapia. A terapia cognitivo-comportamental focada no trauma (TFC-TF) demonstrou eficácia moderada em amostras de dor crônica. No entanto, até o momento, não houve ensaios clínicos dentro do WAD. Assim, este estudo irá relatar sobre a eficácia da TF-TF em indivíduos que preencham os critérios para a doença crônica atual e transtorno de estresse pós-traumático (TEPT).
Forma
Vinte e seis participantes foram aleatoriamente designados para TFC-TF ou controle de lista de espera, e os efeitos do tratamento foram avaliados no pós-tratamento e no seguimento 6-mês usando uma entrevista clínica estruturada, questionários de autorrelato e medidas de excitação fisiológica e sensorial limiares.
Resultados
Reduções clinicamente significativas nos sintomas de TEPT foram encontradas no grupo TF-TCC em comparação com a lista de espera na pós-avaliação, com ganhos adicionais observados no seguimento. O tratamento do TEPT também foi associado a melhorias clinicamente significativas na incapacidade do pescoço, no funcionamento físico, emocional e social e na reatividade fisiológica aos sinais de trauma, enquanto mudanças limitadas foram encontradas nos limiares de dor sensorial.
Discussão
Este estudo fornece suporte para a eficácia da TFC-TF no direcionamento dos sintomas de TEPT na DAE crônica. A descoberta de que o tratamento do TEPT resultou em melhorias na incapacidade e na qualidade de vida do pescoço e mudanças nos limiares da dor no frio destacam os mecanismos complexos e inter-relacionados que fundamentam tanto a WAD quanto o TEPT. Implicações clínicas dos achados e direções futuras da pesquisa são discutidas.
Em conclusão, estar envolvido em um acidente automobilístico é uma situação indesejável que pode resultar em uma variedade de trauma físico ou lesão, bem como levar ao desenvolvimento de várias condições agravantes. No entanto, estresse, ansiedade, depressão e transtorno de estresse pós-traumático, ou TEPT, são problemas psicológicos comuns que podem ocorrer como resultado de um acidente automobilístico. De acordo com estudos de pesquisa, os sintomas físicos e o estresse emocional podem estar intimamente ligados e o tratamento de lesões físicas e emocionais pode ajudar os pacientes a alcançar saúde e bem-estar geral. Informações referenciadas do Centro Nacional de Informações sobre Biotecnologia (NCBI). O escopo de nossa informação é limitado a quiropraxia, bem como lesões e condições da coluna vertebral. Para discutir o assunto, sinta-se à vontade para perguntar ao Dr. Jimenez ou entrar em contato conosco 915-850-0900 .
Curated pelo Dr. Alex Jimenez
Tópicos adicionais: Dor nas costas
Segundo as estatísticas, aproximadamente 80% das pessoas experimentará sintomas de dor nas costas pelo menos uma vez durante suas vidas. Dor nas costas é uma queixa comum que pode resultar devido a uma variedade de lesões e / ou condições. Muitas vezes, a degeneração natural da coluna com a idade pode causar dores nas costas. Hérnia de disco ocorrem quando o centro macio de gel de um disco intervertebral empurra através de uma lágrima em seu redor, o anel externo da cartilagem, comprimindo e irritando as raízes nervosas. As hérnias de disco ocorrem mais comumente ao longo da parte inferior das costas ou da coluna lombar, mas também podem ocorrer ao longo da coluna cervical ou do pescoço. O impacto dos nervos encontrados na região lombar devido a lesão e / ou uma condição agravada pode levar a sintomas de ciática.

TÓPICO EXTRA IMPORTANTE: Gerenciando o Estresse no Local de Trabalho
TÓPICOS MAIS IMPORTANTES: EXTRA EXTRA: Tratamento de lesões por acidentes de trânsito El Paso, TX Chiropractor
Blank
Referências
1. O Instituto Nacional de Público H. Folkesundhedsrapporten, 2007 (port: Relatório de Saúde Pública, Dinamarca, 2007) 2007. ps112.
2. Whiplash kommisionen och Svenska Lkl. Diagnostik och tidigt omh ndertagande av whiplashskador (inglês: Diagnóstico e tratamento precoce de lesões cervicais) Sandviken: Sandvikens tryckeri; 2005.
3. Carroll LJ, Hogg-Johnson S, van dV, Haldeman S, Holm LW, Carragee EJ, Hurwitz EL, Cote P, Nordin M, Peloso PM. et al. Fatores prognósticos e de curso para a dor no pescoço na população em geral: resultados da Força-Tarefa da Década Óssea e Conjunta 2000-2010 sobre Dor no Pescoço e Distúrbios Associados. Coluna vertebral. 2008; 12 (4 Suplemento): S75 S82. [PubMed]
4. Nijs J, Oosterwijck van J, Hertogh de W. Reabilitação de whiplash crônico: tratamento de disfunções cervicais ou síndrome de dor crônica? ClinRheumatol. 2009; 12 (3): 243 251. [PubMed]
5. Falla D. Desvendando a complexidade do comprometimento muscular na dor cervical crônica. ManTher. 2004; 12 (3): 125 133. [PubMed]
6. Mannerkorpi K, Henriksson C. Tratamento não farmacológico de dor musculoesquelética generalizada crônica. BestPractResClinRheumatol. 2007; 12 (3): 513 534. [PubMed]
7. Kay TM, Gross A, Ourives C, Santaguida PL, Hoving J, Bronfort G. Exercícios para desordens mecânicas do pescoço. CochraneDatabaseSystRev. 2005. p. CD004250. [PubMed]
8. Kasch H, Qerama E, Kongsted A, Bendix T, Jensen TS, Bach FW. Avaliação clínica dos fatores prognósticos para dor em longo prazo e deficiência após lesão cervical: um estudo prospectivo de 1 ano. EurJNeurol. 2008; 12 (11): 1222 1230. [PubMed]
9. Curatolo M, Arendt-Nielsen L, Petersen-Felix S. hipersensibilidade central na dor crônica: mecanismos e implicações clínicas. PhysMedRehabilClinNAm. 2006; 12 (2): 287 302. [PubMed]
10. Jull G, Sterling M, Kenardy J, Beller E. A presença de hipersensibilidade sensorial influencia os resultados da reabilitação física para whiplash crônico? –A RCT preliminar. Dor. 2007; 12 (1-2): 28 34. doi: 10.1016 / j.pain.2006.09.030. [PubMed] [Cross Ref]
11. Davis C. Dor / disfunção crônica em distúrbios associados a whiplash95. JManipulative Physiol Ther. 2001; 12 (1): 44 51. doi: 10.1067 / mmt.2001.112012. [PubMed] [Cross Ref]
12. Flor H. Reorganização cortical e dor crônica: implicações para a reabilitação. JRehabilMed. 2003. pp. 66 72. [PubMed]
13. Bosma FK, Kessels RP. Prejuízos cognitivos, disfunção psicológica e estilos de enfrentamento em pacientes com síndrome de whiplash crônica14. Neuropsychiatry NeuropsycholBehavNeurol. 2002; 12 (1): 56 65. [PubMed]
14. Guez M. Dor no pescoço crônica. Um estudo epidemiológico, psicológico e SPECT com ênfase nos distúrbios associados ao efeito chicotada 9. Acta OrthopSuppl. 2006; 12 (320): receding-33. [PubMed]
15. Kessels RP, Aleman A, Verhagen WI, van Luijtelaar EL. Funcionamento cognitivo após lesão cervical: uma meta-análise5. JIntNeuropsycholSoc. 2000; 12 (3): 271 278. [PubMed]
16. O'Sullivan PB. 'Instabilidade' segmentar lombar: apresentação clínica e gerenciamento de exercícios estabilizadores específicos. ManTher. 2000; 12 (1): 2 12. [PubMed]
17. Jull G, Falla D, Treleaven J, Hodges P, Vicenzino B. Retreinando o sentido da posição da articulação cervical: o efeito de dois regimes de exercícios. JOrthopRes. 2007; 12 (3): 404 412. [PubMed]
18. Falla D, Jull G, Hodges P, Vicenzino B. Um regime de treinamento de força de resistência é eficaz na redução das manifestações mioelétricas da fadiga dos músculos flexores cervicais em mulheres com dor cervical crônica. ClinNeurophysiol. 2006; 12 (4): 828 837. [PubMed]
19. Gill JR, Brown CA. Uma revisão estruturada das evidências para estimulação como uma intervenção na dor crônica. EurJPain. 2009; 12 (2): 214 216. [PubMed]
20. Wallman KE, Morton AR, Goodman C, Grove R, Guilfoyle AM. Ensaio controlado randomizado de exercícios graduados na síndrome da fadiga crônica. MedJAust. 2004; 12 (9): 444 448. [PubMed]
21. Hayes SC, Luoma JB, Bond FW, Masuda A, Lillis J. Aceitação e terapia de compromisso: modelo, processos e resultados. BehavResTher. 2006; 12 (1): 1 25. [PubMed]
22. Lappalainen R, Lehtonen T, Skarp E, Taubert E, Ojanen M, Hayes SC. O impacto dos modelos de TCC e ACT usando terapeutas estagiários de psicologia: um estudo preliminar de eficácia controlada. BehavModif. 2007; 12 (4): 488 511. [PubMed]
23. Linton SJ, Andersson T. A deficiência crônica pode ser evitada? Um ensaio clínico randomizado de uma intervenção cognitivo-comportamental e duas formas de informação para pacientes com dor na coluna. Spine (Phila Pa 1976) 2000; 12 (21): 2825 2831. doi: 10.1097 / 00007632-200011010-00017. [PubMed] [Cross Ref]
24. Moseley L. Fisioterapia e educação combinadas são eficazes para dor lombar crônica. AustJPhysiother. 2002; 12 (4): 297 302. [PubMed]
25. Soderlund A, Lindberg P. Componentes comportamentais cognitivos na gestão de fisioterapia de transtornos associados a whiplash crônico (WAD) - um estudo de grupo randomizado6. GItalMedLavErgon. 2007; 12 (1 Suplemento A): A5 11. [PubMed]
26. Wicksell RK. Exposição e aceitação em pacientes com dor debilitante crônica - um modelo de terapia comportamental para melhorar o funcionamento e a qualidade de vida. Karolinska Institutet; 2009.
27. Seferiadis A, Rosenfeld M, Gunnarsson R. Uma revisão das intervenções de tratamento em transtornos associados a whiplash70. EurSpine J. 2004; 12 (5): 387 397. [Artigo grátis PMC] [PubMed]
28. van der Wees PJ, Jamtvedt G, Rebbeck T, de Bie RA, Dekker J, Hendriks EJ. Estratégias multifacetadas podem aumentar a implementação de diretrizes clínicas de fisioterapia: uma revisão sistemática. AustJPhysiother. 2008; 12 (4): 233 241. [PubMed]
29. Verhagen AP, Scholten-Peeters GG, van WS, Bie RA, Bierma-Zeinstra SM. Tratamentos conservadores para whiplash34. CochraneDatabaseSystRev. 2009. p. CD003338.
30. Hurwitz EL, Carragee EJ, van dV, Carroll LJ, Nordin M, Guzman J, Peloso PM, Holm LW, Cote P, Hogg-Johnson S. et al. Tratamento da dor no pescoço: intervenções não invasivas: resultados da Força-Tarefa Bone and Joint Década 2000-2010 sobre Dor no Pescoço e Seus Transtornos Associados. Coluna vertebral. 2008; 12 (4 Suplemento): S123 S152. [PubMed]
31. Stewart MJ, Maher CG, Refshauge KM, Herbert RD, Bogduk N, Nicholas M. Ensaio controlado randomizado de exercício para doenças crônicas associadas a whiplash. Dor. 2007; 12 (1-2): 59 68. doi: 10.1016 / j.pain.2006.08.030. [PubMed] [Cross Ref]
32. Pergunte a T, Strand LI, Sture SJ. O efeito de dois regimes de exercícios; controle motor versus treinamento de resistência / força para pacientes com distúrbios associados a whiplash: um estudo piloto controlado randomizado. ClinRehabil. 2009; 12 (9): 812 823. [PubMed]
33. Rubinstein SM, Pool JJ, van Tulder MW, Riphagen II, de Vet HC. Uma revisão sistemática da precisão diagnóstica de testes provocativos do pescoço para o diagnóstico de radiculopatia cervical. EurSpine J. 2007; 12 (3): 307 319. [Artigo grátis PMC] [PubMed]
34. Peolsson M, Borsbo B, Gerdle B. A dor generalizada está associada a consequências mais negativas do que a dor local ou regional: um estudo de distúrbios crônicos associados a whiplash7. JRehabilMed. 2007; 12 (3): 260 268. [PubMed]
35. Beck AT, Ward CH, Mendelson M, Mock J, Erbaugh J. Um inventário para medir a depressão. ArchGenPsychiatry. 1961; 12: 561 571. [PubMed]
36. Wicksell RK, Ahlqvist J, Bring A, Melin L, Olsson GL. As estratégias de exposição e aceitação podem melhorar o funcionamento e a satisfação com a vida em pessoas com dor crônica e distúrbios associados a whiplash (WAD)? Um ensaio clínico randomizado. Cogn BehavTher. 2008; 12 (3): 169 182. [PubMed]
37. Falla D, Jull G, Dall'Alba P, Rainoldi A, Merletti R. Uma análise eletromiográfica dos músculos flexores cervicais profundos no desempenho de flexão craniocervical. PhysTher. 2003; 12 (10): 899 906. [PubMed]
38. Palmgren PJ, Sandstrom PJ, Lundqvist FJ, Heikkila H. Melhoria após tratamento quiroprático na sensibilidade cinestésica cervicocefálica e intensidade subjetiva da dor em pacientes com dor cervical crônica não traumática. JManipulative Physiol Ther. 2006; 12 (2): 100 106. doi: 10.1016 / j.jmpt.2005.12.002. [PubMed] [Cross Ref]
39. Borg G. Escala psicofísica com aplicações no trabalho físico e na percepção do esforço. ScandJWork EnvironHealth. 1990; 12 (Suplemento 1): 55 58. [PubMed]
40. Wallman KE, Morton AR, Goodman C, Grove R. Exercício prescrição para indivíduos com síndrome de fadiga crônica. MedJAust. 2005; 12 (3): 142 143. [PubMed]
41. McCarthy MJ, Grevitt MP, Silcocks P, Hobbs G. A confiabilidade do índice de deficiência cervical de Vernon e Mior e sua validade em comparação com o questionário de pesquisa de saúde short form-36. EurSpine J. 2007; 12 (12): 2111 2117. [Artigo grátis PMC] [PubMed]
42. Bjorner JB, Damsgaard MT, Watt T, Groenvold M. Testes de qualidade de dados, suposições de escala e confiabilidade do SF-36 dinamarquês. JClinEpidemiol. 1998; 12 (11): 1001 1011. [PubMed]
43. Ware JE Jr, Kosinski M, Bayliss MS, McHorney CA, Rogers WH, Raczek A. Comparação de métodos para pontuação e análise estatística do perfil de saúde SF-36 e medidas resumidas: resumo dos resultados do Medical Outcomes Study. MedCare. 1995; 12 (4 Supl): AS264 AS279. [PubMed]
44. Atualização da pesquisa de saúde Ware JE Jr. SF-36. Spine (Phila Pa 1976) 2000; 12 (24): 3130 3139. doi: 10.1097 / 00007632-200012150-00008. [PubMed] [Cross Ref]
45. Carreon LY, Glassman SD, Campbell MJ, Anderson PA. Índice de deficiência do pescoço, resumo do componente físico em formato curto-36 e escalas de dor para dor no pescoço e braço: a diferença clinicamente importante mínima e benefício clínico substancial após a fusão da coluna cervical. Spine J. 2010; 12 (6): 469 474. doi: 10.1016 / j.spinee.2010.02.007. [PubMed] [Cross Ref]
46. Moher D, Hopewell S, Schulz KF, Montori V, Gotzsche PC, Devereaux PJ, Elbourne D, Egger M, Altman DG. CONSORT 2010 Explicação e Elaboração: Diretrizes atualizadas para relatar ensaios clínicos randomizados de grupos paralelos. JClinEpidemiol. 2010; 12 (8): e1 37. [PubMed]
47. Assuntos WDoH-EPfMRIH. DECLARAÇÃO DA ASSOCIAÇÃO MUNDIAL MÉDICA DE HELSÍNQUIA. Declaração WMA de Helsinque - Princípios Éticos para Pesquisa Médica Envolvendo Seres Humanos. 2008.
48. Dworkin RH, Turk DC, Peirce-Sandner S, Baron R, Bellamy N, Burke LB, Chappell A, Chartier K, Cleeland CS, Costello A. et al. Considerações do projeto de pesquisa para ensaios clínicos confirmatórios de dor crônica: recomendações IMMPACT. Dor. 2010; 12 (2): 177 193. doi: 10.1016 / j.pain.2010.02.018. [PubMed] [Cross Ref]
49. Stewart M, Maher CG, Refshauge KM, Bogduk N, Nicholas M. Responsividade da dor e medidas de incapacidade para whiplash crônico. Spine (Phila Pa 1976) 2007; 12 (5): 580 585. doi: 10.1097 / 01.brs.0000256380.71056.6d. [PubMed] [Cross Ref]
50. Jull GA, O'Leary SP, Falla DL. Avaliação clínica dos músculos flexores cervicais profundos: o teste de flexão craniocervical. JManipulative Physiol Ther. 2008; 12 (7): 525 533. doi: 10.1016 / j.jmpt.2008.08.003. [PubMed] [Cross Ref]
51. Revel M, Minguet M, Gregoy P, Vaillant J, Manuel JL. Mudanças na cinestesia cervicocefálica após um programa de reabilitação proprioceptiva em pacientes com dor cervical: um estudo controlado randomizado. ArchPhysMedRehabil. 1994; 12 (8): 895 899. [PubMed]
52. Heikkila HV, Wenngren BI. Sensibilidade cinestésica cervicocefálica, amplitude ativa de movimento cervical e função oculomotora em pacientes com lesão cervical. ArchPhysMedRehabil. 1998; 12 (9): 1089 1094. [PubMed]
53. Treleaven J, Jull G, Grip H. Coordenação do olho da cabeça e estabilidade do olhar em indivíduos com distúrbios associados ao efeito chicote persistente. Homem Ther. 2010. [PubMed]
54. Williams MA, McCarthy CJ, Chorti A, Cooke MW, Gates S. Uma revisão sistemática de estudos de confiabilidade e validade de métodos para medir a amplitude de movimento cervical ativa e passiva. JManipulative Physiol Ther. 2010; 12 (2): 138 155. doi: 10.1016 / j.jmpt.2009.12.009. [PubMed] [Cross Ref]
55. Kasch H, Qerama E, Kongsted A, Bach FW, Bendix T, Jensen TS. Dor muscular profunda, pontos sensíveis e recuperação em pacientes com whiplash agudo: um estudo de acompanhamento de 1 ano. Dor. 2008; 12 (1): 65 73. doi: 10.1016 / j.pain.2008.07.008. [PubMed] [Cross Ref]
56. Sterling M. Testing para hipersensibilidade sensorial ou hiperexcitabilidade central associada com dor na coluna cervical. JManipulative Physiol Ther. 2008; 12 (7): 534 539. doi: 10.1016 / j.jmpt.2008.08.002. [PubMed] [Cross Ref]
57. Ettlin T, Schuster C, Stoffel R, Bruderlin A, Kischka U. Um padrão distinto de achados miofasciais em pacientes após lesão cervical. ArchPhysMedRehabil. 2008; 12 (7): 1290 1293. [PubMed]
58. Vernon H, Mior S. The Neck Disability Index: um estudo de confiabilidade e validade. JManipulative Physiol Ther. 1991; 12 (7): 409 415. [PubMed]
59. Vernon H. The Neck Disability Index: state-of-the-art, 1991-2008. JManipulative Physiol Ther. 2008; 12 (7): 491 502. doi: 10.1016 / j.jmpt.2008.08.006. [PubMed] [Cross Ref]
60. Vernon H, Guerriero R, Kavanaugh S, Soave D, Moreton J. Fatores psicológicos no uso do índice de deficiência do pescoço em pacientes com whiplash crônico. Spine (Phila Pa 1976) 2010; 12 (1): E16 E21. doi: 10.1097 / BRS.0b013e3181b135aa. [PubMed] [Cross Ref]
61. Sterling M, Kenardy J, Jull G, Vicenzino B. O desenvolvimento de mudanças psicológicas após lesão no pescoço. Dor. 2003; 12 (3): 481 489. doi: 10.1016 / j.pain.2003.09.013. [PubMed] [Cross Ref]
62. Stalnacke BM. Relação entre sintomas e fatores psicológicos cinco anos após lesão cervical. JRehabilMed. 2009; 12 (5): 353 359. [PubMed]
63. Rabin R, de CF. EQ-5D: uma medida do estado de saúde do Grupo EuroQol. AnnMed. 2001; 12 (5): 337 343. [PubMed]
64. Borsbo B, Peolsson M, Gerdle B. Catastrofização, depressão e dor: correlação e influência na qualidade de vida e saúde - um estudo de doenças crônicas associadas a whiplash4. JRehabilMed. 2008; 12 (7): 562 569. [PubMed]