Quando você está envolvido em um acidente de carro, as lesões do acidente de automóvel resultantes do incidente podem nem sempre ter uma causa física. O sofrimento emocional devido ao trauma ou lesão causada pelo impacto de um acidente de automóvel pode, muitas vezes, ser tão imenso que pode levar a uma variedade de sintomas dolorosos. Se esse estresse não for tratado imediatamente, pode resultar no desenvolvimento de condições psicológicas. Stress, ansiedade, depressão e em casos graves, PTSD ou transtorno de estresse pós-traumático, são alguns dos problemas psicológicos mais comuns que você pode acabar encontrando após um acidente de carro traumático.
Conteúdo
Ansiedade e medos irracionais
Em vários casos, a vítima de um acidente automobilístico pode desenvolver medos irracionais como resultado do incidente. Na verdade, muitos desses indivíduos relatam sentir ansiedade em voltar ao volante. Para eles, o medo de sofrer outro acidente pode, em última instância, fazer com que evitem dirigir por completo. Para muitas outras pessoas ainda, o medo irracional de sofrer um ataque de pânico enquanto estão na estrada pode ser a causa para que evitem dirigir completamente. Se a ansiedade e os medos irracionais causados pelo sofrimento emocional de um acidente de carro piorarem, isso pode desestimular permanentemente a pessoa a dirigir novamente.
Depressão
Também é possível que pessoas que estiveram envolvidas em um acidente automobilístico desenvolvam depressão após o incidente. No final, você acaba sofrendo um trauma psicológico como resultado de um trauma físico. Existem inúmeros sintomas de depressão que você pode reconhecer prontamente. Estes incluem problemas com o sono, perda de apetite e dores de cabeça. No entanto, à medida que fica pior, você pode acabar se sentindo triste ou sem esperança o tempo todo, o que pode levar a um agravamento dos sintomas.
Transtorno de Estresse Pós-Traumático (PTSD)
É altamente possível que indivíduos envolvidos em um acidente automobilístico sofram de transtorno de estresse pós-traumático, ou TEPT. De acordo com o National Center for PTSD, tanto quanto 9 por cento das pessoas que sofrem lesões por acidente de carro acabam sofrendo de PTSD. Além disso, pelo menos 14 por cento dos sobreviventes do acidente de carro que procuram cuidados de saúde mental estão experimentando PTSD.
Um novo estudo de pesquisa demonstrou que as intervenções de atenção plena podem ser tão essenciais para sua saúde quanto o tratamento tradicional, especialmente se você tiver transtorno de estresse pós-traumático ou TEPT. Pesquisadores demonstraram que a quiropraxia pode levar a um avanço substancial no componente de estresse mente-corpo da saúde e bem-estar geral de um paciente.
Quiropraxia para lesões automobilísticas
Abordar lesões por acidentes automobilísticos, como chicotadas, que também resultam em ansiedade e medos irracionais, depressão e especialmente TEPT, exige uma estratégia multidisciplinar. Quiropraxia é uma opção de tratamento alternativo que incide sobre lesões e / ou condições do sistema músculo-esquelético e nervoso. Um quiroprático comumente utiliza ajustes espinhais e manipulações manuais para corrigir com cuidado os desalinhamentos da coluna vertebral, ou subluxações, o que poderia estar causando dor e desconforto. Ao liberar pressão e tensão muscular, um quiropraxista ou quiroprático pode ajudar a reduzir o estresse e o estresse emocional que podem estar causando ansiedade, medos irracionais, depressão e transtorno do estresse pós-traumático. Se for necessária mais ajuda, o quiroprático pode recomendar os pacientes ao melhor especialista de saúde para ajudá-los com seus sintomas. O objetivo do artigo a seguir é demonstrar a prevalência de TEPT em indivíduos envolvidos em um colisão do trânsito bem como mostrar como as intervenções de atenção plena podem ajudar a melhorar e gerenciar os sintomas de estresse que as pessoas podem experimentar após um acidente de carro.
Predição de Transtorno de Estresse Pós-Traumático por Reações Imediatas ao Trauma: um Estudo Prospectivo em Vítimas de Acidentes de Trânsito
Sumário
Acidentes de trânsito freqüentemente causam graves sequelas físicas e psicológicas. Especialistas de várias faculdades de medicina estão envolvidos no tratamento de vítimas de acidentes. Pouco se sabe sobre os fatores que podem predizer transtornos psiquiátricos, por exemplo, transtorno de estresse pós-traumático (TEPT) após acidentes e como os problemas psicológicos influenciam o tratamento físico. Em um estudo prospectivo 179 vítimas de acidente de trânsito admissão consecutiva, não selecionadas, foram avaliadas alguns dias após o acidente para diagnósticos psiquiátricos, gravidade da lesão e psicopatologia. Todos eram internados e precisavam ser tratados para fraturas ósseas. Na avaliação de acompanhamento 6-meses 152 (85%) dos pacientes foram entrevistados novamente. Dos doentes, 18.4% preencheu os critérios para o Transtorno do Estresse Pós-Traumático (DSM-III-R) nos meses 6 após o acidente. Os pacientes que desenvolveram TEPT sofreram lesões mais graves e apresentaram mais sintomas de ansiedade, depressão e TEPT alguns dias após o acidente do que pacientes sem diagnóstico psiquiátrico. Pacientes com TEPT permaneceram significativamente mais tempo no hospital do que os outros pacientes. A análise de regressão múltipla revelou que o tempo de internação foi devido principalmente a uma diversidade de fatores como gravidade da lesão, gravidade do acidente, personalidade pré-mórbida e psicopatologia. O transtorno de estresse pós-traumático é comum após acidentes de trânsito. Pacientes com TEPT no acompanhamento podem ser identificados pelos achados da avaliação precoce. Seqüelas psicológicas não tratadas, como o TEPT, causam maior tempo de internação e, portanto, mais custos do que em pacientes sem TEPT.
Terapia Comportamento Cognitivo Focada no Trauma e Exercício para o Tratamento Intensivo do Chicote: Protocolo de Ensaio Clínico Controlado Aleatório
Sumário
- Introdução: Como conseqüência de um acidente de trânsito, a dor e a incapacidade persistentes após um trauma cervical são comuns e acarretam custos pessoais e econômicos substanciais. Até 50% de pessoas que sofrerem uma lesão de whiplash nunca se recuperarão totalmente e até 30% permanecerão moderadamente a severamente incapacitadas pela condição. A razão pela qual os sintomas persistem após o estágio agudo ao subagudo e se tornam crônicos não é clara, mas provavelmente resulta de interações complexas entre lesão estrutural, deficiências físicas e fatores psicológicos e psicossociais. Respostas psicológicas relacionadas ao evento traumático em si estão se tornando um fator cada vez mais reconhecido na condição de whiplash. Apesar deste reconhecimento, há um conhecimento limitado sobre a eficácia das intervenções psicológicas, tanto sozinha ou em combinação com a fisioterapia, na redução dos fatores psicológicos físicos e relacionados à dor do efeito chicote crônico. Os resultados do estudo piloto mostraram resultados positivos para o uso de terapia comportamental cognitiva focada no trauma para tratar fatores psicológicos, dor e incapacidade em indivíduos com whiplash crônico. Os resultados indicaram que uma abordagem combinada poderia não apenas reduzir os sintomas psicológicos, mas também a dor e a incapacidade.
- Objetivos: O principal objetivo deste estudo randomizado e controlado é investigar a eficácia da terapia cognitivo-comportamental combinada focada no trauma, fornecida por um psicólogo, e exercícios de fisioterapia para diminuir a dor e a incapacidade de indivíduos com distúrbio de estresse crônico de chicoteamento e pós-traumático (PTSD). . O estudo também visa investigar a eficácia da terapia combinada na diminuição dos sintomas de estresse pós-traumático, ansiedade e depressão.
- Participantes e ambiente: Um total de 108 participantes com transtorno associado ao whiplash crônico (WAD) grau II de> 3 meses e <5 anos de duração e PTSD (diagnosticado com a Escala de PTSD Administrada pelo Clínico (CAPS) de acordo com o DSM-5) serão recrutados para o estude. Os participantes serão avaliados por telefone e pessoalmente em um laboratório de pesquisa da universidade. As intervenções acontecerão no sudeste de Queensland, Austrália e sul da Dinamarca.
- Intervenção: Terapia psicológica será entregue uma vez por semana durante 10 semanas, com os participantes distribuídos aleatoriamente para terapia comportamental cognitiva focada no trauma ou terapia de suporte, ambos entregues por um psicólogo clínico. Os participantes receberão dez sessões de exercícios de fisioterapia baseados em evidências entregues durante um período de 6-semana.
- Medidas de resultado: O desfecho primário é a incapacidade cervical (Neck Disability Index). Os desfechos secundários concentram-se em: intensidade da dor; presença e gravidade do TEPT (CAPS V e XTUMX Lista de TEPT); sofrimento psicológico (Depressão, Escala de Estresse de Ansiedade 5); funcionalidade percebida pelo paciente (SF-21, Tampa Scale of Kinesiophobia e Patient-Specific Functional Scale); e autoeficácia específica para dor e catastrofização (Questionário de Auto-Eficácia de Dor e Escala de Catastrofização da Dor). Após psicoterapia (12 semanas após a randomização) e fisioterapia (10 semanas após a randomização), bem como nos acompanhamentos 16-month e 6-month, um avaliador cego medirá os resultados.
- Análise: Todas as análises serão conduzidas com base na intenção de tratar. Os desfechos primários e secundários que são medidos serão analisados por meio de modelos lineares de regressão logística e mista. Qualquer efeito do site (Austrália ou Dinamarca) será avaliado pela inclusão de um termo de interação de cada grupo site-by-time nas análises de modelos mistos. A modificação do efeito só será avaliada para o desfecho primário do Neck Disability Index.
- Discussão: Este estudo fornecerá uma avaliação definitiva dos efeitos da adição da terapia cognitivo-comportamental focada no trauma no exercício de fisioterapia para indivíduos com WAD crônica e TEPT. É provável que este estudo influencie o tratamento clínico da lesão cervical e tenha aplicabilidade clínica imediata na Austrália, Dinamarca e na comunidade internacional em geral. O estudo também terá implicações para os formuladores de políticas de saúde e de seguros em sua tomada de decisão em relação às opções de tratamento e financiamento.
Introdução
A dor persistente e a incapacidade após lesão por efeito de chicotada como consequência de um acidente de trânsito (RTC) são comuns e acarretam custos pessoais e econômicos substanciais. Até 50% de pessoas que sofrerem uma lesão em chicote nunca irão se recuperar totalmente e até 30% permanecerão moderadamente a severamente incapacitadas pela condição [1-3]. Menos reconhecidos são os problemas de saúde mental que acompanham essa condição. A prevalência de transtornos psiquiátricos demonstrou ser 25% para TEPT, 31% para Episódio Depressivo Maior e 20% para Transtorno de Ansiedade Generalizada [4-6]. A lesão por efeito de chicote é responsável pela grande maioria das reclamações apresentadas, bem como pelos maiores custos incorridos no esquema de terceiros obrigatórios de Queensland [7]. Na Austrália, as lesões por efeito de chicote incluem aproximadamente 75% de todas as lesões de RTC [8] com custos totais superiores a $ 950 M por ano [9], excedendo os custos tanto para lesão medular quanto traumática [7]. Na Dinamarca, a whiplash custa cerca de 300 milhões de USD por ano se a perda de trabalho for incluída [10].
A dor no pescoço é o sintoma cardinal dos indivíduos após lesão cervical. Atualmente, é geralmente aceito que há uma lesão periférica inicial de algum tipo no pescoço [11], embora a estrutura específica lesada em pacientes individuais seja difícil de identificar clinicamente com as atuais técnicas de imagem. A razão pela qual os sintomas persistem após o estágio agudo ao subagudo e se tornam crônicos não é clara, mas provavelmente resulta de interações complexas entre lesão estrutural, deficiências físicas, fatores psicológicos e psicossociais [12]. No entanto, é claro que a síndrome de Alzheimer é uma condição heterogênea e complexa que envolve deficiências físicas, como perda de movimento, padrões de movimento perturbados e distúrbios sensoriais [13], bem como respostas psicológicas relacionadas à dor, como catastrofização [14, 15], cinesiofobia [16] , evitação de atividade e baixa autoeficácia para controle da dor [17]. Além disso, estudos recentes mostraram que os sintomas de estresse pós-traumático ou sofrimento relacionado ao evento são comuns [18-20]. Assim, parece lógico que as intervenções que visam as manifestações físicas e psicológicas da condição de chicotada sejam benéficas.
Em contraste com muitas condições de dor musculoesquelética comuns (por exemplo, dor lombar, dor cervical inespecífica), a dor cervical relacionada à chicotada geralmente ocorre após um evento traumático, ou seja, um acidente de veículo motorizado. Respostas psicológicas relacionadas ao evento traumático em si, sintomas de estresse pós-traumático, estão emergindo como um importante fator psicológico adicional na condição de whiplash. Dados recentes indicam que os sintomas de estresse pós-traumático são prevalentes em indivíduos que sofreram lesões cervicais após acidentes com veículos motorizados [18, 20, 21]. Foi demonstrado que a presença precoce de sintomas de estresse pós-traumático está associada à má recuperação funcional da lesão [13, 18]. Dados recentes de nosso laboratório mostraram que após lesão cervical 17% dos indivíduos seguirão uma trajetória de sintomas de estresse pós-traumático moderado / grave inicial que persistem por pelo menos 12 meses e 43% seguirão uma trajetória de sintomas iniciais moderados que diminuem, mas permanecem em níveis leves a moderados (subclínicos) por pelo menos 12 meses (a duração do estudo) [4]. Veja a Figura 1. Esses números são significativos, pois são semelhantes à prevalência de PTSD em indivíduos internados em hospitais após lesões "mais graves" em veículos motorizados [22].
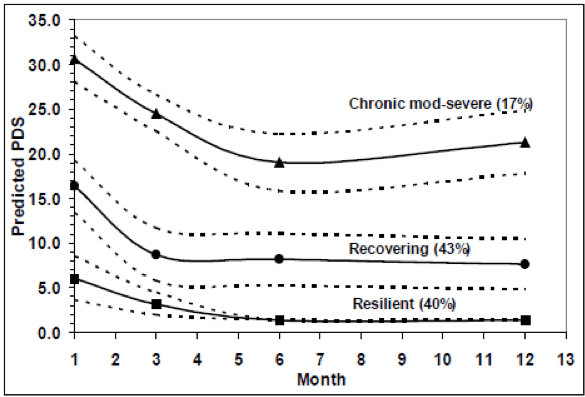
Figura 1: Dados de 155 participantes feridos por whiplash medidos 1, 3, 6 e 12 meses após o acidente. A Posttraumatic Stress Diagnostic Scale (PDS) foi medida em cada ponto de tempo. A modelagem de trajetória baseada em grupo identificou 3 percursos clínicos distintos (trajetórias). 1. Crônico moderado / grave (17%) 2. Em recuperação: níveis moderados iniciais de estresse pós-traumático diminuindo para níveis leves / moderados. 3. Resiliente: sintomas desprezíveis em toda parte2. Pontos de corte da pontuação dos sintomas de PDS: 1 10 leve, 11 20 moderado, 21 35.
Embora o WAD crônico seja um problema de saúde considerável, o número de ensaios clínicos randomizados (RCTs) publicados é muito limitado [23]. Uma revisão sistemática recente concluiu que há evidências que sugerem que os programas de exercícios são modestamente eficazes no alívio da dor relacionada à lesão cervical, pelo menos em curto prazo [23]. Por exemplo, Stewart et al [24] mostraram apenas uma redução de 2 pontos (em uma escala de 10 pontos) nos níveis de dor imediatamente após uma intervenção de gerenciamento de exercício funcional de 6 semanas que aderiu aos princípios de TCC relacionados à dor, mas sem efeitos sustentados significativos em mais acompanhamento de longo prazo de 6 e 12 meses. Em um RCT preliminar conduzido em nosso laboratório (publicado em 2007), uma abordagem de exercícios mais específicos para o pescoço também produziu apenas efeitos modestos, em que as pontuações de dor e deficiência diminuíram apenas em quantidades clinicamente relevantes (8 ± 14% no Índice de deficiência do pescoço) quando em comparação com uma única sessão de aconselhamento [25].
A revisão sistemática também concluiu que há evidências conflitantes sobre a eficácia das intervenções psicológicas, tanto sozinhas ou em combinação com a fisioterapia [23]. Os estudos incluídos na revisão foram de qualidade variável e utilizaram principalmente TCC em algum formato para abordar cognições relacionadas à dor e angústia [26, 27]. Nenhum estudo abordou especificamente os sintomas de TEPT.
Assim, a proposta aparentemente lógica de intervenções para direcionar os fatores físicos e psicológicos relacionados à dor do WAD crônico não está funcionando tão bem quanto seria de se esperar. Essa expectativa é baseada em resultados mais favoráveis com essas abordagens para outras condições de dor musculoesquelética, como lombar [28].
Em um esforço para entender por que as abordagens de reabilitação por exercício não são muito eficazes para WAD crônico, realizamos um estudo randomizado controlado financiado pelo NHMRC (570884) que incluiu modificadores de efeito de sintomas de PTSD e distúrbios sensoriais. Neste estudo multicêntrico maior (n = 186), a análise preliminar indica que apenas 30% dos pacientes com WAD crônica e um diagnóstico de PTSD tiveram uma mudança clinicamente relevante nos escores do Índice de Incapacidade do Pescoço (> 10% de mudança) em comparação com 70% dos pacientes de WAD sem PTSD seguindo um programa de reabilitação de exercícios. Todos os participantes incluídos relataram níveis moderados ou maiores de dor e incapacidade, indicando que a presença comórbida de PTSD impede uma boa resposta à reabilitação física. Não encontramos nenhum efeito modificador de quaisquer mudanças sensoriais. Os resultados deste estudo nos levam a propor que primeiro o tratamento de PTSD e, em seguida, instituir a reabilitação física será uma intervenção mais eficaz para melhorar os resultados de saúde para WAD crônico.
A TCC focada no trauma é um tratamento altamente eficaz para os sintomas de TEPT [29] e as Diretrizes Australianas para o Tratamento do Transtorno de Estresse Agudo e TEPT recomendam que a TCC focada no trauma entregue individualmente às pessoas com essas condições [30]. Há dados disponíveis para indicar que a TCC focada no trauma pode potencialmente ter um efeito não apenas nos sintomas de TEPT, mas também na dor e incapacidade. Os resultados de um exame empírico recente exploraram as relações direcionais entre o TEPT e a dor crônica em sobreviventes de acidentes com 323 [31]. Os resultados indicaram uma manutenção mútua da intensidade da dor e dos sintomas de stress pós-traumático nos dias 5 após a lesão mas nos meses 6 após a lesão (fase crónica), os sintomas de PTSD tiveram um impacto significativo na dor mas não vice-versa. Embora este estudo não tenha especificamente foco na lesão por efeito de chicotada, ele fornece indicação de que a abordagem dos sintomas de TEPT no estágio crônico da DAP pode permitir uma diminuição nos níveis de dor, facilitando os efeitos potenciais de abordagens mais focadas em dor e incapacidade para o gerenciamento e TCC focada na dor.
Com base em nossos achados da co-ocorrência de TEPT e DAP, realizamos um pequeno estudo piloto com o objetivo de testar os efeitos da TCC focada no trauma em fatores psicológicos, dor e incapacidade em indivíduos com WAD crônica [32]. Vinte e seis participantes com WAD crônica e um diagnóstico de PTSD foram aleatoriamente designados para tratamento (n = 13) ou sem intervenção (n = 13) controle. O grupo de tratamento foi submetido a sessões semanais 10 de TCC focada no trauma para TEPT. Avaliações de diagnóstico de TEPT, sintomas psicológicos, incapacidade e sintomas de dor foram feitas no início e após a avaliação (10-12 semanas). Após a intervenção do tratamento, houve não apenas uma redução significativa nos sintomas psicológicos (gravidade do sintoma de TEPT; números que atendem aos critérios diagnósticos para TEPT; depressão, ansiedade e estresse), mas também uma diminuição significativa na dor e incapacidade e melhorias na função física, dor corporal e itens físicos do papel do SF36 (Tabela 1).
tabela 1. Resultados do ensaio piloto aleatório controlado
| TCC focada no trauma | Controle sem intervenção | |
| Índice de Incapacidade Pescoço (0-100) * | ||
| Linha de Base | 43.7 (15) | 42.8 (14.3) |
| pós-intervenção | 38.7 (12.6) | 43.9 (12.9) |
| SF-36 Função Física | ||
| Linha de Base | 55.8 (25.9) | 55.4 (28.2) |
| pós-intervenção | 61.5 (20.1) | 51.1 (26.3) |
| SF-36 Dor Corporal | ||
| Linha de Base | 31.2 (17.2) | 22.6 (15.5) |
| pós-intervenção | 41.8 (18) | 28.2 (15.8) |
| Diagnóstico de Transtorno de Estresse Pós-Traumático (SCID-IV) | ||
| Linha de Base | N = 13 (100%) | N = 13 (100%) |
| pós-intervenção | N = 5 (39.5%) | N = 12 (92.3%) |
* maior pontuação = pior; pontuação mais alta = melhor
Os resultados deste estudo indicam que a TCC focada no trauma, fornecida a indivíduos com DAH crônica, tem efeitos positivos, não apenas no estado psicológico, mas também na dor e na incapacidade, os sintomas cardinais dessa condição. Embora a alteração média de 5% tenha sido marginal em termos de relevância clínica [33], o tamanho do efeito para alteração do NDI foi moderado (d = 0.4) e mostra-se promissor para um efeito maior num tamanho de amostra maior [34]. No entanto, os resultados do nosso estudo piloto sugerem que a TCC focada no trauma, por si só, não será suficiente para o sucesso do tratamento da DAP crónica e, por essa razão, o nosso ensaio proposto combinará esta abordagem com o exercício. Esses resultados são potencialmente inovadores na área de gerenciamento de chicotada e é imperativo que eles sejam agora testados em um projeto controlado randomizado completo.
Em resumo, já mostramos que indivíduos com sintomas de WAD crônicos e de TEPT moderado não respondem tão bem a uma intervenção baseada em reabilitação física quanto aqueles sem sintomas de TEPT [25]. Nosso recente estudo piloto indica que a TCC focada no trauma tem um efeito benéfico tanto no estado psicológico quanto na dor e incapacidade. Propomos que, ao pré-tratamento do TEPT, os sintomas de TEPT e a incapacidade relacionada à dor diminuam, permitindo que a intervenção do exercício seja mais eficaz do que a observada até o momento [24, 25]. Portanto, nossa pesquisa proposta irá abordar essa lacuna identificada no conhecimento, sendo a primeira a avaliar a eficácia de uma intervenção combinada de TCC focada no trauma, seguida pelo exercício para a doença de Alzheimer crônica.
O objetivo principal deste projeto é investigar a eficácia da TCC combinada focada no trauma e exercício para diminuir a dor e incapacidade de indivíduos com whiplash crônico e TEPT. Os objetivos secundários são investigar a eficácia da TCC focada no trauma e exercícios para diminuir os sintomas de estresse pós-traumático, ansiedade e depressão, e investigar a eficácia da TCC focada no trauma nos sintomas de estresse pós-traumático e dor / incapacidade.
Este teste deve começar em junho 2015 e concluído em dezembro 2018.
Design
Este estudo será um ensaio multicêntrico controlado e randomizado avaliando 10 semanas de TCC focada no trauma em comparação com 10 semanas de terapia assistida, cada uma seguida por um programa de exercícios de 6 semanas. Os resultados serão medidos em 10 semanas, 16 semanas, 6 e 12 meses após a randomização. Um total de 108 pessoas com transtorno cervical crônico (> 3 meses, <5 anos de duração) e PTSD (DSM-5 com diagnóstico de CAPS) serão inscritos no estudo. Os avaliadores que medem os resultados serão cegos para a alocação do grupo de tratamento atribuído. O protocolo está em conformidade com as diretrizes CONSORT.
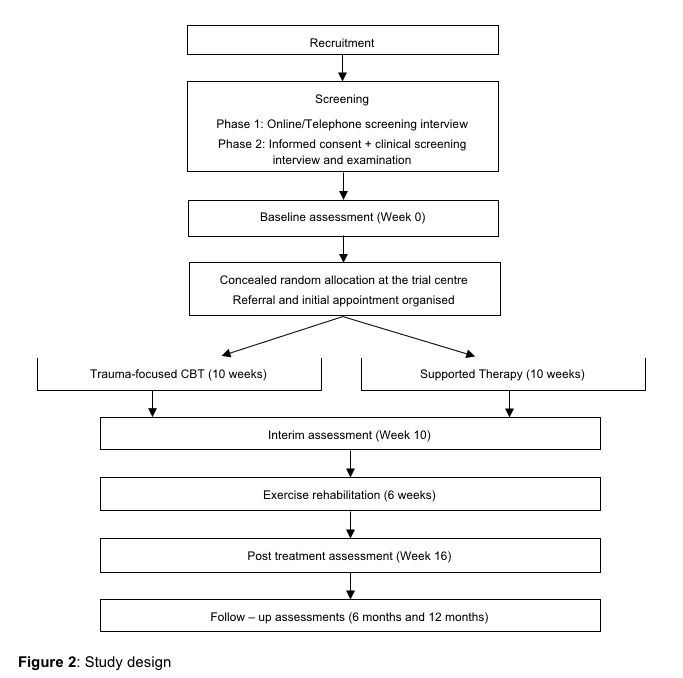
De Depósito
Participantes
Um total de 108 participantes com transtorno associado ao whiplash crônico (WAD) grau II (duração dos sintomas> 3 meses e <5 anos) e PTSD serão recrutados do sudeste de Queensland e Zelândia, Dinamarca. Os participantes serão recrutados através de:
- Anúncios (o registro de saúde nacional dinamarquês, jornal, boletim informativo e internet): os potenciais participantes serão convidados a fazer contato com a equipe do projeto.
- Fisioterapia e Práticas Médicas Gerais: o estudo será promovido em fisioterapia e clínicas médicas onde o pessoal do projeto já tem um relacionamento. Os pacientes considerados apropriados para inclusão receberão uma folha de informações sobre o projeto e serão convidados a entrar em contato diretamente com a equipe do projeto.
Há um processo de duas etapas para determinar a inclusão neste estudo: entrevista inicial on-line / por telefone seguida por um exame clínico de triagem. A entrevista inicial identificará a duração da lesão cervical (critérios de inclusão) e dor moderada com base nos escores do NDI e possíveis critérios de exclusão. A probabilidade de TEPT será baseada em escores PCL-5 conservadores, exigindo pelo menos um escore moderado por sintoma e um escore mínimo de 30 global. Uma descrição do projeto será fornecida a todos os voluntários no ponto de contato inicial. Voluntários considerados prováveis para serem elegíveis serão convidados a participar de um exame clínico de triagem. Se passarem mais de quatro semanas entre a entrevista por telefone e o rastreio clínico, as medições NDI e PCL-5 devem ser administradas de novo.
Antes de realizar o exame clínico de triagem, os voluntários receberão informações dos participantes e serão solicitados a preencher a documentação do consentimento informado. Durante o exame de triagem, os participantes com co-morbilidade significativa, como patologia grave da coluna vertebral, serão identificados e excluídos da participação. Para triagem para patologia grave, uma triagem diagnóstica será realizada seguindo a Diretriz de Acidente de Motor do NSW Whiplash Guidelines [35]. O exame de triagem também incluirá uma entrevista clínica por um assistente de pesquisa que administrará a escala PTSD administrada pelo médico 5 (CAPS 5) para determinar a presença e a gravidade do TEPT [36]. O assistente de pesquisa também confirmará a ausência de critérios de exclusão, como história pregressa ou apresentação atual de psicose, transtorno bipolar, transtorno cerebral orgânico e abuso grave de substâncias depressivas. Se os participantes relatarem um diagnóstico de um critério de exclusão, a seção relevante do SCID-I será utilizada para esclarecer o diagnóstico.
Durante a triagem inicial ou durante o tratamento, se um participante for identificado como estando em alto risco de automutilação ou suicídio, ele será encaminhado para atendimento apropriado de acordo com os padrões profissionais de psicólogos. Os participantes que atenderem aos critérios de inclusão (NDI> 30% e diagnóstico de PTSD) serão avaliados em todas as medidas de desfecho para os resultados iniciais. É possível que os voluntários convidados a comparecer ao exame clínico de triagem não atendam aos critérios de inclusão (NDI> 30% e diagnóstico de TEPT) e, portanto, serão excluídos de novas participações. Os voluntários serão informados desta possibilidade durante a entrevista por telefone e também durante o processo de consentimento informado. A entrevista será gravada e uma seleção aleatória será avaliada quanto à consistência
Critério de inclusão
- Grau de WAD crônico II (sem déficit ou fratura neurológica) [37] com pelo menos 3 meses de duração, mas menor que 5 anos de duração
- Dor e deficiência pelo menos moderadas (> 30% no NDI)
- Um diagnóstico de TEPT (DSM-5, APA, 2013) usando o CAPS 5
- Envelhecido entre 18 e 70 anos
- Proficiente em Inglês escrito ou dinamarquês (dependendo do país de participação)
Critério de exclusão
- Patologia espinhal grave conhecida ou suspeita (por exemplo, doenças metastáticas, inflamatórias ou infecciosas da coluna)
- Fratura ou luxação confirmada no momento da lesão (grau IV WAD)
- Comprometimento da raiz nervosa (pelo menos 2 dos seguintes sinais: fraqueza / alterações reflexas / perda sensitiva associada ao mesmo nervo espinhal)
- Cirurgia da coluna vertebral nos últimos meses 12
- Uma história ou apresentação atual de psicose, transtorno bipolar, transtorno cerebral orgânico ou depressão grave.
Tamanho da amostra
Estamos interessados em detectar uma diferença clinicamente importante entre as duas intervenções, uma vez que os valores de referência para cada grupo são estatisticamente equivalentes como resultado da randomização. Com base em um teste t bilateral, uma amostra de 86 (43 por grupo) fornecerá 80% de energia para detectar uma diferença significativa no alpha 0.05 entre as médias do grupo de pontos 10 no ponto 100 NDI (supondo um SD de 16, com base em nossos dados piloto e dados de ensaios recentes). Efeitos menores do que isso provavelmente não serão considerados clinicamente válidos. Permitindo que uma perda de 20% seja acompanhada por meses 12, precisaríamos de participantes 54 por grupo de tratamento.
Intervenção
Randomização
Os participantes serão alocados aleatoriamente para o grupo de tratamento. O cronograma de randomização será gerado pelo bioestatístico do estudo. A randomização será por blocos aleatórios de 4 para 8. Serão usados envelopes numerados, opacos e selados consecutivamente para ocultar a randomização. A alocação de grupo será realizada imediatamente após a conclusão das medidas de referência por um assistente de pesquisa independente (não cego). Este mesmo assistente de pesquisa irá organizar todos os horários de consultas com os profissionais de tratamento e o avaliador cego para todas as medidas de resultados. Os participantes serão instruídos a não revelar detalhes sobre o tratamento ao examinador, a fim de ajudar na ocultação. Os pacientes receberão o primeiro tratamento dentro de uma semana após a randomização.
Grupo intervenção - Terapia cognitivo-comportamental focada no trauma (TCC)
Uma intervenção psicológica que visa os sintomas de PTSD consistirá em 10 sessões semanais de 60-90 minutos de TCC focada no trauma administrada individualmente com base nas Diretrizes Australianas para o tratamento de Adultos com Transtorno de Estresse Agudo e PTSD [38] (ver Tabela 2). A primeira sessão se concentrará em fornecer psicoeducação sobre os sintomas comuns de PTSD, mantendo os fatores e fornecendo uma justificativa para vários componentes do tratamento. As sessões dois e três continuarão a desenvolver o conhecimento do paciente sobre os sintomas de PTSD e a ensinar estratégias de gerenciamento de ansiedade, incluindo respiração profunda e relaxamento muscular progressivo. A reestruturação cognitiva, que envolve o desafio de pensamentos e crenças inúteis e irracionais, começará na sessão três e continuará ao longo do tratamento. Os participantes começarão a exposição prolongada na sessão quatro, que será acompanhada de relaxamento e desafio cognitivo. A sexta sessão apresentará a exposição in vivo graduada. A prevenção de recaídas também será incluída nas duas sessões finais [12]. Os participantes serão solicitados a fazer um ensaio em casa ao longo de suas sessões, que será gravado e levado para a próxima sessão. O tratamento será realizado por psicólogos registrados com treinamento clínico de pós-graduação e experiência em intervenções de TCC focadas no trauma.
Tabela 2. Visão geral do programa CBT
| Número da | Visão geral |
| 1 | Introdução e justificativa |
| 2 | Treinamento de relaxamento |
| 3 | Treinamento de relaxamento e desafio cognitivo |
| 4 e 5 | Exposição desafiadora e prolongada cognitiva |
| 6 | Exposição prolongada e exposição in vivo |
| 7 e 8 | Exposição prolongada e exposição in-vivo |
| 9 | Prevenção de recaída |
| 10 | Prevenção de recaída e fim do tratamento |
Grupo de controle - Terapia de Suporte
A primeira sessão envolverá educação sobre trauma e uma explicação da natureza da terapia de apoio. As sessões seguintes incluirão discussões sobre problemas atuais e habilidades gerais de solução de problemas. A prática domiciliar envolverá a manutenção diária de problemas atuais e estados de humor. Terapia de suporte irá especificamente evitar a exposição, reestruturação cognitiva ou técnicas de gerenciamento de ansiedade. Se os resultados do ensaio forem favoráveis e os participantes randomizados para esta intervenção ainda tiverem um diagnóstico de TEPT no seguimento do mês 12, será oferecido um encaminhamento a um psicólogo clínico.
Programa de exercícios
Após as sessões de terapia psicológica da semana 10 (intervenção ou controle), todos os participantes participarão do mesmo programa de exercícios. O programa de exercícios da semana 6 será realizado sob a supervisão de um fisioterapeuta (sessões 2 em cada uma das primeiras quatro semanas; e sessão 1 na semana 5 e semana 6) e incluirá exercícios específicos para melhorar o movimento e controle do pescoço e cintas de ombro, bem como exercícios proprioceptivos e de coordenação (ver Tabela 3). Os exercícios serão adaptados pelo fisioterapeuta para cada participante individual.
O programa começa com um exame clínico dos músculos cervicais e da cinta axioescapular e inclui testes que avaliam a capacidade de recrutar os músculos de forma coordenada, testes de equilíbrio, cinestesia cervical e controle do movimento ocular e testes de resistência muscular em baixos níveis de contração voluntária máxima. As deficiências específicas que são identificadas são então abordadas com um programa de exercícios que é supervisionado e progredido pelo fisioterapeuta. Este programa específico de tratamento foi descrito em detalhe [15] e concentra-se em ativar e melhorar a capacidade de coordenação e resistência dos músculos flexores, extensores e escapulares do pescoço em exercícios específicos e tarefas funcionais, e um programa graduado direcionado para o controle postural. sistema, incluindo exercícios de equilíbrio, exercícios de realocação de cabeça e exercícios para o controle do movimento dos olhos.
Os participantes também realizarão os exercícios em casa, uma vez ao dia. Um livro de registro será preenchido pelos participantes para registrar a conformidade com os exercícios. Ao mesmo tempo, o fisioterapeuta orientará o retorno do sujeito às atividades normais.
Os fisioterapeutas aderirão aos princípios cognitivo-comportamentais durante o treinamento e a supervisão de todos os exercícios [26]. Os princípios da terapia comportamental cognitiva incluem o incentivo à aquisição de habilidades por modelagem, definição de metas progressivas, automonitoramento do progresso e reforço positivo do progresso. A autossuficiência será fomentada encorajando os sujeitos a se engajarem na solução de problemas para lidar com as dificuldades, em vez de buscar segurança e aconselhamento, encorajando metas de atividade relevantes e realistas e encorajando o auto-reforço. A atividade física diária em casa será incentivada e monitorada usando um diário. Instruções de exercício escritas e ilustradas serão fornecidas.
tabela 3. Visão geral do programa de exercícios
| Semana | Sessões por semana | Componentes |
| 1 | 2 | Avaliações de linha de base e acompanhamento para orientar a prescrição inicial e a progressão do programa
Exercício para melhorar o controle dos músculos cervicais e escapulares, cinestesia e equilíbrio Educação e aconselhamento Programa diário em casa, incluindo exercícios e aumento gradativo das atividades físicas Princípios da TCC, como estabelecimento de metas, reforço usado por fisioterapeutas Sessão de alta para reforçar o progresso e planejar a atividade contínua |
| 2 | 2 | |
| 3 | 2 | |
| 4 | 2 | |
| 5 | 1 | |
| 6 | 1 |
Medidas de resultado
Na avaliação da linha de base, serão coletadas características pessoais como idade, sexo, nível de educação, status da indenização, data do acidente e informações sobre sintomas de chicotada. As seguintes medidas de resultados serão avaliadas por um avaliador cego no início do estudo, semanas 10, semanas 16, meses 6 e meses 12 após a aleatorização.
O Neck Disability Index (NDI) será o desfecho primário [21]. O NDI é uma medida válida e confiável de incapacidade relacionada à dor no pescoço [21] e é recomendado para uso pela Força Tarefa de Dor Cervical Óssea e Dividida [7] e no recente International Whiplash Summit [11, 16].
Medidas secundárias de resultados incluem:
- Intensidade média da dor na última semana (escala 0-10) [39]
- Intensidade média da dor nas últimas horas 24 (escala 0-10) [39]
- Impressão global do paciente de recuperação (escala de -5 a +5) [39]
- O médico administrou a escala de PTSD 5 (CAPS 5) [40].
- A lista de verificação do PTSD (PCL-5) [41]
- Escala de Estresse de Ansiedade de Depressão - 21 (DASS-21) [42]
- Medida genérica do estado de saúde (SF-12) [43]
- Medida de incapacidade gerada pelo paciente (Escala Funcional Específica do Paciente) [44]
- Medidas físicas (amplitude de movimento cervical, limiar de dor à pressão, limiar de dor ao frio)
- Escala de Catastrofização da Dor (PCS) [45]
- Questionário de Auto-Eficácia da Dor (PSEQ) [46]
- Escala de Cinesiofobia de Tampa (TSK) [47]
As expectativas de um efeito benéfico do tratamento serão medidas com o Questionário de Expectativa de Credibilidade (CEQ) [48] na primeira e última semana de cada tratamento. A aliança de trabalho, conforme relatada pelo cliente e pelo terapeuta (psiquiátrico ou fisioterapeuta), também será medida na primeira e última semana de cada tratamento, usando o Working Alliance Inventory (WAI) [49].
Monitoramento de locais de tratamento
Os locais de tratamento estarão localizados em áreas facilmente acessíveis por transporte público. Tentativas serão feitas para ter as sessões de psicologia e exercício realizadas no mesmo local. Antes do início do estudo, psicólogos e fisioterapeutas em cada local de tratamento receberão o protocolo apropriado do terapeuta. Psicólogos serão treinados para implementar o programa de TCC e a terapia apoiada por investigadores seniores em workshops de um dia. Os fisioterapeutas serão treinados por investigadores seniores para implementar o programa de exercícios em um workshop de um dia.
Antes de iniciar o estudo, os diferentes sites e terapeutas de tratamento receberão uma cópia dos protocolos de avaliação e tratamento. Ambas as terapias psicológicas serão conduzidas de acordo com um manual de procedimentos. Terapeutas serão obrigados a registrar cada sessão, bem como preencher uma lista de verificação de adesão ao protocolo. Uma amostra aleatória dessas gravações e listas de verificação será avaliada e supervisão contínua fornecida por um psicólogo da equipe de pesquisa. Exercícios de fisioterapia serão baseados em um teste de exercício anterior para WAD crônica [25]. Uma auditoria das sessões de fisioterapia será conduzida duas vezes durante a intervenção por um investigador experiente nesta área. Uma transferência ocorrerá entre psicólogo e fisioterapeuta para manter a continuidade dos cuidados.
Eventos adversos
Além das provisões usuais de comitê de ética para relato de efeitos adversos, os profissionais serão solicitados a relatar qualquer evento adverso aos Investigadores Chefes. Também no seguimento da semana 16, informações sobre os efeitos adversos do tratamento serão solicitadas a todos os indivíduos, utilizando questionários abertos. No 6 e 12 meses de acompanhamento, os dados relativos ao número de recorrências de dor no pescoço, e o número de contatos de cuidados de saúde também serão coletados.
Análise Estatística
O bioestatístico do estudo analisará os dados de maneira cega. Todas as análises serão conduzidas com base na intenção de tratar. Os desfechos primários e secundários medidos em semanas 10, semanas 16, meses 6 e meses 12 serão analisados usando modelos lineares de regressão logística mista e mista que incluirão seus respectivos escores basais como uma covariável, sujeitos como um efeito aleatório e condições de tratamento como fatores fixos. fatores. Os diagnósticos serão usados para examinar as premissas, incluindo a homogeneidade das variâncias. Os tamanhos dos efeitos serão calculados para todas as medidas com um tamanho de efeito de 0.2 considerado pequeno, 0.5 médio e 0.8 grande. Alpha será definido no 0.05. Qualquer efeito do site (Qld ou Dinamarca) será avaliado pela inclusão de um termo de interação de cada grupo site por tratamento para as análises de modelos mistos. A modificação do efeito só será avaliada para o resultado primário do NDI.
Métodos
- O julgamento é financiado por uma concessão do Projeto NHMRC 1059310.
- O Conselho do Projecto do Fundo Dinamarquês para Vítimas concede 14-910-00013
Significância Potencial
Este projeto aborda um problema de grande importância para a saúde humana. Whiplash é uma enorme carga de saúde para a Austrália e todos os países onde existem veículos a motor. Abordagens conservadoras atuais para a gestão da WAD crónica demonstraram ser apenas marginalmente eficazes. Uma razão para isso pode ser devido à falta de atenção da prática atual ao estado psicológico dos pacientes com lesão cervical. Este estudo fornecerá uma avaliação definitiva dos efeitos da adição de TCC focada em trauma ao exercício para indivíduos com WAD crônica e TEPT.
É provável que este estudo influencie o tratamento clínico da lesão cervical e tenha aplicabilidade clínica imediata. Qualquer intervenção que possa melhorar os resultados de saúde para indivíduos com whiplash crônico terá efeitos de longo alcance na Austrália e internacionalmente. Nosso estudo também terá implicações para os formuladores de políticas de saúde e de seguros em sua tomada de decisão em relação às opções de tratamento e financiamento. Uma pesquisa no Portal de Pesquisa da Plataforma Internacional de Registros de Ensaios Clínicos da OMS, em 2 / 3 / 13, não revelou nenhum estudo planejado ou concluído que pudesse duplicar nosso trabalho.
Declaração de Conflito de Interesse
Os autores declaram não haver conflito de interesses.
Papel do estresse psicossocial na recuperação do efeito de chicotada comum
Sumário
É amplamente aceito que os fatores psicossociais estão relacionados ao comportamento da doença e há algumas evidências de que eles podem influenciar a taxa de recuperação de distúrbios pós-traumáticos. As habilidades de estresse psicossocial, sintomas somáticos e avaliação subjetiva do comprometimento cognitivo para prever a recuperação tardia do efeito chicote comum foram investigadas em um estudo de acompanhamento. 78 pacientes consecutivos referidos 7.2 (SD 4.5) dias depois de terem sofrido whiplash comum em acidentes de carro foram avaliados por estresse psicossocial, afetividade negativa, traços de personalidade, queixas somáticas e cognitivo por entrevista semi-estruturada e por vários testes padronizados. No exame 6, meses depois, os pacientes 57 foram totalmente recuperados e o 21 apresentou sintomas persistentes. Os escores dos grupos para as variáveis independentes avaliadas no exame basal foram comparados. A análise de regressão stepwise mostrou que fatores psicossociais, afetividade negativa e traços de personalidade não foram significativos na previsão do desfecho. No entanto, a intensidade inicial da dor no pescoço, o comprometimento cognitivo relacionado à lesão e a idade foram fatores significativos que previam o comportamento da doença. Este estudo, que foi baseado em uma amostra aleatória e que considerou muitos outros possíveis fatores preditivos, bem como o status psicossocial, não suporta descobertas anteriores de que fatores psicossociais predizem o comportamento da doença em pacientes pós-trauma.

Insight do Dr. Alex Jimenez
Estar envolvido em um acidente de automóvel pode ser uma experiência traumática para qualquer um. De lesões físicas e problemas financeiros, a angústia emocional, um acidente de automóvel pode colocar um fardo pesado sobre aqueles indivíduos que experimentaram, especialmente se as lesões de acidente de carro começam a ter um pedágio na mente. Muitos pacientes visitam meu consultório de quiropraxia com ansiedade, medos irracionais, depressão e transtorno de estresse pós-traumático após estarem envolvidos em um acidente automobilístico. Aprender a confiar novamente para receber atendimento quiroprático pode ser desafiador, mas através de ajustes espinhal cuidadosos e eficazes e manipulações manuais, nossa equipe pode oferecer aos pacientes a sensação de segurança de que precisam para continuar o tratamento e alcançar a saúde e o bem-estar geral.
Em conclusão, acidentes automobilísticos podem causar uma variedade de lesões e condições físicas, como chicotada, dor nas costas e dores de cabeça, bem como problemas financeiros; no entanto, lesões e complicações em acidentes automobilísticos também podem levar a problemas emocionais. De acordo com estudos de pesquisa baseados em evidências, como o anterior, o sofrimento emocional foi relacionado a sintomas de dor crônica. Felizmente, os pesquisadores conduziram vários estudos de pesquisa para demonstrar como as intervenções de atenção plena, como o tratamento quiroprático, podem ajudar a reduzir o estresse emocional e melhorar os sintomas dolorosos. Informações referenciadas do National Center for Biotechnology Information (NCBI). O escopo de nossas informações é limitado à quiropraxia, bem como a lesões e condições da coluna vertebral. Para discutir o assunto, sinta-se à vontade para perguntar ao Dr. Jimenez ou entre em contato conosco em 915-850-0900 .
Curated pelo Dr. Alex Jimenez
Tópicos adicionais: Dor nas costas
Segundo as estatísticas, aproximadamente 80% das pessoas experimentará sintomas de dor nas costas pelo menos uma vez durante suas vidas. Dor nas costas é uma queixa comum que pode resultar devido a uma variedade de lesões e / ou condições. Muitas vezes, a degeneração natural da coluna com a idade pode causar dores nas costas. Hérnia de disco ocorrem quando o centro macio de gel de um disco intervertebral empurra através de uma lágrima em seu redor, o anel externo da cartilagem, comprimindo e irritando as raízes nervosas. As hérnias de disco ocorrem mais comumente ao longo da parte inferior das costas ou da coluna lombar, mas também podem ocorrer ao longo da coluna cervical ou do pescoço. O impacto dos nervos encontrados na região lombar devido a lesão e / ou uma condição agravada pode levar a sintomas de ciática.

TÓPICO EXTRA IMPORTANTE: Gerenciando o Estresse no Local de Trabalho
TÓPICOS MAIS IMPORTANTES: EXTRA EXTRA: Tratamento de lesões por acidentes de trânsito El Paso, TX Chiropractor
Blank
Referências
- Sterling, M., G. Jull e J. Kenardy, Fatores físicos e psicológicos mantêm a capacidade preditiva a longo prazo após o trauma cervical. Dor, 2006. 122(1-2): p. 102-108.
- Carroll, LJP, et al. Curso e Fatores Prognósticos para Dor Cervical na População Geral: Resultados da Força Tarefa 2000-2010 de Dentes e Articulações na Dor Cervical e seus Distúrbios Associados. Espinha, 2008. 33 (4S)(Suplemento): p. S75-S82.
- Rebbeck, T. et al. Um estudo de coorte prospectivo de desfechos de saúde após distúrbios associados à chicotada em uma população australiana. Prevenção de lesões, 2006. 12(2): p. 93-98.
- Sterling, M., J. Hendrikz e J. Kenardy, Argumento de reivindicação de compensação e trajetórias de desenvolvimento de resultados de saúde após lesão por efeito de chicote: um estudo prospectivo. DOR, 2010. 150(1): p. 22-28.
- MAYOU, R. e B. BRYANT, Psiquiatria de lesão cervical no pescoço. O Jornal Britânico de Psiquiatria, 2002. 180(5): p. 441-448.
- Kenardy, J. et al. Adaptação de adultos a lesões leves e moderadas após acidentes de trânsito: achados da Onda 1.em Comunicar ao MAIC QLD. 2011.
- MAIC, Relatório Anual 2009-2010. 2010: Brisbane.
- Connelly, LB e R. Supangan, Os custos econômicos dos acidentes de trânsito: Austrália, estados e territórios. Análise e Prevenção de Acidentes, 2006. 38(6): p. 1087-1093.
- Littleton, SM, et al. A associação de compensação no estado de saúde de longo prazo para pessoas com lesões musculoesqueléticas após acidentes de trânsito: estudo de coorte de iniciação do departamento de emergência. Lesão, 2011. 42(9): p. 927-933.
- Schmidt, D. Whiplash koster kassen. Livtag, 2012. 1.
- Siegmund, GP, et al. A anatomia e biomecânica da lesão cervical aguda e crônica. Prevenção de lesões no trânsito, 2009. 10(2): p. 101-112.
- B rsbo, B., M. Peolsson e B. Gerdle, A interação complexa entre a intensidade da dor, depressão, ansiedade e catastrofização em relação à qualidade de vida e incapacidade. Deficiência e Reabilitação, 2009. 31(19): p. 1605-1613.
- Sterling, M., et al. Fatores físicos e psicológicos predizem o resultado após lesão cervical. Dor, 2005. 114(1-2): p. 141-148.
- Schmitt, MAMMT, et al. Pacientes com Transtornos Associados ao Whiplash Crônico: Relação entre Fatores Clínicos e Psicológicos e Estado Funcional de Saúde. American Journal of Physical Medicine & Rehabilitation, 2009. 88(3): p. 231-238.
- Sullivan, MJL, et al. Catastrofização, dor e incapacidade em pacientes com lesões de tecidos moles. Dor, 1998. 77(3): p. 253-260.
- Nederhand, MJ, et al. Valor preditivo da evitação do medo no desenvolvimento de incapacidade de dor cervical crônica: consequências para a tomada de decisão clínica. Arquivos de Medicina Física e Reabilitação, 2004. 85(3): p. 496-501.
- Bunketorp-Kall, LS, C. Andersson e B. Asker, O impacto de distúrbios subagudos associados ao efeito whiplash na autoeficácia funcional: um estudo de coorte. Revista Internacional de Pesquisa em Reabilitação, 2007. 30(3): p. 221-226.
- Buitenhuis, J. et ai. Relação entre sintomas de transtorno de estresse pós-traumático e o curso de queixas de whiplash. Revista de Pesquisa Psicossomática, 2006. 61(5): p. 681-689.
- Sterling, M. e J. Kenardy, A relação entre as alterações sensoriais e simpáticas do sistema nervoso e a reação de estresse pós-traumático após lesão cervical um estudo prospectivo. Revista de Pesquisa Psicossomática, 2006. 60(4): p. 387-393.
- Sullivan, MJL, et al. Dor, injustiça percebida e a persistência de sintomas de estresse pós-traumático durante o curso de reabilitação para lesões por efeito de chicotada. DOR, 2009. 145(3): p. 325-331.
- Sterling, M., et al. O desenvolvimento de mudanças psicológicas após lesão cervical. Dor, 2003. 106(3): p. 481-489.
- O'Donnell, ML, et al., Transtornos pós-traumáticos após lesão: uma revisão empírica e metodológica. Revista de Psicologia Clínica, 2003. 23(4): p. 587-603.
- Teasell, R., et al. Uma síntese de pesquisa de intervenções terapêuticas para transtorno associado ao whiplash (WAD): Parte 4 - intervenções não invasivas para WAD crônico. Pain Research & Management, 2010. 15(5): pág. 313 - 322.
- Stewart, MJ, et al. Estudo controlado randomizado de exercício para desordens associadas ao efeito chicote crônico. Dor, 2007. 128(1 2): pág. 59-68.
- Jull, G., et al. A presença de hipersensibilidade sensorial influencia os resultados da reabilitação física para whiplash crônico? Um RCT preliminar. Dor, 2007. 129(1 2): pág. 28-34.
- S derlund, A. e P. Lindberg, Componentes cognitivo-comportamentais no manejo fisioterapêutico de doenças crônicas associadas a whiplash (WAD) - um estudo de grupo randomizado. Teoria e Prática de Fisioterapia, 2001. 17(4): p. 229-238.
- Wicksell, RK, et al. Estratégias de Exposição e Aceitação podem melhorar o funcionamento e a satisfação com a vida em pessoas com dor crônica e chicotada?? Doenças associadas (WAD)? A Randomized Controlled Trial. Terapia Comportamental Cognitiva, 2008. 37(3): p. 169-182.
- Ostelo, RW, et al. Tratamento comportamental para dor lombar crônica. Banco de Dados Cochrane Syst Rev, 2005. 1(1).
- BISSON, JI, et al. Tratamentos psicológicos para transtorno de estresse pós-traumático crônico: revisão sistemática e meta-análise. O Jornal Britânico de Psiquiatria, 2007. 190(2): p. 97-104.
- NHMRC, Diretrizes Australianas para o Tratamento de Adultos com TEA e TEPT. 2007: Canberra.
- Jenewein, J. et al. Influência mútua dos sintomas do transtorno de estresse pós-traumático e dor crônica em sobreviventes de acidentes acidentados: um estudo longitudinal. Jornal de Estresse Traumático, 2009. 22(6): p. 540-548.
- Dunne, RLP, JPF Kenardy e MPMBGDMPF Sterling, Um ensaio clínico randomizado e controlado de terapia cognitivo-comportamental para o tratamento de PTSD no contexto de Whiplash Crônico. Jornal Clínico da Dor Novembro / Dezembro, 2012. 28(9): p. 755-765.
- Macdermid, J. et al. Propriedades de Medição do Índice de Incapacidade do Pescoço: Uma Revisão Sistemática. Journal of Orthopaedic & Sports Physical Therapy, 2009. 39(5): p. 400-C12.
- Arnold, DMMDM, et al. O desenho e interpretação de ensaios piloto em pesquisa clínica em cuidados intensivos. Medicina Critical Care Melhora dos Ensaios Clínicos nos Doentes Críticos: Anais de uma Mesa Redonda em Bruxelas, Bélgica, Março 2008, 2009. 37(1): p. S69-S74.
- MAA. Diretrizes para o tratamento de distúrbios associados ao efeito de chicotada. 2007; Disponível a partir de: www.maa.nsw.gov.au.
- Weathers, FW, et al. A escala de PTSD administrada por um médico para DSM-5 (CAPS-5). Entrevista disponível no National Center for PTSD. 2013; Disponível a partir de: www.ptsd.va.gov.
- Spitzer, W., et al. Monografia Científica da Força-Tarefa de Quebec sobre Doenças Associadas a Whiplash: redefinindo “Whiplash” e sua gestão. Espinha, 1995. 20(8S): p. 1-73.
- ACPMH, Diretrizes australianas para o tratamento de adultos com transtorno de estresse agudo e transtorno de estresse pós-traumático. 2007, Melbourne, VIC: Centro Australiano de Saúde Mental Pós-Traumática.
- Pengel, LHMM, KMP Refshauge e CGP Maher, Responsividade da dor, incapacidade e resultados de imparidade física em pacientes com dor lombar. Espinha, 2004. 29(8): p. 879-883.
- Weathers, FW, TM Keane e JRT Davidson, Escala de TEPT administrada por um médico: Uma revisão dos primeiros dez anos de pesquisa. Depressão e ansiedade, 2001. 13(3): p. 132-156.
- Weathers, F., et al., A lista de verificação do PTSD para o DSM-5 (PCL-5). Escala disponível no Centro Nacional de TEPT. www.? ptsd.? va.? governo, 2013.
- Lovibond, S. e P. Lovibond, Manual para as escalas de estresse ansiedade Ansiedade. 2nd ed. 1995, Sydney: Fundação Psicológica.
- Ware, J. et ai. Manual do usuário para a Pesquisa de Saúde SF-12v2 com um suplemento que documenta a Pesquisa de Saúde SF-12 . 2002, Lincoln, Rhode Island: QualityMetric Incorporated
- Westaway, M., P. Stratford e J. Binkley, A escala funcional específica do paciente: validação de seu uso em pessoas com disfunção do pescoço. Journal of Orthopaedic & Sports Physical Therapy, 1998. 27(5): p. 331-338.
- Sullivan, MJL, SR Bishop, e J. Pivik, A Escala de Catastrofização da Dor: Desenvolvimento e validação. Avaliação Psicológica, 1995. 7(4): p. 524-532.
- Nicholas, MK, O questionário de autoeficácia de dor: Tendo em conta a dor. Jornal Europeu da Dor, 2007. 11(2): p. 153-163.
- Miller, R., S. Kori e D. Todd, A escala de Tampa para a cinesiofobia. Tampa, FL. Relatório não publicado, 1991.
- Devilly, GJ e TD Borkovec, Propriedades psicométricas do questionário de credibilidade / expectativa. Jornal de Terapia Comportamental e Psiquiatria Experimental, 2000. 31(2): p. 73-86.
- Horvath, AO e LS Greenberg, Desenvolvimento e validação do Inventário da Aliança de Trabalho. Jornal de Psicologia de Aconselhamento, 1989. 36(2): p. 223-233.
Acordeão próximo
Escopo de prática profissional *
As informações aqui contidas em "Intervenções Mindfulness para acidentes de acidentes de carro em El Paso, TX" não se destina a substituir um relacionamento individual com um profissional de saúde qualificado ou médico licenciado e não é um conselho médico. Incentivamos você a tomar decisões de saúde com base em sua pesquisa e parceria com um profissional de saúde qualificado.
Informações do blog e discussões de escopo
Nosso escopo de informações limita-se à Quiropraxia, musculoesquelética, medicamentos físicos, bem-estar, contribuindo distúrbios viscerossomáticos dentro de apresentações clínicas, dinâmica clínica de reflexo somatovisceral associada, complexos de subluxação, questões de saúde sensíveis e/ou artigos, tópicos e discussões de medicina funcional.
Nós fornecemos e apresentamos colaboração clínica com especialistas de várias disciplinas. Cada especialista é regido por seu escopo profissional de prática e sua jurisdição de licenciamento. Usamos protocolos funcionais de saúde e bem-estar para tratar e apoiar o cuidado de lesões ou distúrbios do sistema músculo-esquelético.
Nossos vídeos, postagens, tópicos, assuntos e insights abrangem assuntos clínicos, problemas e tópicos relacionados e apoiam direta ou indiretamente nosso escopo de prática clínica.*
Nosso escritório tentou razoavelmente fornecer citações de apoio e identificou o estudo de pesquisa relevante ou estudos que apóiam nossas postagens. Fornecemos cópias dos estudos de pesquisa de apoio à disposição dos conselhos regulatórios e do público mediante solicitação.
Entendemos que cobrimos questões que requerem uma explicação adicional de como isso pode ajudar em um plano de cuidados ou protocolo de tratamento específico; portanto, para discutir melhor o assunto acima, sinta-se à vontade para perguntar Dr. Alex Jiménez, DC, ou contacte-nos 915-850-0900.
Estamos aqui para ajudar você e sua família.
Bênçãos
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
o email: coach@elpasofunctionalmedicine. com
Licenciado como Doutor em Quiropraxia (DC) em Texas & Novo México*
Licença DC do Texas # TX5807, Novo México DC Licença # NM-DC2182
Licenciada como enfermeira registrada (RN*) in Florida
Licença da Flórida Licença RN # RN9617241 (Controle nº 3558029)
Status compacto: Licença Multiestadual: Autorizado para exercer em Estados 40*
Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Meu cartão de visita digital







