Dor no joelho é um problema de saúde comum entre os atletas e a população em geral. Embora os sintomas da dor no joelho possam ser debilitantes e frustrantes, a dor no joelho é muitas vezes um problema de saúde muito tratável. O joelho é uma estrutura complexa composta de três ossos: a parte inferior do osso da coxa, a região superior da tíbia e a rótula.
Poderosos tecidos moles, como os tendões e ligamentos do joelho, bem como a cartilagem abaixo da rótula e entre os ossos, mantêm essas estruturas juntas para estabilizar e apoiar o joelho. No entanto, uma variedade de lesões e / ou condições pode levar à dor no joelho. O objetivo do artigo abaixo é avaliar pacientes com dor no joelho.
Conteúdo
Sumário
Os médicos de família freqüentemente encontram pacientes com dores nos joelhos. O diagnóstico preciso requer um conhecimento da anatomia do joelho, padrões comuns de dor em lesões no joelho e características das causas freqüentemente encontradas de dor no joelho, bem como habilidades específicas de exame físico. A história deve incluir características da dor do paciente, sintomas mecânicos (travamento, estalo, cedência), derrame articular (momento, quantidade, recorrência) e mecanismo de lesão. O exame físico deve incluir inspeção cuidadosa do joelho, palpação para sensibilidade pontual, avaliação de derrame articular, teste de amplitude de movimento, avaliação dos ligamentos quanto a lesão ou frouxidão e avaliação dos meniscos. As radiografias devem ser obtidas em pacientes com sensibilidade patelar isolada ou sensibilidade na cabeça da fíbula, incapacidade de suportar peso ou flexionar o joelho a 90 graus ou idade superior a 55 anos. (Am Fam Physician 2003; 68: 907-12. Copyright 2003 American Academy of Family Physicians.)
Introdução
A dor no joelho é responsável por aproximadamente um terço dos problemas musculoesqueléticos observados em ambientes de cuidados primários. Essa queixa é mais prevalente em pacientes fisicamente ativos, com até 54 por cento dos atletas tendo algum grau de dor no joelho a cada ano.1 A dor no joelho pode ser uma fonte de deficiência significativa, restringindo a capacidade de trabalhar ou realizar atividades da vida diária .
O joelho é uma estrutura complexa (Figura 1), 2 e sua avaliação pode representar um desafio para o médico de família. O diagnóstico diferencial da dor no joelho é extenso, mas pode ser estreitado com uma história detalhada, um exame físico focalizado e, quando indicado, o uso seletivo de exames de imagem e de laboratório apropriados. Parte I deste artigo de duas partes fornece uma abordagem sistemática para avaliar o joelho e parte II3 discute o diagnóstico diferencial de dor no joelho.

HISTÓRIA
Características da dor
A descrição do paciente da dor no joelho é útil para enfocar o diagnóstico diferencial.4 É importante esclarecer as características da dor, incluindo seu início (rápido ou insidioso), localização (anterior, medial, lateral ou posterior do joelho), duração, gravidade e qualidade (por exemplo, monótono, agudo, dolorido). Fatores agravantes e atenuantes também precisam ser identificados. Se a dor no joelho for causada por uma lesão aguda, o médico precisa saber se o paciente foi capaz de continuar a atividade ou suportar peso após a lesão ou se foi forçado a interromper as atividades imediatamente.

Sintomas mecânicos
O paciente deve ser questionado sobre sintomas mecânicos, como travamento, estalo ou cravamento do joelho. Uma história de episódios de bloqueio sugere uma ruptura meniscal. A sensação de estalar no momento da lesão sugere lesão ligamentar, provavelmente ruptura completa de um ligamento (ruptura de terceiro grau). Os episódios de ceder são consistentes com algum grau de instabilidade do joelho e podem indicar subluxação patelar ou ruptura ligamentar.
Efusão
O momento e a quantidade de derrame articular são importantes pistas para o diagnóstico. O início rápido (dentro de duas horas) de um grande derrame tenso sugere ruptura do ligamento cruzado anterior ou fratura do planalto tibial com hemartrose resultante, enquanto o início mais lento (24 a 36 horas) de um derrame leve a moderado é consistente com lesão meniscal ou entorse ligamentar. A efusão recorrente no joelho após a atividade é consistente com a lesão meniscal.
Mecanismo de lesão
O paciente deve ser questionado sobre detalhes específicos da lesão. É importante saber se o paciente sofreu um golpe direto no joelho, se o pé foi plantado no momento da lesão, se o paciente estava desacelerando ou parando de repente, se o paciente estava pousando de um salto, se houve uma torção componente para a lesão, e se hiperextensão ocorreu.
Um golpe direto no joelho pode causar ferimentos graves. A força anterior aplicada à tíbia proximal com o joelho em flexão (por exemplo, quando o joelho bate no painel em um acidente automobilístico) pode causar lesões no ligamento cruzado posterior. O ligamento colateral medial é mais comumente lesionado como resultado de força lateral direta ao joelho (por exemplo, recorte no futebol); essa força cria uma carga de valgo na articulação do joelho e pode resultar na ruptura do ligamento colateral medial. Por outro lado, um golpe medial que cria uma carga em varo pode lesar o ligamento colateral lateral.
Forças sem contato também são uma importante causa de lesão no joelho. Paradas rápidas e cortes ou curvas acentuadas criam forças de desaceleração significativas que podem torcer ou romper o ligamento cruzado anterior. A hiperextensão pode resultar em lesão do ligamento cruzado anterior ou do ligamento cruzado posterior. Movimentos repentinos de torção ou articulação criam forças de cisalhamento que podem ferir o menisco. Uma combinação de forças pode ocorrer simultaneamente, causando danos a várias estruturas.
Histórico médico
Uma história de lesão no joelho ou cirurgia é importante. O paciente deve ser questionado sobre tentativas anteriores de tratar a dor no joelho, incluindo o uso de medicamentos, dispositivos de suporte e fisioterapia. O médico também deve perguntar se o paciente tem história de gota, pseudogota, artrite reumatóide ou outras doenças articulares degenerativas.

Dor no joelho é um problema de saúde comum que pode ser causado por lesões esportivas, acidentes de carro ou por um problema de saúde subjacente, como artrite. Os sintomas mais comuns da lesão no joelho incluem dor e desconforto, inchaço, inflamação e rigidez. Como o tratamento para a dor no joelho varia de acordo com a causa, é essencial que o indivíduo receba o diagnóstico adequado para seus sintomas. A quiropraxia é uma abordagem de tratamento alternativa segura e eficaz, que pode ajudar a tratar a dor no joelho, entre outros problemas de saúde.
Dr. Alex Jimenez DC, Insight CCST
Exame físico
Inspeção e Palpação
O médico começa comparando o joelho dolorido com o joelho assintomático e inspecionando o joelho lesionado em busca de eritema, inchaço, hematomas e descoloração. A muscula- de deve ser simétrica bilateralmente. Em particular, o vasto medial oblíquo do quadríceps deve ser avaliado para determinar se parece normal ou se apresenta sinais de atrofia.
O joelho é então palpado e verificado em busca de dor, calor e derrame. A sensibilidade pontual deve ser buscada, particularmente na patela, tubérculo tibial, tendão patelar, tendão quadricipital, linha articular ântero-lateral e ântero-medial, linha articular medial e linha articular lateral. Mover o joelho do paciente em um curto arco de movimento ajuda a identificar as linhas articulares. A amplitude de movimento deve ser avaliada estendendo e flexionando o joelho o máximo possível (amplitude de movimento normal: extensão, zero grau; flexão, 135 graus) .5
Avaliação femoropatelar
Uma avaliação para efusão deve ser realizada com o paciente em decúbito dorsal e o joelho lesionado em extensão. A bolsa suprapatelar deve ser ordenhada para determinar se um derrame está presente.
O rastreamento femoropatelar é avaliado observando-se a patela para um movimento suave enquanto o paciente contrai o músculo quadríceps. A presença de crepitação deve ser notada durante a palpação da patela.
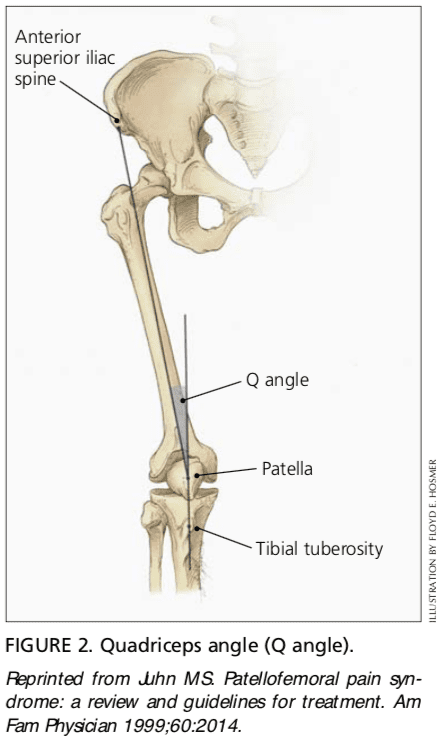
O ângulo do quadríceps (ângulo Q) é determinado desenhando uma linha da espinha ilíaca ântero-superior pelo centro da patela e uma segunda linha do centro da patela até a tuberosidade da tíbia (Figura 2) .6 ângulo AQ maior que 15 graus é um fator predisponente para a subluxação da patela (ou seja, se o ângulo Q for aumentado, a contração forçada do músculo quadríceps pode fazer a patela subluxar lateralmente).
Um teste de apreensão patelar é então realizado. Com os dedos posicionados na face medial da patela, o médico tenta subluxar a patela lateralmente. Se esta manobra reproduzir a dor do paciente ou uma sensação de fraqueza, a subluxação patelar é a causa provável dos sintomas do paciente.7 Ambas as facetas patelar superior e inferior devem ser palpadas, com a patela subluxada primeiro medialmente e depois lateralmente .
Ligamentos Cruzados
Ligamento Cruzado Anterior. Para o teste da gaveta anterior, o paciente assume uma posição supina com o joelho lesionado flexionado a 90 graus. O médico fixa o pé do paciente em leve rotação externa (sentando-se no pé) e, a seguir, coloca os polegares no tubérculo tibial e os dedos na panturrilha posterior. Com os músculos isquiotibiais do paciente relaxados, o médico faz uma tração anterior e avalia o deslocamento anterior da tíbia (sinal da gaveta anterior).
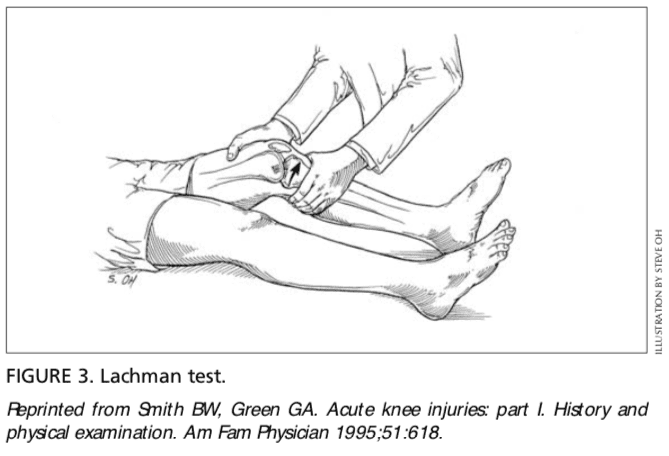
O teste de Lachman é outro meio de avaliar a integridade do ligamento cruzado anterior (Figura 3) .7 O teste é realizado com o paciente em decúbito dorsal e o joelho lesionado em flexão para graus 30. O médico estabiliza o fêmur distal com uma mão, agarra a tíbia proximal na outra mão e, em seguida, tenta subluxar a tíbia anteriormente. A falta de um ponto final claro indica um teste positivo de Lachman.
Ligamento Cruzado Posterior. Para o teste da gaveta posterior, o paciente assume a posição supina com os joelhos flexionados a 90 graus. Em pé ao lado da mesa de exame, o médico procura o deslocamento posterior da tíbia (sinal de curvatura posterior) .7,8 Em seguida, o médico fixa o pé do paciente em rotação neutra (sentando-se no pé), posições polegares no tubérculo tibial e colocam os dedos na panturrilha posterior. O médico então empurra posteriormente e avalia o deslocamento posterior da tíbia.
Ligamentos colaterais
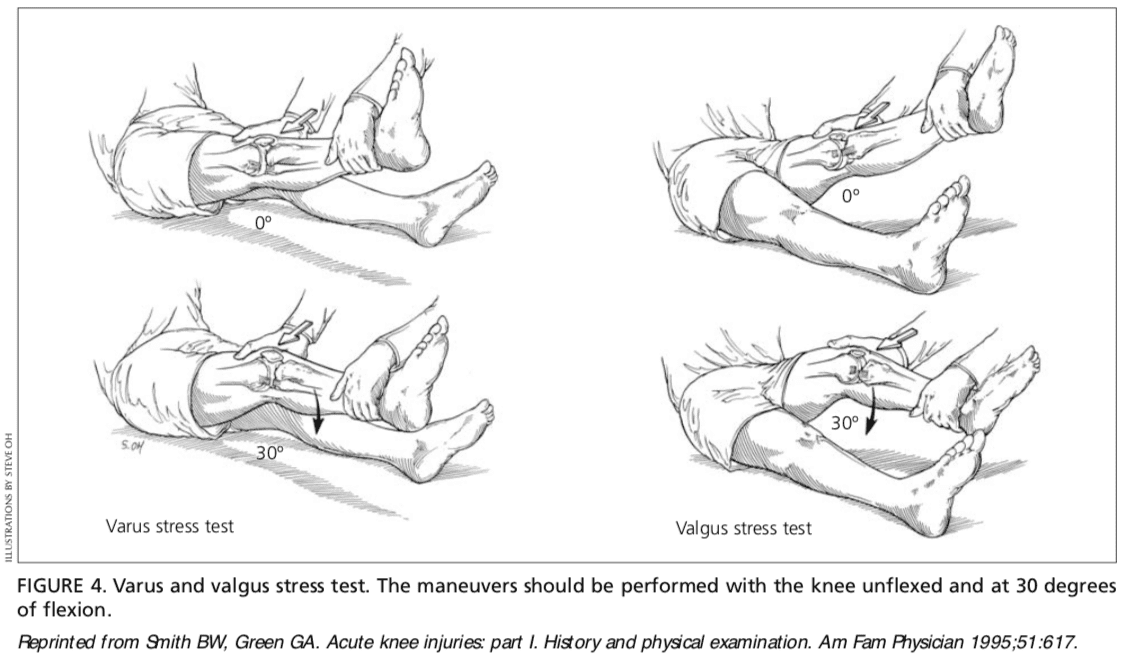
Ligamento Colateral Medial. O teste de esforço em valgo é realizado com a perna do paciente levemente abduzida. O médico coloca uma das mãos na face lateral da articulação do joelho e a outra na face medial da tíbia distal. Em seguida, o estresse em valgo é aplicado ao joelho em ambos os graus zero (extensão total) e 30 graus de flexão (Figura 4) 7. Com o joelho em zero grau (isto é, em extensão total), o ligamento cruzado posterior e a articulação dos côndilos femorais com o platô tibial devem estabilizar o joelho; com o joelho em 30 graus de flexão, a aplicação de estresse em valgo avalia a frouxidão ou integridade do ligamento colateral medial.
Ligamento lateral colateral. Para realizar o teste de esforço em varo, o médico coloca uma mão na face medial do joelho do paciente e a outra mão na face lateral da fíbula distal. Em seguida, o estresse em varo é aplicado ao joelho, primeiro em extensão total (ou seja, zero grau), depois com o joelho flexionado a 30 graus (Figura 4) .7 Um ponto final firme indica que o ligamento colateral está intacto, enquanto um ou ponto final ausente indica ruptura completa (ruptura de terceiro grau) do ligamento.
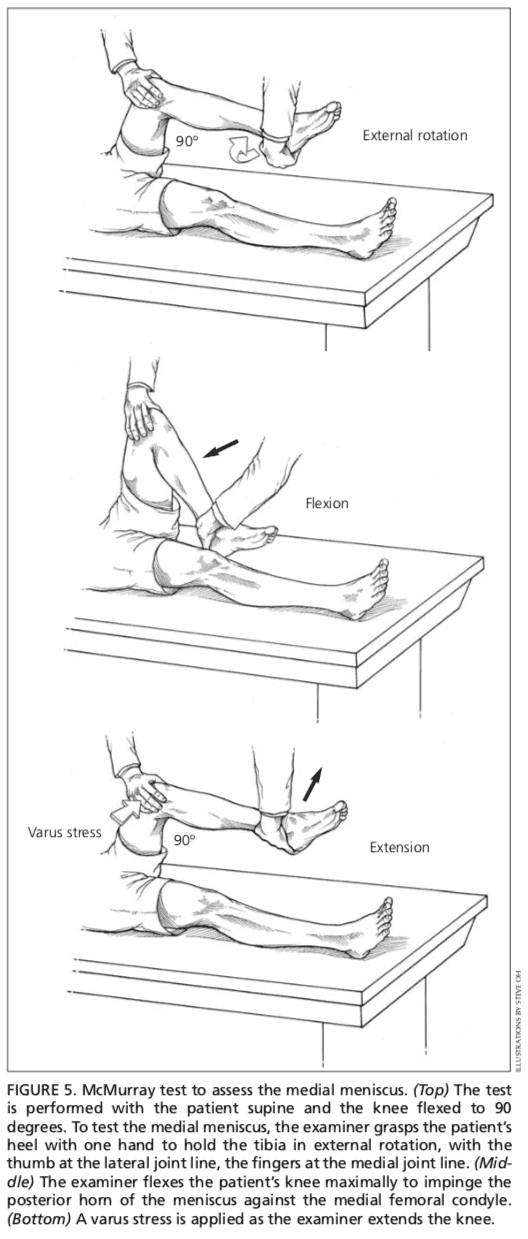
Meniscos
Pacientes com lesão nos meniscos geralmente demonstram ternura na linha articular. O teste McMurray é realizado com o paciente deitado supine9 (Figura 5). O teste foi descrito de várias formas na literatura, mas o autor sugere a seguinte técnica.
O médico segura o calcanhar do paciente com uma das mãos e o joelho com a outra. O polegar do médico está na linha articular lateral e os dedos estão na linha articular medial. O médico então flexiona o joelho do paciente ao máximo. Para testar o menisco lateral, a tíbia é girada internamente e o joelho é estendido da flexão máxima até cerca de 90 graus; A compressão adicional ao menisco lateral pode ser produzida pela aplicação de estresse em valgo através da articulação do joelho enquanto o joelho está sendo estendido. Para testar o menisco medial, a tíbia é girada externamente e o joelho é estendido da flexão máxima até cerca de 90 graus; A compressão adicional ao menisco medial pode ser produzida colocando-se tensão em varo através da articulação do joelho enquanto o joelho está em graus de flexão. Um teste positivo produz um baque ou clique, ou causa dor em uma parte reproduzível da amplitude de movimento.
Como a maioria dos pacientes com dor no joelho tem lesões nos tecidos moles, as radiografias em película simples geralmente não são indicadas. As regras do joelho Ottawa são um guia útil para encomendar radiografias do knee10,11.
Se as radiografias forem necessárias, três incidências geralmente são suficientes: vista ântero-posterior, vista lateral e vista de Merchant (para a articulação patelofemoral) .7,12 Pacientes adolescentes que relatam dor crônica no joelho e derrame recorrente no joelho requerem um entalhe ou vista em túnel ( visão posteroanterior com o joelho fletido em 40 a 50 graus). Esta visão é necessária para detectar radiolucências dos côndilos femorais (mais comumente o côndilo femoral medial), que indicam a presença de osteocondrite dissecante.13
As radiografias devem ser rigorosamente inspecionadas quanto a sinais de fratura, particularmente envolvendo patela, platô tibial, espinha tibial, fíbula proximal e côndilos femorais. Se houver suspeita de osteoartrite, deve-se obter radiografias com sustentação de peso.
Estudos Laboratoriais
A presença de calor, sensibilidade delicada, derrame doloroso e dor acentuada, mesmo com pequena amplitude de movimento da articulação do joelho, é consistente com artrite séptica ou artropatia inflamatória aguda. Além de obter um hemograma completo com diferencial e uma taxa de hemossedimentação (VHS), a artrocentese deve ser realizada. O fluido articular deve ser enviado para um laboratório para contagem de células com medidas diferenciais, glicose e proteína, cultura bacteriana e sensibilidade, e microscopia de luz polarizada para cristais.
Como um joelho tenso, doloroso e inchado pode apresentar um quadro clínico pouco claro, pode ser necessária artrocentese para diferenciar derrame simples de hemartrose ou fratura osteocondral oculta.4 Um derrame articular simples produz fluido transudativo claro, cor de palha, como em uma entorse de joelho ou lesão meniscal crônica. A hemartrose é causada por uma ruptura do ligamento cruzado anterior, uma fratura ou, menos comumente, uma lágrima aguda da porção externa do menisco. Uma fratura osteocondral causa hemartrose, com glóbulos de gordura notados no aspirado.
A artrite reumatóide pode envolver a articulação do joelho. Assim, o teste ESR sérico e o fator reumatóide são indicados em pacientes selecionados.
Os autores indicam que não têm conflitos de interesse. Fontes de financiamento: nenhuma reportada.
Em conclusão, a dor no joelho é um problema de saúde comum que ocorre devido a uma variedade de lesões e / ou condições, tais como lesões esportivas, acidentes automobilísticos e artrite, entre outros problemas. O tratamento da dor no joelho depende em grande parte da origem dos sintomas. Portanto, é essencial que o indivíduo busque atenção médica imediata para receber um diagnóstico.
A quiropraxia é uma opção de tratamento alternativa que se concentra no tratamento de uma variedade de lesões e / ou condições associadas ao sistema músculo-esquelético e nervoso. O escopo de nossas informações é limitado a questões de quiropraxia e saúde da coluna vertebral. Para discutir o assunto, sinta-se à vontade para perguntar ao Dr. Jimenez ou entre em contato conosco em 915-850-0900 .
Curated pelo Dr. Alex Jimenez

Discussão Adicional do Tópico: Aliviar a Dor no Joelho sem Cirurgia
A dor no joelho é um sintoma bem conhecido que pode ocorrer devido a uma variedade de lesões e / ou condições no joelho, incluindo lesões esportivas. O joelho é uma das articulações mais complexas do corpo humano, pois é formado pela intersecção de quatro ossos, quatro ligamentos, vários tendões, dois meniscos e cartilagem. De acordo com a Academia Americana de Médicos de Família, as causas mais comuns de dor no joelho incluem subluxação patelar, tendinite patelar ou joelho de saltador e doença de Osgood-Schlatter. Embora a dor no joelho seja mais provável de ocorrer em pessoas com mais de 60 anos de idade, a dor no joelho também pode ocorrer em crianças e adolescentes. A dor no joelho pode ser tratada em casa seguindo os métodos do RICE, no entanto, lesões graves no joelho podem exigir atenção médica imediata, incluindo tratamento quiroprático.

EXTRA EXTRA | TÓPICO IMPORTANTE: El Paso, TX Chiropractor Recomendado
Blank
Referências
1. Rosenblatt RA, Cherkin DC, Schneeweiss R, Hart LG. O conteúdo do atendimento médico ambulatorial nos Estados Unidos. Uma comparação interespecial. N Engl J Med 1983; 309: 892-7.
2. Tandeter HB, Shvartzman P, Stevens MA. Lesões agudas do joelho: uso de regras de decisão para ordenação radiológica seletiva. Am Fam Physician 1999; 60: 2599-608.
3. Calmbach WL, Hutchens M. Avaliação dos pacientes com dor no joelho: parte II. Diagnóstico diferencial. Am Fam Physician 2003; 68: 917-22
4. Bergfeld J, Irlanda ML, Wojtys EM e Glaser V. Pin apontando a causa da dor aguda no joelho. Assistência ao Paciente 1997; 31 (18): 100-7.
5. Magee DJ. Joelho. In: Avaliação física ortopédica. 4th ed. Filadélfia: Saunders, 2002: 661-763.
6. Juhn MS. Síndrome da dor femoropatelar: uma revisão e diretrizes para o tratamento. Am Fam Physician 1999; 60: 2012-22.
7. Smith BW, Green GA. Lesões agudas do joelho: parte I. História e exame físico. Am Fam Physic 1995; 51: 615-21.
8. Walsh WM. Lesões no joelho. In: Mellion MB, Walsh WM, Shelton GL, eds. O manual do médico da equipe. 2d ed. St. Louis: Mosby, 1997: 554-78.
9. McMurray TP. A cartilagem semilunar. Br J Surg 1942; 29: 407-14.
10. Stiell IG, Wells GA, Hoag RH, Sivilotti ML, TF Cacciotti, Verbeek PR, et al. Implementação da regra do joelho de Ottawa para o uso de radiografia em lesões agudas do joelho. JAMA 1997; 278: 2075-9.
11. Stiell IG, Greenberg GH, Wells GA, McKnight RD, Cwinn AA, T Caciotti, et al. Derivação de uma regra de decisão para o uso de radiografia em lesões agudas do joelho. Ann Emerg Med 1995; 26: 405-13.
12. Sartoris DJ, Resnick D. Radiografia de filme simples: técnicas e projeções de rotina e especializadas. Em: Resnick D, ed. Diagnóstico de distúrbios ósseos e articulares. 3d ed. Filadélfia: Saunders: 1-40.
13. Schenck RC Jr, boa noite JM. Osteocondrite dissolve. J Surg Cirurgia do Osso [AM] 1996; 78: 439-56.
Acordeão próximo
Escopo de prática profissional *
As informações aqui contidas em "Avaliação de Pacientes Apresentando com Dor no Joelho: Parte I. História, Exame Físico, Radiografias e Exames Laboratoriais" não se destina a substituir um relacionamento individual com um profissional de saúde qualificado ou médico licenciado e não é um conselho médico. Incentivamos você a tomar decisões de saúde com base em sua pesquisa e parceria com um profissional de saúde qualificado.
Informações do blog e discussões de escopo
Nosso escopo de informações limita-se à Quiropraxia, musculoesquelética, medicamentos físicos, bem-estar, contribuindo distúrbios viscerossomáticos dentro de apresentações clínicas, dinâmica clínica de reflexo somatovisceral associada, complexos de subluxação, questões de saúde sensíveis e/ou artigos, tópicos e discussões de medicina funcional.
Nós fornecemos e apresentamos colaboração clínica com especialistas de várias disciplinas. Cada especialista é regido por seu escopo profissional de prática e sua jurisdição de licenciamento. Usamos protocolos funcionais de saúde e bem-estar para tratar e apoiar o cuidado de lesões ou distúrbios do sistema músculo-esquelético.
Nossos vídeos, postagens, tópicos, assuntos e insights abrangem assuntos clínicos, problemas e tópicos relacionados e apoiam direta ou indiretamente nosso escopo de prática clínica.*
Nosso escritório tentou razoavelmente fornecer citações de apoio e identificou o estudo de pesquisa relevante ou estudos que apóiam nossas postagens. Fornecemos cópias dos estudos de pesquisa de apoio à disposição dos conselhos regulatórios e do público mediante solicitação.
Entendemos que cobrimos questões que requerem uma explicação adicional de como isso pode ajudar em um plano de cuidados ou protocolo de tratamento específico; portanto, para discutir melhor o assunto acima, sinta-se à vontade para perguntar Dr. Alex Jiménez, DC, ou contacte-nos 915-850-0900.
Estamos aqui para ajudar você e sua família.
Bênçãos
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
o email: coach@elpasofunctionalmedicine. com
Licenciado como Doutor em Quiropraxia (DC) em Texas & Novo México*
Licença DC do Texas # TX5807, Novo México DC Licença # NM-DC2182
Licenciada como enfermeira registrada (RN*) in Florida
Licença da Flórida Licença RN # RN9617241 (Controle nº 3558029)
Status compacto: Licença Multiestadual: Autorizado para exercer em Estados 40*
Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Meu cartão de visita digital