El Paso, TX. O quiroprático Dr. Alexander Jimenez analisa várias condições que podem causar dor crônica. Esses incluem:
- Osteoartrite
- Dor facetogênica
- A dor neuropática
- Dores de cabeça
Conteúdo
 Sumário
Sumário
Artrite a dor é um fenômeno complexo que envolve o processamento neurofisiológico intrincado em todos os níveis da via da dor. As opções de tratamento disponíveis para aliviar a dor nas articulações são bastante limitadas, e a maioria dos pacientes com artrite relata apenas um alívio modesto da dor com os tratamentos atuais. Uma melhor compreensão dos mecanismos neurais responsáveis pela dor musculoesquelética e a identificação de novos alvos ajudarão a desenvolver futuras terapias farmacológicas. Este artigo analisa algumas das pesquisas mais recentes sobre os fatores que contribuem para a dor nas articulações e abrange áreas como canabinóides, receptores ativados por proteinase, canais de sódio, citocinas e canais potenciais de receptores transitórios. A hipótese emergente de que a osteoartrite pode ter um componente neuropático também é discutida.
Introdução
A organização mundial de saúde classifica os distúrbios musculoesqueléticos como a causa mais frequente de incapacidade no mundo moderno, afetando um em cada três adultos [1]. Ainda mais alarmante é que a prevalência dessas doenças está aumentando, enquanto o conhecimento de suas causas subjacentes é bastante rudimentar.
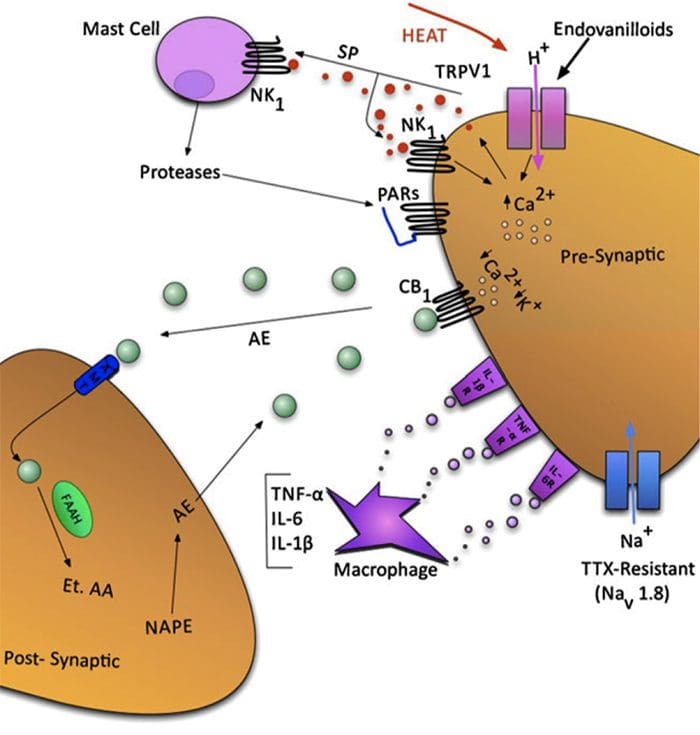
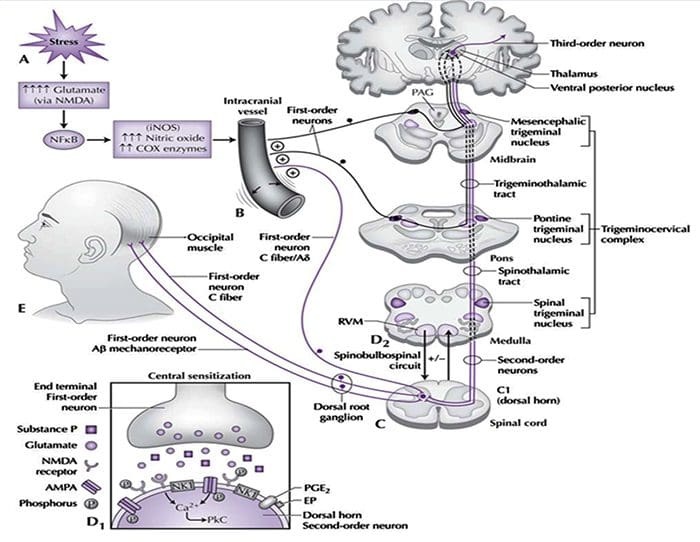
Fig. 1 Um esquema ilustrando alguns dos alvos conhecidos por modular a dor nas articulações. Os neuromoduladores podem ser liberados dos terminais nervosos, bem como dos mastócitos e macrófagos, para alterar a mecanossensibilidade aferente. Os endovanilóides, o ácido e o calor nocivo podem ativar os canais de íons do potencial receptor transitório vaniloide tipo 1 (TRPV1), levando à liberação da substância algogênica P (SP), que subsequentemente se liga aos receptores da neurocinina-1 (NK1). As proteases podem clivar e estimular os receptores ativados por protease (PARs). Até agora, PAR2 e PAR4 mostraram sensibilizar as aferências primárias da articulação. O endocanabinóide anandamida (AE) é produzido sob encomenda e sintetizado a partir de N-araquidonoil fosfatidiletanolamina (NAPE) sob a ação enzimática de fosfolipases. Uma parte do AE então se liga aos receptores canabinóides-1 (CB1), levando à dessensibilização neuronal. AE não ligado é rapidamente captado por um transportador de membrana de anandamida (AMT) antes de ser dividido por uma amida hidrolase de ácido graxo (FAAH) em etanolamina (Et) e ácido araquidônico (AA). As citocinas fator de necrose tumoral -? (TNF-?), Interleucina-6 (IL-6) e interleucina-1-beta (IL-1?) Podem se ligar a seus respectivos receptores para aumentar a transmissão da dor. Finalmente, os canais de sódio resistentes à tetrodotoxina (TTX) (Nav1.8) estão envolvidos na sensibilização neuronal.
Os pacientes anseiam por sua dor crônica para desaparecer; no entanto, os analgésicos atualmente prescritos são amplamente ineficazes e são acompanhados por uma ampla gama de efeitos colaterais indesejados. Como tal, milhões de pessoas em todo o mundo sofrem os efeitos debilitantes das dores nas articulações, para as quais não existe um tratamento satisfatório [2].
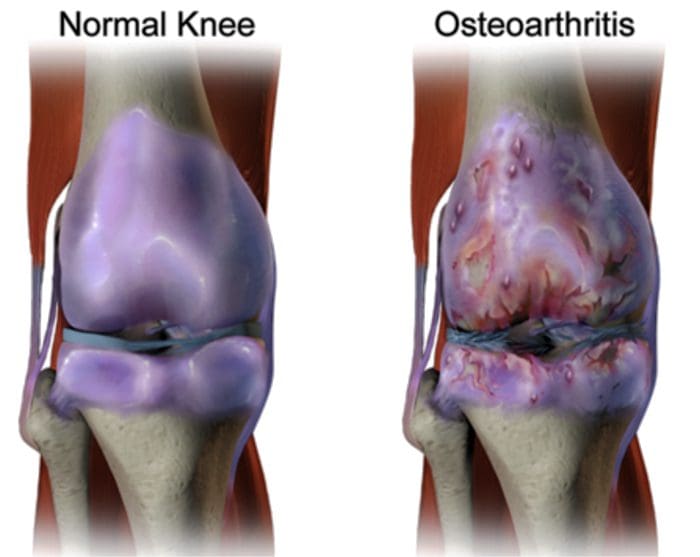
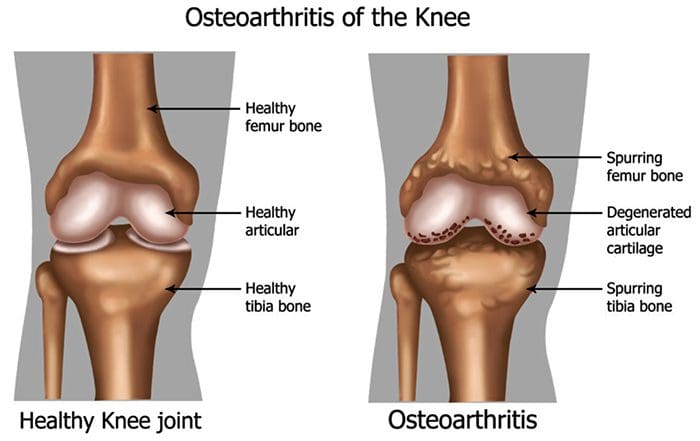
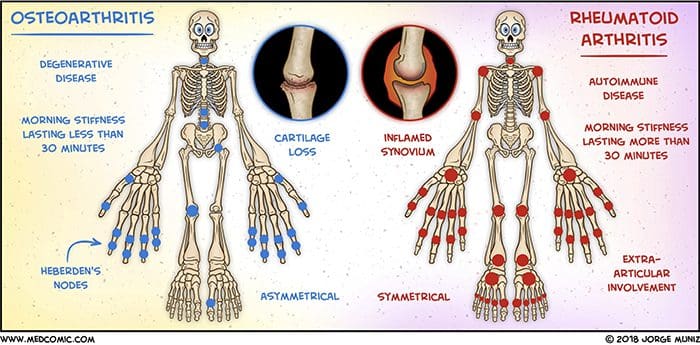
Mais de 100 formas diferentes de artrite têm a osteoartrite (OA) sendo a mais comum. OA é uma doença articular degenerativa progressiva que causa dor crônica e perda de função. Comumente, OA é a incapacidade da junta de reparar danos com eficácia em resposta a forças excessivas aplicadas nela. Os fatores biológicos e psicossociais que compõem a dor crônica da OA não são bem compreendidos, embora pesquisas em andamento desvendem a natureza complexa dos sintomas da doença [2]. A terapêutica atual, como os antiinflamatórios não esteroidais (AINEs), fornece algum alívio sintomático, reduzindo a dor por curtos períodos de tempo, mas não alivia a dor ao longo da vida do paciente. Além disso, os AINEs em altas doses não podem ser tomados repetidamente por muitos anos, pois isso pode causar toxicidade renal e sangramento gastrointestinal.
Tradicionalmente, a pesquisa da artrite tem se concentrado amplamente na cartilagem articular como um alvo primário para o desenvolvimento terapêutico de novos medicamentos OA para a modificação da doença. Este foco condrogênico lançou uma nova luz sobre os intrincados fatores bioquímicos e biomecânicos que influenciam o comportamento dos condrócitos nas articulações doentes. No entanto, como a cartilagem articular é aneural e avascular, é improvável que esse tecido seja a fonte da dor da OA. Este fato, juntamente com os achados de que não há correlação entre o dano da cartilagem articular e a dor em pacientes com OA [3,4] ou modelos pré-clínicos de OA [5], causou uma mudança no foco para desenvolver drogas para o controle eficaz da dor . Este artigo irá revisar as últimas descobertas na pesquisa da dor nas articulações e destacar alguns dos alvos emergentes que podem ser o futuro do tratamento da dor da artrite (resumidos na Fig. 1)
Citocinas
As ações de várias citocinas em estudos de neurofisiologia das articulações têm apresentado bastante destaque recentemente. A interleucina-6 (IL-6), por exemplo, é uma citocina que normalmente se liga ao receptor de IL-6 ligado à membrana (IL-6R). IL-6 também pode sinalizar através da ligação com um IL-6R solúvel (SIL-6R) para produzir um complexo IL-6 / sIL-6R. Este complexo IL-6 / sIL-6R subsequente se liga a uma subunidade de glicoproteína transmembrana 130 (gp130), permitindo assim que IL-6 sinalize em células que não expressam constitutivamente IL-6R ligado à membrana [25,26]. IL-6 e SIL-6R são atores-chave na inflamação sistêmica e na artrite, pois a regulação positiva de ambos foi encontrada no soro e no líquido sinovial de pacientes com AR. [27,29]. Recentemente, Vazquez et al. Observaram que a co-administração de IL-6 / sIL-6R em joelhos de ratos causou dor evocada por inflamação, conforme revelado por um aumento na resposta dos neurônios do corno dorsal espinhal à estimulação mecânica do joelho e outras partes do membro posterior [30]. A hiperexcitabilidade do neurônio espinhal também foi observada quando IL-6 / sIL-6R foi aplicado localmente na medula espinhal. A aplicação espinhal de gp130 solúvel (que eliminaria os complexos IL-6 / sIL-6R, reduzindo assim a trans-sinalização) inibiu a sensibilização central induzida por IL-6 / sIL-6R. No entanto, a aplicação aguda de gp130 solúvel por si só não reduziu as respostas neuronais à inflamação articular já estabelecida.
Os canais de potencial receptor transitório (TRP) são canais catiônicos não seletivos que atuam como integradores de vários processos fisiológicos e fisiopatológicos. Além da termossensação, quimiossensação e mecanossensação, os canais de TRP estão envolvidos na modulação da dor e da inflamação. Por exemplo, foi demonstrado que os canais de íons TRP vanilloid-1 (TRPV1) contribuem para a dor inflamatória nas articulações, visto que a hiperalgesia térmica não foi evocável em camundongos mono artríticos TRPV1 [31]. Da mesma forma, os canais de íons TRP anquirina-1 (TRPA1) estão envolvidos na hipersensibilidade mecânica artrítica, pois o bloqueio do receptor com antagonistas seletivos atenuou a dor mecânica na inflamação do modelo adjuvante completo de Freunds [32,33]. Outras evidências de que o TRPV1 pode estar envolvido na neurotransmissão da dor da OA vêm de estudos nos quais a expressão neuronal do TRPV1 está elevada no modelo de monoiodoacetato de sódio da OA [34]. Além disso, a administração sistêmica do antagonista TRPV1 A-889425 reduziu a atividade evocada e espontânea da ampla faixa dinâmica espinhal e neurônios específicos da nocicepção no modelo de monoiodoacetato [35]. Esses dados sugerem que os endovanilóides podem estar envolvidos nos processos de sensibilização central associados à dor da OA.
Atualmente, sabe-se que há pelo menos quatro polimorfismos no gene que codifica o TRPV1, levando a uma alteração na estrutura do canal iônico e função prejudicada. Um polimorfismo específico (rs8065080) altera a sensibilidade do TRPV1 à capsaicina, e os indivíduos portadores desse polimorfismo são menos sensíveis à hiperalgesia térmica [36]. Um estudo recente examinou se os pacientes com OA com o polimorfismo rs8065080 experimentaram alteração na percepção da dor com base nesta anomalia genética. A equipe de pesquisa descobriu que pacientes com OA de joelho assintomática eram mais propensos a carregar o gene rs8065080 do que pacientes com articulações doloridas [37]. Esta observação indica que pacientes com OA com funcionamento normal; Os canais do TRPV1 têm um risco aumentado de dor nas articulações e reafirma o envolvimento potencial do TRPV1 na percepção da dor da OA.
Conclusão
Embora o obstáculo de tratar a dor da artrite com eficácia permaneça, grandes avanços estão ocorrendo em nossa compreensão dos processos neurofisiológicos responsáveis pela geração da dor nas articulações. Novos alvos estão sendo descobertos continuamente, enquanto os mecanismos por trás de caminhos conhecidos estão sendo definidos e refinados. Ter como alvo um receptor específico ou canal iônico é improvável que seja a solução para normalizar a dor nas articulações, mas uma abordagem de polifarmácia é indicada em que vários mediadores são usados em combinação durante fases específicas da doença. Desvendar os circuitos funcionais em cada nível da via da dor também melhorará nosso conhecimento de como a dor nas articulações é gerada. Por exemplo, identificar os mediadores periféricos da dor nas articulações nos permitirá controlar a nocicepção dentro da articulação e provavelmente evitar os efeitos colaterais centrais dos medicamentos administrados sistemicamente.
DOR FACETOGÊNICA
SÍNDROME FACETÁRIA E DOR FACETOGÊNICA
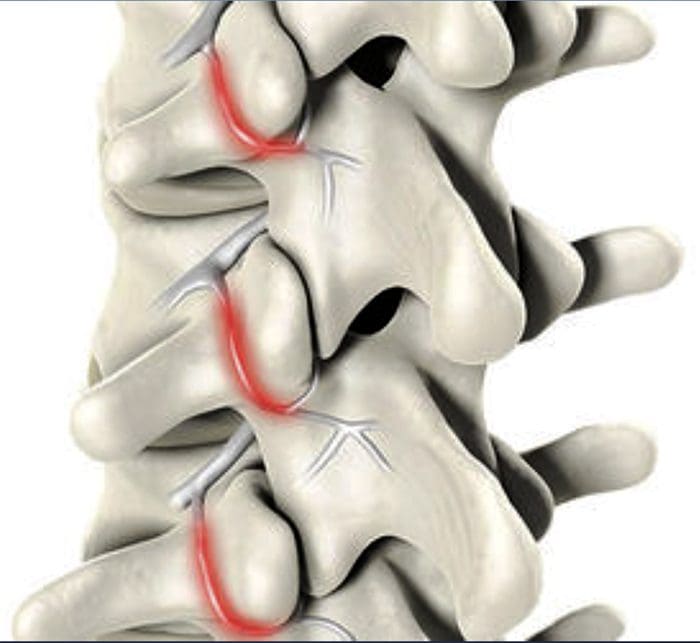
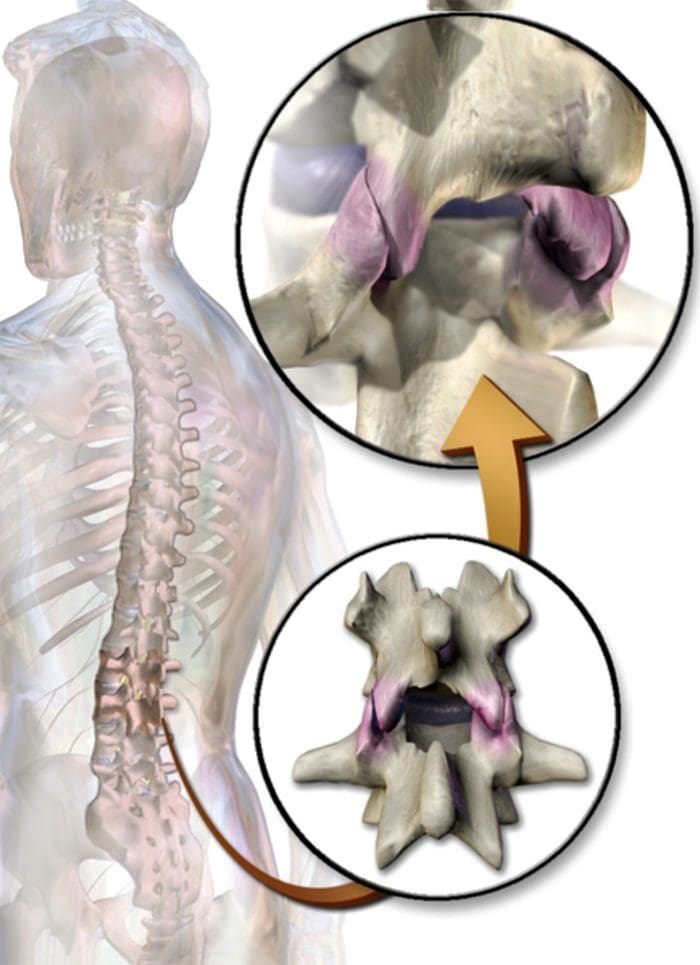
- Síndrome facetária é um distúrbio articular relacionado às articulações facetárias lombares e suas inervações e produz dor facetogênica local e radiante.
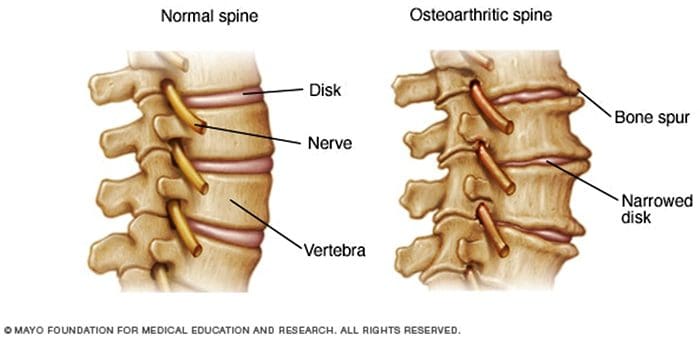
- A rotação, extensão ou flexão excessiva da coluna (uso excessivo repetido) pode resultar em alterações degenerativas na cartilagem da articulação. Além disso, pode envolver alterações degenerativas em outras estruturas, incluindo o disco intervertebral.
SÍNDROME DO FACETO CERVICAL E DOR FACETOGÊNICA
- Dor cervical axial (raramente irradiando além dos ombros), mais comum unilateralmente.
- Dor com e / ou limitação de extensão e rotação
- Ternura à palpação
- Irradiando a dor facetogênica localmente ou nos ombros ou parte superior das costas, e raramente irradiando na frente ou abaixo de um braço ou nos dedos, como uma hérnia de disco poderia fazer.
SÍNDROME DA FACETA LOMBAR E DOR FACETOGÊNICA
- Dor ou sensibilidade na parte inferior das costas.
- Sensibilidade / rigidez local ao longo da coluna vertebral na parte inferior das costas.
- Dor, rigidez ou dificuldade com certos movimentos (como ficar em pé ou levantar de uma cadeira.
- Dor em hiperextensão
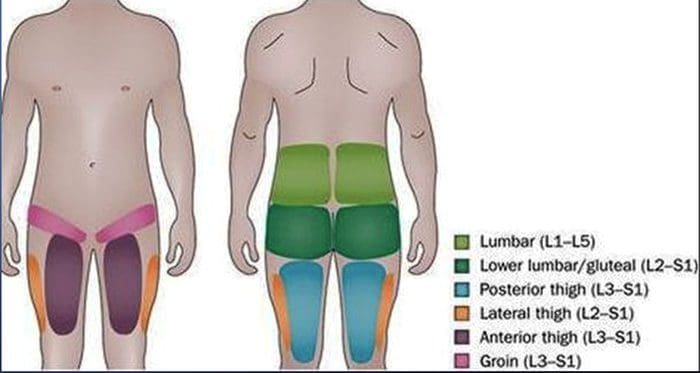
- A dor referida nas articulações da faceta lombar superior pode se estender para o flanco, quadril e parte lateral superior da coxa.
- A dor referida nas articulações da faceta lombar inferior pode penetrar profundamente na coxa, lateralmente e / ou posteriormente.
- As articulações facetárias L4-L5 e L5-S1 podem referir-se à dor que se estende para a perna lateral distal e, em casos raros, para o pé
MEDICINA BASEADA EM EVIDÊNCIAS
Medicina da Dor Intervencionista Baseada em Evidências de acordo com os Diagnósticos Clínicos
12. Dor originada das articulações da faceta lombar
Sumário
Embora a existência de uma síndrome das facetas tenha sido questionada, agora é geralmente aceita como uma entidade clínica. Dependendo dos critérios diagnósticos, as articulações zigapofisiárias representam entre 5% e 15% dos casos de dor lombar axial crônica. Mais comumente, a dor facetogênica resulta de estresse repetitivo e / ou trauma cumulativo de baixo nível, levando à inflamação e alongamento da cápsula articular. A queixa mais frequente é a lombalgia axial com dor referida percebida em flanco, quadril e coxa. Nenhum achado do exame físico é patognomônico para o diagnóstico. O indicador mais forte para dor facetogênica lombar é a redução da dor após bloqueios anestésicos dos ramos mediais (ramos mediais) dos ramos dorsais que inervam as articulações facetárias. Como podem ocorrer resultados falso-positivos e, possivelmente, falso-negativos, os resultados devem ser interpretados com cuidado. Em pacientes com dor na articulação zigapofisária confirmada por injeção, as intervenções de procedimento podem ser realizadas no contexto de um regime de tratamento multidisciplinar e multimodal que inclui farmacoterapia, fisioterapia e exercícios regulares e, se indicado, psicoterapia. Atualmente, o padrão ouro para o tratamento da dor facetogênica é o tratamento por radiofrequência (1 B +). A evidência que apóia os corticosteroides intra-articulares é limitada; portanto, deve ser reservado para aqueles que não respondem ao tratamento com radiofrequência (2 B1).
A dor facetogênica que emana das articulações lombares é uma causa comum de dor lombar na população adulta. Goldthwaite foi o primeiro a descrever a síndrome em 1911, e Ghormley é geralmente creditado por cunhar o termo "síndrome da faceta" em 1933. Dor facetogênica é definida como dor que surge de qualquer estrutura que faça parte das articulações facetadas, incluindo a cápsula fibrosa , membrana sinovial, cartilagem hialina e osso.35
Mais comumente, é o resultado de estresse repetitivo e / ou trauma cumulativo de baixo nível. Isso leva à inflamação, que pode fazer com que a articulação da faceta se encha de fluido e inche, resultando no alongamento da cápsula articular e subsequente geração de dor.27 Alterações inflamatórias ao redor da articulação facetária também podem irritar o nervo espinhal através do estreitamento foraminal, resultando em ciática. Além disso, Igarashi et al.28 encontraram que citocinas inflamatórias liberadas pela cápsula articular ventral em pacientes com degeneração articular zigapofisária podem ser parcialmente responsáveis pelos sintomas neuropáticos em indivíduos com estenose espinhal. Os fatores predisponentes para a dor articular zigapofisária incluem espondilolistese / lise, doença degenerativa do disco e idade avançada.5
TESTES ADICIONAIS DE IC
A taxa de prevalência de alterações patológicas nas articulações facetárias no exame radiológico depende da idade média dos indivíduos, da técnica radiológica usada e da definição de anormalidade. As articulações facetárias degenerativas podem ser melhor visualizadas através do exame de tomografia computadorizada (TC).49
DOR NEUROPÁTICA

- Dor iniciada ou causada por uma lesão primária ou disfunção no sistema nervoso somatossensorial.
- A dor neuropática geralmente é crônica, difícil de tratar e frequentemente resistente ao manejo analgésico padrão.
Sumário
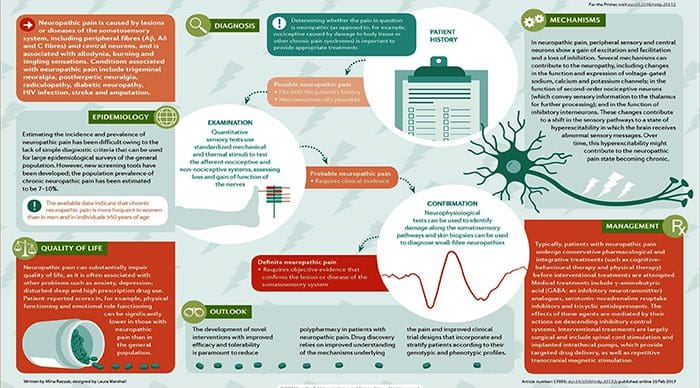
A dor neuropática é causada por uma lesão ou doença do sistema somatossensorial, incluindo fibras periféricas (fibras A ?, A? E C) e neurônios centrais, e afeta 7 a 10% da população geral. Múltiplas causas de dor neuropática foram descritas. É provável que sua incidência aumente devido ao envelhecimento da população global, aumento do diabetes mellitus e melhora da sobrevida ao câncer após a quimioterapia. De fato, os desequilíbrios entre a sinalização somatossensorial excitatória e inibitória, as alterações nos canais iônicos e a variabilidade em como as mensagens de dor são moduladas no sistema nervoso central foram todos implicados na dor neuropática. Além disso, a carga da dor neuropática crônica parece estar relacionada à complexidade dos sintomas neuropáticos, desfechos desfavoráveis e decisões difíceis de tratamento. É importante ressaltar que a qualidade de vida é prejudicada em pacientes com dor neuropática devido ao aumento das prescrições de medicamentos e visitas a profissionais de saúde e à morbidade da própria dor e da doença desencadeadora. Apesar dos desafios, o progresso na compreensão da fisiopatologia da dor neuropática está estimulando o desenvolvimento de novos procedimentos diagnósticos e intervenções personalizadas, que enfatizam a necessidade de uma abordagem multidisciplinar para o tratamento da dor neuropática.
PATOGÊNESE DA DOR NEUROPÁTICA
-
MECANISMOS PERIFÉRICOS
- Após uma lesão de nervo periférico, os neurônios se tornam mais sensíveis e desenvolvem excitabilidade anormal e sensibilidade elevada à estimulação.
- Isto é conhecido como… Sensibilização Periférica!
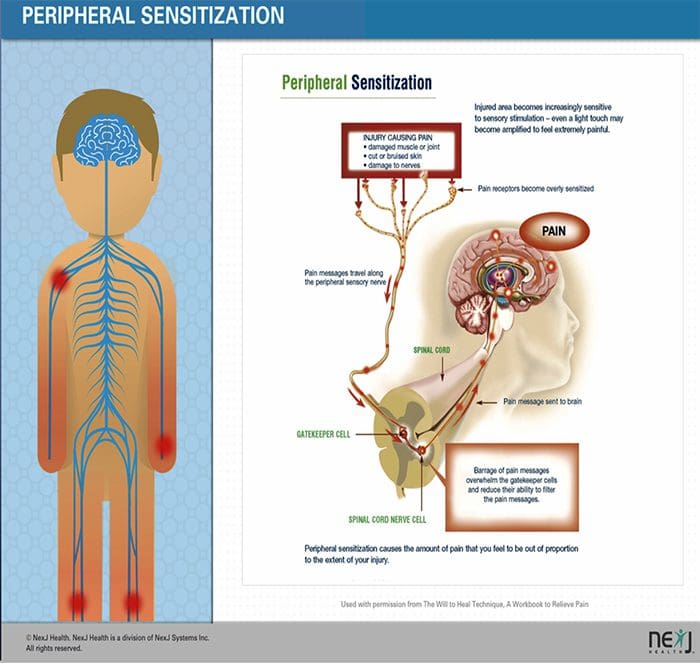
-
MECANISMOS CENTRAIS
- Como consequência da atividade espontânea contínua na periferia, os neurônios desenvolvem uma atividade de fundo aumentada, campos receptivos aumentados e respostas aumentadas a impulsos aferentes, incluindo estímulos táteis normais.
Isto é conhecido como… Sensibilização Central!
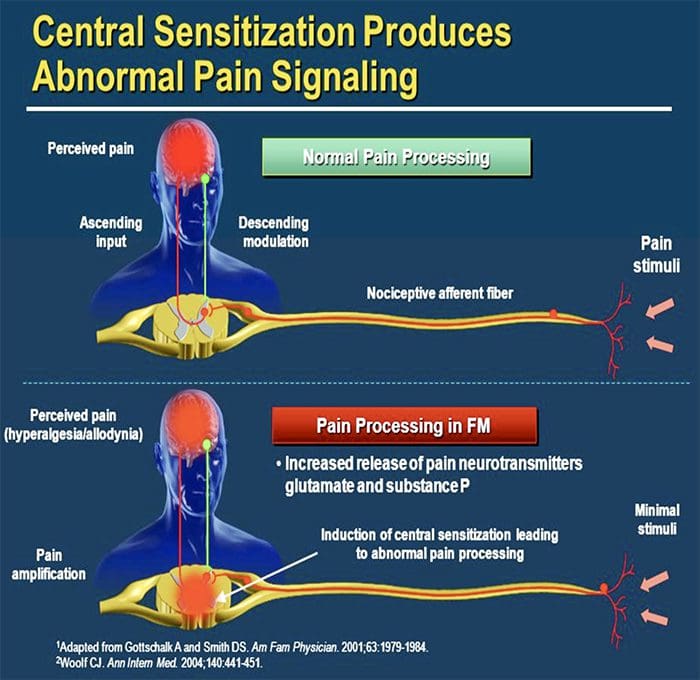
A dor neuropática crônica é mais frequente em mulheres (8% versus 5.7% em homens) e em pacientes> 50 anos de idade (8.9% versus 5.6% naqueles com <49 anos) e afeta mais comumente a parte inferior das costas e membros inferiores , pescoço e membros superiores24. As radiculopatias dolorosas lombar e cervical são provavelmente a causa mais frequente de dor neuropática crônica. Consistente com esses dados, uma pesquisa com> 12,000 pacientes com dor crônica com tipos de dor nociceptiva e neuropática, encaminhados a especialistas em dor na Alemanha, revelou que 40% de todos os pacientes experimentaram pelo menos algumas características de dor neuropática (como sensações de queimação, dormência e formigamento); pacientes com dor lombar crônica e radiculopatia foram particularmente afetados25.
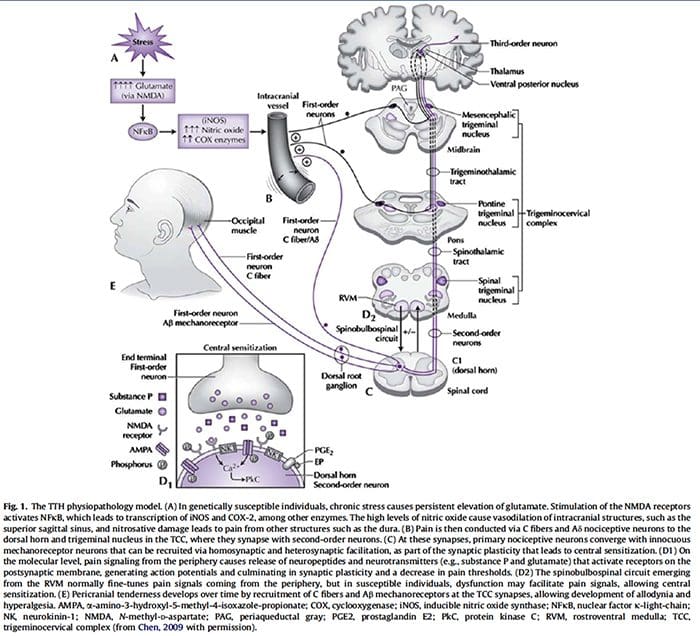
A contribuição da neurofisiologia clínica para a compreensão dos mecanismos de cefaleia do tipo tensional.
Sumário
Até o momento, estudos neurofisiológicos clínicos sobre cefaléia do tipo tensional (CTT) têm sido realizados com dois objetivos principais: (1) estabelecer se alguns parâmetros neurofisiológicos podem atuar como marcadores de CTT e (2) investigar a fisiopatologia da CTT. Em relação ao primeiro ponto, os presentes resultados são decepcionantes, uma vez que algumas anormalidades encontradas em pacientes com HTT também podem ser observadas com frequência em pacientes com enxaqueca. Por outro lado, a neurofisiologia clínica tem desempenhado um papel importante no debate sobre a patogênese da HTT. Estudos sobre a supressão exteroceptiva da contração do músculo temporal detectaram disfunção da excitabilidade do tronco encefálico e do controle supra-segmentar. Conclusão semelhante foi alcançada com o uso dos reflexos trigeminocervicais, cujas anormalidades no TTH sugeriram uma redução da atividade inibitória dos interneurônios do tronco cerebral, refletindo mecanismos anormais de controle da dor endógena. Curiosamente, a anormalidade da excitabilidade neural no TTH parece ser um fenômeno generalizado, não limitado aos distritos cranianos. De fato, mecanismos semelhantes ao DNIC foram evidenciados também em distritos somáticos por estudos de reflexo de flexão nociceptivo. Infelizmente, a maioria dos estudos neurofisiológicos sobre TTH são prejudicados por sérias falhas metodológicas, que devem ser evitadas em pesquisas futuras para esclarecer melhor os mecanismos de TTH.
Referências:
Neurofisiologia da dor da artrite. McDougall JJ1 Linton P.
www.researchgate.net/publication/232231610_Neurofisiologia_of_Arthritis_Pain
Dor originária das articulações facetárias lombares. van Kleef M1, Vanelderen P, Cohen SP, Lataster A, Van Zundert J, Mekhail N.
A dor neuropáticaLuana Colloca,1Taylor Ludman,1Didier Bouhassira,2Ralf Baron,3Anthony H. Dickenson,4David Yarnitsky,5Roy Freeman,6Andrea Truini,7Nadine Attal, Nanna B. Finnerup,9Christopher Eccleston,10,11Eija Kalso,12David L. Bennett,13Robert H. Dworkin,14e Srinivasa N. Raja15
A contribuição da neurofisiologia clínica para a compreensão dos mecanismos de cefaleia do tipo tensional. Rossi P1, Vollono C, Valeriani M. Sandrini G.
Escopo de prática profissional *
As informações aqui contidas em "Dor Facetogênica, Dores de Cabeça, Dor Neuropática e Osteoartrite" não se destina a substituir um relacionamento individual com um profissional de saúde qualificado ou médico licenciado e não é um conselho médico. Incentivamos você a tomar decisões de saúde com base em sua pesquisa e parceria com um profissional de saúde qualificado.
Informações do blog e discussões de escopo
Nosso escopo de informações limita-se à Quiropraxia, musculoesquelética, medicamentos físicos, bem-estar, contribuindo distúrbios viscerossomáticos dentro de apresentações clínicas, dinâmica clínica de reflexo somatovisceral associada, complexos de subluxação, questões de saúde sensíveis e/ou artigos, tópicos e discussões de medicina funcional.
Nós fornecemos e apresentamos colaboração clínica com especialistas de várias disciplinas. Cada especialista é regido por seu escopo profissional de prática e sua jurisdição de licenciamento. Usamos protocolos funcionais de saúde e bem-estar para tratar e apoiar o cuidado de lesões ou distúrbios do sistema músculo-esquelético.
Nossos vídeos, postagens, tópicos, assuntos e insights abrangem assuntos clínicos, problemas e tópicos relacionados e apoiam direta ou indiretamente nosso escopo de prática clínica.*
Nosso escritório tentou razoavelmente fornecer citações de apoio e identificou o estudo de pesquisa relevante ou estudos que apóiam nossas postagens. Fornecemos cópias dos estudos de pesquisa de apoio à disposição dos conselhos regulatórios e do público mediante solicitação.
Entendemos que cobrimos questões que requerem uma explicação adicional de como isso pode ajudar em um plano de cuidados ou protocolo de tratamento específico; portanto, para discutir melhor o assunto acima, sinta-se à vontade para perguntar Dr. Alex Jiménez, DC, ou contacte-nos 915-850-0900.
Estamos aqui para ajudar você e sua família.
Bênçãos
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
o email: coach@elpasofunctionalmedicine. com
Licenciado como Doutor em Quiropraxia (DC) em Texas & Novo México*
Licença DC do Texas # TX5807, Novo México DC Licença # NM-DC2182
Licenciada como enfermeira registrada (RN*) in Florida
Licença da Flórida Licença RN # RN9617241 (Controle nº 3558029)
Status compacto: Licença Multiestadual: Autorizado para exercer em Estados 40*
Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Meu cartão de visita digital