As pessoas experimentam estresse em uma base regular. Por preocupações sobre finanças ou emprego com problemas com seus filhos ou outros significativos, mesmo preocupações com a condição do mundo, podem se registrar como estressantes para muitos indivíduos. O estresse provoca aguda (imediata) e crônica (longo prazo) problemas de saúde, incluindo dor lombar, um sintoma comum freqüentemente relatado por muitos pacientes que sofrem de estresse constante. Felizmente, várias abordagens de tratamento holístico, incluindo cuidados quiropráticos, podem ajudar a aliviar os sentimentos e o efeito do estresse, orientando as pessoas através de métodos adequados de gerenciamento do estresse.
Conteúdo
Sintomas de Stress
O estresse desencadeia a resposta de luta ou fuga do corpo. O surto de adrenalina que você experimenta depois de ouvir um som alto é simplesmente uma das características remanescentes de nossos ancestrais, com medo de que aquele barulho alto viesse de algo que queria comê-los.
O estresse causa várias alterações físicas no corpo, começando pelo cérebro. A frequência cardíaca aumenta e começa a direcionar o sangue para as outras extremidades. A audição e a visão se tornam mais agudas. E as glândulas supra-renais começam a secretar adrenalina como forma de preparar o corpo para o esforço físico. Isso é exatamente o que a "reação de fuga ou luta" realmente significa.
Se você está andando sozinho à noite e ouve passos atrás de você, a resposta de fuga pode ser incrivelmente eficaz para sua segurança. No entanto, se você sentir estresse prolongado, esse tipo de reação física contribui para uma variedade de problemas de saúde, como pressão alta, diabetes, comprometimento do sistema imunológico e danos ao tecido muscular. Isso porque seu corpo não reconhece que existem diferentes tipos de estresse; só sabe que o estresse representa perigo e reage de acordo.
Gerenciamento de estresse com tratamento quiroprático
A quiropraxia pode ajudar a melhorar e gerenciar muitos sintomas de estresse. Isso ocorre porque a espinha é a raiz do sistema nervoso. Ajustes da coluna vertebral e manipulações manuais acalmam a resposta de luta ou fuga ativando o sistema parassimpático. Além disso, a quiropraxia pode aliviar a dor e a tensão muscular, melhorar a circulação e corrigir os desalinhamentos da coluna vertebral. Todos esses benefícios se combinam para aliviar os sintomas do estresse, o que reduz o estresse do paciente.
Uma estratégia bem-arredondada
Quiropráticos orientam seus pacientes através de uma variedade de procedimentos de gerenciamento de estresse, incluindo mudanças na dieta, exercícios, meditação e métodos de relaxamento. Uma dieta saudável pode ajudar o corpo a lidar com uma variedade de problemas, incluindo o estresse. Seguindo uma dieta rica em frutas e vegetais, proteínas magras e carboidratos complexos, com o mínimo de alimentos processados e pré-embalados, podem melhorar significativamente a saúde e o bem-estar geral. O exercício é um apaziguador de esforço eficaz. A energia que você gasta através do exercício alivia a tensão e a energia do estresse. Também libera endorfinas, que ajudam a elevar o humor. Yoga é um tipo de atividade física especialmente eficaz para aliviar o estresse.
A meditação pode ser realizada de várias maneiras e pode ser praticada por vários profissionais de saúde. Para alguns, escrever em um diário é um tipo de meditação, enquanto outros são mais convencionais em sua estratégia. Muitas técnicas de relaxamento estão intimamente ligadas à meditação, tais como exercícios de respiração, liberando a tensão muscular e ouvindo música calmante ou sons da natureza.
- Exercícios respiratórios são simples e oferecem alívio imediato do estresse. Comece com a inspiração lenta e profunda pelo nariz, contando até seis e estendendo o estômago. Prenda a respiração por uma contagem de quatro e solte a respiração pela boca, contando até seis novamente. Repita o ciclo por três a cinco ocasiões.
- Liberte a tensão muscular através de uma técnica conhecida como “relaxamento muscular progressivo”. Encontre uma posição confortável, sentado com os pés no chão ou deitado de costas. Trabalhe seu caminho através de cada grupo muscular, começando pelos dedos dos pés ou pela cabeça, tensionando o músculo por cinco e depois liberando-o. Espere 30 minutos e prossiga para o próximo grupo muscular. Quer saber como tensionar os músculos do seu rosto? Para o rosto, levante as sobrancelhas o máximo possível e sinta a tensão na testa e no couro cabeludo. Para a porção central do seu próprio rosto, aperte os olhos e enrugue o nariz e a boca. Finalmente, para a face inferior, aperte os dentes e puxe os cantos da boca.
- Sons suaves como música instrumental ou sons da natureza ajudam a relaxar o corpo e o cérebro.
Manter um estilo de vida equilibrado e ao mesmo tempo incorporar a quiropraxia como uma estratégia de gerenciamento do estresse é uma maneira eficaz de ajudar a melhorar e lidar com os sintomas do estresse. Reduzir o estresse pode ajudar a manter seu bem-estar geral.
Redução do Estresse Baseada na Atenção Plena e Terapia Cognitivo-Comportamental para Dor Lombar Crônica: Efeitos Semelhantes na Atenção Plena, Catastrofização, Auto-Eficácia e Aceitação em um Estudo Controlado Aleatório
Sumário
Acredita-se que a terapia cognitivo-comportamental (TCC) melhora os problemas de dor crônica, diminuindo a catastrofização do paciente e aumentando a autoeficácia do paciente no controle da dor. Acredita-se que a redução do estresse baseada na atenção plena (MBSR) beneficia os pacientes com dor crônica, aumentando a atenção plena e a aceitação da dor. No entanto, pouco se sabe sobre como essas variáveis do mecanismo terapêutico se relacionam entre si ou se são impactadas diferencialmente por MBSR versus TCC. Em um ensaio clínico randomizado comparando MBSR, CBT e cuidado usual (UC) para adultos de 20-70 anos com dor lombar crônica (CLBP) (N = 342), examinamos (1) relações de linha de base entre as medidas de catastrofização, self -eficácia, aceitação e atenção plena; e (2) mudanças nessas medidas nos 3 grupos de tratamento. No início do estudo, a catastrofização foi associada negativamente com a autoeficácia, aceitação e 3 aspectos da atenção plena (não reatividade, não julgamento e agindo com consciência; todos os valores P <0.01). A aceitação foi associada positivamente com medidas de autoeficácia (P <0.01) e atenção plena (valores P <0.05). A catastrofização diminuiu ligeiramente mais pós-tratamento com MBSR do que com CBT ou UC (abrangente P = 0.002). Ambos os tratamentos foram eficazes em comparação com UC na redução da catastrofização em 52 semanas (omnibus P = 0.001). Tanto em toda a amostra aleatória quanto na subamostra de participantes que compareceram a? 6 das 8 sessões de MBSR ou CBT, as diferenças entre MBSR e CBT em até 52 semanas foram poucas, pequenas em tamanho e de significância clínica questionável. Os resultados indicam sobreposição entre medidas de catastrofização, autoeficácia, aceitação e atenção plena, e efeitos semelhantes de MBSR e CBT nessas medidas entre indivíduos com CLBP.
Palavras-chave: dor lombar crônica, autoeficácia, atenção plena, aceitação, catastrofização, TCC, MBSR
Introdução
A terapia cognitivo-comportamental (TCC) tem se mostrado eficaz e amplamente recomendada para problemas de dor crônica. [20] Intervenções baseadas na atenção plena também se mostram promissoras para pacientes com dor crônica [12,14,25,44,65] e seu uso por essa população é aumentando. Compreender os mecanismos de ação dos tratamentos psicossociais para a dor crônica e as semelhanças nesses mecanismos em diferentes terapias é fundamental para melhorar a eficácia e a eficiência desses tratamentos. [27,52] Mecanismos-chave de ação da TCC para dor crônica incluem diminuição da catastrofização e aumento da auto- suficiência. eficácia para o manejo da dor. [6-8,56] O aumento da atenção plena é considerado um mecanismo central de mudança nos MBIs [14,26,30], que também aumenta a aceitação da dor. [16,21,27,38,59] Entretanto, pouco se sabe sobre as associações entre catastrofização da dor, autoeficácia, aceitação e mindfulness antes do tratamento psicossocial ou sobre as diferenças nos efeitos da TCC versus IMs nessas variáveis.
Existem algumas evidências que sugerem associações significativas entre essas variáveis do mecanismo terapêutico. Evidências sobre as relações entre catastrofização e mindfulness são misturadas. Alguns estudos [10,18,46] encontraram associações negativas entre medidas de catastrofização da dor e mindfulness. No entanto, outros não encontraram nenhuma relação significativa [19] ou associações (inversa) entre a catastrofização e alguns aspectos da atenção plena (não julgar, não reagir e agir com consciência), mas não outros (por exemplo, observar). [18] Catastrofização também foi relatado estar associado negativamente à aceitação da dor. [15,22,60] Em uma amostra de clínica de dor, a aceitação geral de experiências psicológicas foi associada negativamente com catastrofização e positivamente com atenção plena. [19] Observou-se correlação positiva da autoeficácia de dor com aceitação e negativamente com catastrofização. [22]
Sugere-se ainda a sobreposição dos mecanismos de diferentes tratamentos psicossociais para dor crônica, aumento da atenção [10] e aceitação [1,64] após tratamentos cognitivo-comportamentais de dor, e reduções na catastrofização foram observadas após programas de controle da dor baseados em mindfulness. 17,24,37] Poucas pesquisas examinaram os efeitos de MBIs para dor crônica na autoeficácia, embora um pequeno estudo piloto com pacientes com enxaqueca tenha encontrado maiores aumentos na autoeficácia com o treinamento de Redução do Estresse Baseado em Mindfulness (MBSR) do que com os cuidados usuais. [63] Não foi possível identificar estudos sobre as relações entre todas essas variáveis do mecanismo terapêutico ou de mudanças em todas essas variáveis com TCC versus um MBI para dor crônica.
O objetivo deste estudo foi replicar e ampliar pesquisas anteriores usando dados de um estudo randomizado controlado (RCT) comparando MBSR, CBT e cuidados habituais (UC) para dor lombar crônica (CLBP) [12] para examinar: (1) relações de linha de base entre medidas de mindfulness e catastrofização da dor, autoeficácia e aceitação; e (2) alterações a curto e longo prazo destas medidas nos grupos de tratamento 3. Com base na teoria e em pesquisas anteriores, hipotetizamos que: (1) no início, a catastrofização estaria inversamente relacionada às dimensões aceitação, autoeficácia e 3 da atenção plena (não reatividade, não julgadora, atuando com consciência), mas não associado à dimensão observadora da atenção plena; (2) no início, a aceitação estaria associada positivamente à autoeficácia; e (3) desde o início até as semanas 26 e 52, aceitação e mindfulness aumentariam mais com MBSR do que com CBT e UC, e a catastrofização diminuiria mais e a autoeficácia aumentaria mais com TCC do que com MBSR e UC.
De Depósito
Cenário, participantes e procedimentos
Os participantes do estudo foram inscritos em um RCT comparando o grupo MBSR, grupo CBT e UC para dor nas costas crônica não específica entre setembro de 2012 e abril de 2014. Anteriormente, relatamos detalhes dos métodos de estudo, [13] Consolidated Standards of Reporting Trials (CONSORT) diagrama de fluxo, [12] e resultados. [12] Em resumo, os participantes foram recrutados do Group Health, um sistema integrado de saúde no estado de Washington, e de correspondências para residentes de comunidades atendidas pelo Group Health. Os critérios de elegibilidade incluíram idade de 20 a 70 anos, dor nas costas por pelo menos 3 meses, incômodo de dor avaliado pelo paciente durante a semana anterior? 4 (escala de 0 a 10) e interferência da dor avaliada pelo paciente nas atividades durante a semana anterior? 3 (Escala de 0 a 10). Usamos os códigos de diagnóstico da Classificação Internacional de Doenças, Nona Revisão, Modificação Clínica (CID-9-CM) 43 de registros médicos eletrônicos (EMR) de visitas no ano anterior e triagem por telefone para excluir pacientes com causas específicas de dor lombar. Os critérios de exclusão também incluíram gravidez, cirurgia de coluna nos 2 anos anteriores, indenização por invalidez ou litígio, fibromialgia ou diagnóstico de câncer, outra condição médica importante, planos de consultar um médico especialista para dores nas costas, incapacidade de ler ou falar inglês e participação em um Tratamento mind-body para dores nas costas no ano passado. Os participantes potenciais foram informados de que seriam randomizados para um dos dois programas diferentes de autogerenciamento da dor amplamente usados que foram considerados úteis para reduzir a dor e tornar mais fácil realizar as atividades diárias ou para continuar com os cuidados habituais. Aqueles designados para MBSR ou CBT desconheciam o tratamento específico que receberiam até a primeira sessão de intervenção. O estudo foi aprovado pelo conselho de revisão institucional do Group Health e todos os participantes forneceram consentimento informado.
Os participantes foram randomizados para as condições MBSR, CBT ou UC. A randomização foi estratificada com base no valor basal do desfecho primário, uma versão modificada do Roland Disability Questionnaire (RDQ), [42] em 2 grupos de estratificação de limitação física relacionada à dor nas costas: moderada (pontuação RDQ? 12 em 0 - 23 escala) e alto (pontuações RDQ? 13). Para mitigar a possível decepção por não serem randomizados para CBT ou MBSR, os participantes randomizados para UC receberam $ 50 de compensação. Os dados foram coletados de participantes em entrevistas telefônicas assistidas por computador por equipes de pesquisa treinadas. Todos os participantes receberam $ 20 para cada entrevista concluída.
Medidas
Os participantes forneceram informações descritivas nas entrevistas de triagem e de linha de base e completaram as medidas do estudo no início (antes da randomização) e 8 (pós-tratamento), 26 (o endpoint primário do estudo) e 52 semanas após a randomização. Os participantes também completaram um subconjunto das medidas nas semanas 4, mas esses dados não foram examinados para o relatório atual.
Medidas descritivas e covariáveis
A triagem e as entrevistas iniciais avaliaram, entre outras variáveis não analisadas para o presente estudo, características sociodemográficas (idade, sexo, raça, etnia, escolaridade, situação de trabalho); duração da dor (definida como tempo desde um período de 1 ou mais semanas sem dor lombar); e número de dias com dor nas costas nos últimos 6 meses. Neste relatório, descrevemos a amostra no início dessas medidas e nas medidas de resultados primários no RCT: o Roland-Morris Disability Questionnaire (RDQ) modificado [42] e uma classificação numérica de incômodo de dor nas costas. O RDQ, uma medida amplamente usada de limitações funcionais relacionadas à dor nas costas, questiona se 24 atividades específicas são limitadas atualmente pela dor nas costas (sim ou não). [45] Usamos uma versão modificada que incluía 23 itens [42] e perguntamos sobre a semana anterior, em vez de apenas hoje. O incômodo da dor nas costas foi medido pelas avaliações dos participantes sobre o quão incômoda sua dor nas costas foi durante a semana anterior em uma escala de classificação numérica de 0 a 10 (0 = "nada incômodo" e 10 = "extremamente incômodo"). As covariáveis para o relatório atual foram as mesmas de nossas análises anteriores dos efeitos das intervenções nos resultados: [12] idade, gênero, educação e duração da dor (menos de um ano contra pelo menos um ano desde a experiência de 1 semana sem dor lombar). Decidimos a priori controlar essas variáveis devido ao seu potencial de afetar as medidas do mecanismo terapêutico, a resposta do participante ao tratamento e / ou a probabilidade de obter informações de acompanhamento.
Medidas de Potenciais Mecanismos Terapêuticos
Mindfulness. Mindfulness foi definida como a consciência que emerge por meio de uma atenção proposital e sem julgamentos para o momento presente. [29] Administramos 4 subescalas do Questionário de Mindfulness das Cinco Facetas - Formulário Curto (FFMQ-SF): [5] Observando (percebendo experiências internas e externas; 4 itens); Agir com Consciência (atender às atividades do momento presente, em contraste com o comportamento automático enquanto a atenção está focada em outro lugar; 5 itens); Não reatividade (não reatividade a experiências internas: permitir que pensamentos e sentimentos surjam e desapareçam sem apego ou aversão; 5 itens); e Não julgar (não julgar as experiências internas: envolver-se em uma postura não avaliativa em relação a pensamentos, emoções e sentimentos; escala de 5 itens; no entanto, uma pergunta [ Eu julgo se meus pensamentos são bons ou ruins ] inadvertidamente não foi perguntado.). O FFMQ-SF demonstrou ser confiável, válido e sensível a mudanças. [5] Os participantes avaliaram sua opinião sobre o que geralmente é verdade para eles em termos de sua tendência de estar atentos em suas vidas diárias (escala de 1 = "nunca ou muito raramente verdade" a 5 = "muito frequentemente ou sempre verdade"). Para cada escala, a pontuação foi calculada como a média dos itens respondidos e, portanto, o intervalo possível era de 1 a 5, com pontuações mais altas indicando níveis mais elevados da dimensão mindfulness. Estudos anteriores usaram pontuações de soma em vez de médias, mas optamos por usar pontuações médias devido à maior facilidade de interpretação.
Dor catastrofizando. A Escala de Catastrofização da Dor (PCS) é uma medida de 13 itens que avalia a catastrofização relacionada à dor, incluindo ruminação, ampliação e desamparo. [50] Os participantes avaliaram o grau em que tiveram certos pensamentos e sentimentos quando sentiram dor (escala de 0 = de modo algum a 4 = todo o tempo ). As respostas dos itens foram somadas para produzir uma pontuação total (intervalo possível = 0-52). Pontuações mais altas indicam maior endosso do pensamento catastrófico em resposta à dor.
Aceitação da dor. O Questionário de Aceitação de Dor Crônica-8 (CPAQ-8), uma versão de 8 itens do Questionário de Aceitação de Dor Crônica (CPAQ) de 20 itens, demonstrou ser confiável e válido. [22,23] Tem 2 escalas: Envolvimento em atividades (EA; envolvimento em atividades de vida de uma maneira normal, mesmo enquanto a dor está sendo sentida) e Disposição para a dor (PW; desligamento de tentativas de controlar ou evitar a dor). Os participantes classificaram os itens em uma escala de 0 ( nunca verdadeiro ) a 6 ( sempre verdadeiro ). As respostas dos itens foram somadas para criar pontuações para cada subescala (intervalo possível 0-24) e o questionário geral (intervalo possível 0-48). Pontuações mais altas indicam maior envolvimento com a atividade / disposição para a dor / aceitação da dor. Pesquisas anteriores sugerem que as 2 subescalas são moderadamente correlacionadas e que cada uma faz uma contribuição independente para a previsão de ajustamento em pessoas com dor crônica. [22]
Autoeficácia de dor. O Questionário de Autoeficácia da Dor (PSEQ) consiste em 10 itens que avaliam a confiança dos indivíduos em sua capacidade de lidar com a dor e se envolver em atividades apesar da dor, cada um classificado em uma escala de 0 = não confiante a 6 = completamente confiante. [39] O questionário demonstrou ser válido, confiável e sensível a mudanças. [39] As pontuações dos itens são somadas para produzir uma pontuação total (intervalo possível de 0-60); pontuações mais altas indicam maior autoeficácia.
intervenções
As intervenções 2 foram comparáveis em formato (grupo), duração, frequência e número de participantes por coorte de grupo. Ambas as intervenções MBSR e CBT consistiram em sessões semanais 8 2-hora complementadas por atividades domésticas. Para cada intervenção, desenvolvemos um manual do terapeuta / instrutor e um manual do participante, ambos com conteúdo estruturado e detalhado para cada sessão. Em cada intervenção, os participantes receberam atividades domésticas e houve ênfase na incorporação de conteúdos de intervenção em suas vidas diárias. Os participantes receberam materiais para ler em casa e CDs com conteúdo relevante para a prática em casa (por exemplo, meditação, escaneamento do corpo e ioga no MBSR; exercícios de relaxamento e de imagens no TCC). Nós publicamos anteriormente descrições detalhadas de ambas as intervenções, [12,13], mas as descrevemos brevemente aqui.
MBSR
A intervenção MBSR foi modelada de perto depois do programa original desenvolvido pela Kabat-Zinn [28] e baseado no manual do instrutor 2009 MBSR. [4] Consistia em sessões semanais 8 e um retiro opcional 6-hora entre as sessões 6th e 7th. O protocolo incluiu treinamento experiencial em meditação mindfulness e yoga consciente. Todas as sessões incluíram exercícios de mindfulness (por exemplo, escaneamento do corpo, meditação sentada) e movimentos conscientes (mais comumente, yoga).
CBT
O protocolo de TCC do grupo incluiu as técnicas mais comumente aplicadas em TCC para LMC [20,58] e utilizadas em estudos anteriores. [11,33,41,51,53-55,57,61] A intervenção incluiu: (1) educação sobre (a) dor crônica, (b) pensamentos mal-adaptativos (incluindo catastrofização) e crenças (por exemplo, incapacidade de controlar a dor, ferir é igual a dano) comum entre os indivíduos com dor crônica, (c) as relações entre pensamentos e reações emocionais e físicas, (d) higiene do sono e (e) prevenção e manutenção de recaídas de ganhos; e (2) instrução e prática para identificar e desafiar pensamentos inúteis, gerando avaliações alternativas mais precisas e úteis, definindo e trabalhando para objetivos comportamentais, respiração abdominal e técnicas de relaxamento muscular progressivo, estimulação de atividade, técnicas de reflexão e distração, copiando auto-afirmações e lidando com crises de dor. Nenhuma dessas técnicas foi incluída na intervenção do MBSR, e técnicas de mindfulness, meditação e yoga não foram incluídas na TCC. Os participantes da TCC também receberam um livro (The Pain Survival Guide [53]) e pediram para ler capítulos específicos entre as sessões. Durante cada sessão, os participantes completaram um plano de ação pessoal para atividades entre as sessões.
Cuidados usuais
Os pacientes designados para a UC não receberam treinamento de MBSR ou TCC como parte do estudo e receberam os cuidados de saúde que costumavam receber durante o período do estudo.
Instrutores / Terapeutas e Monitoramento da Fidelidade ao Tratamento
Como relatado anteriormente, [12] todos os instrutores 8 MBSR receberam treinamento formal no ensino de MBSR do Center for Mindfulness da Universidade de Massachusetts ou treinamento equivalente e tiveram extensa experiência anterior no ensino de MBSR. A intervenção da TCC foi conduzida por psicólogos licenciados do 4 Ph.D., com experiência anterior, fornecendo TCC individual e em grupo para pacientes com dor crônica. Detalhes de treinamento de instrutor e supervisão e monitoramento de fidelidade de tratamento foram fornecidos previamente. [12]
Análise estatística
Utilizamos estatísticas descritivas para resumir as características de linha de base observadas por grupo de randomização, separadamente para a amostra aleatória inteira e a subamostra de participantes que participaram 6 ou mais das classes de intervenção 8 (grupos MBSR e CBT apenas). Para examinar as associações entre as medidas do mecanismo terapêutico no início do estudo, calculamos as correlações de Spearman rho para cada par de medidas.
Para estimar as mudanças ao longo do tempo nas variáveis do mecanismo terapêutico, construímos modelos de regressão linear com a mudança da linha de base como a variável dependente e incluímos todos os pontos de tempo pós-tratamento (8, 26 e 52 semanas) no mesmo modelo. Um modelo separado foi estimado para cada medida do mecanismo terapêutico. Coerente com a nossa abordagem para analisar os resultados no RCT, [12] nós ajustamos a idade, sexo, educação e os valores basais da duração da dor, dor incômoda, o RDQ modificado e a medida do mecanismo terapêutico de interesse nesse modelo. Para estimar o efeito do tratamento (diferença entre os grupos na mudança na medida do mecanismo terapêutico) em cada ponto de tempo, os modelos incluíram efeitos principais para o grupo de tratamento (CBT, MBSR e UC) e ponto de tempo (8, 26 e 52 semanas) e termos para as interações entre essas variáveis. Usamos equações de estimativas generalizadas (GEE) [67] para ajustar os modelos de regressão, explicando a possível correlação entre medidas repetidas de participantes individuais. Para explicar o possível viés causado pelo atrito diferencial entre os grupos de tratamento, nossa análise primária usou uma abordagem de modelagem de GEE em 2 para imputar dados ausentes sobre as medidas do mecanismo terapêutico. Essa abordagem usa uma estrutura de modelo de mistura de padrões para não resposta ignorável e ajusta as estimativas de variância nos parâmetros do modelo de resultado final para considerar o uso de dados imputados. [62] Nós também, como uma análise de sensibilidade, conduzimos as análises de regressão novamente com Dados observados, em vez de dados imputados, para avaliar se o uso de dados imputados teve um efeito substancial nos resultados e para permitir a comparação direta com outros estudos publicados.
A análise primária incluiu todos os participantes randomizados, usando uma abordagem de intenção de tratar (ITT). Repetimos as análises de regressão usando a subamostra de participantes que foram randomizados para MBSR ou CBT e que compareceram a pelo menos 6 das 8 sessões de seu tratamento designado ("como tratado" ou "análise por protocolo"). Para fins descritivos, usando modelos de regressão para a amostra ITT com dados imputados, estimamos os escores médios (e seus intervalos de confiança de 95% [IC]) nas variáveis do mecanismo terapêutico em cada ponto de tempo ajustado para idade, sexo, educação e valores basais de duração da dor, incômodo da dor e o RDQ modificado.
Para fornecer contexto para a interpretação dos resultados, usamos testes t e testes qui-quadrado para comparar as características basais dos participantes que fizeram versus não concluíram pelo menos 6 das sessões de intervenção 8 (grupos MBSR e TCC combinados). Nós comparamos a participação da intervenção por grupo, usando um teste do qui-quadrado para comparar as proporções de participantes randomizados para MBSR versus CBT que completaram pelo menos 6 das sessões 8.
Insight do Dr. Alex Jimenez
O estresse é principalmente uma parte da resposta de “lutar ou fugir”, que ajuda o corpo a se preparar efetivamente para o perigo. Quando o corpo entra um estado de tensão ou tensão mental ou emocional devido a circunstâncias adversas ou muito exigentes, uma mistura complexa de hormônios e produtos químicos, como adrenalina, cortisol e norepinefrina, são secretados a fim de preparar o corpo para o físico e ação psicológica. Enquanto o estresse de curto prazo nos fornece a quantidade necessária de vantagem necessária para melhorar nosso desempenho geral, o estresse de longo prazo tem sido associado a uma variedade de problemas de saúde, incluindo dor lombar e ciática. Métodos e técnicas de gerenciamento de estresse, incluindo meditação e quiropraxia, demonstraram ajudar a melhorar os resultados do tratamento de dor lombar e ciática. O artigo a seguir discute vários tipos de tratamentos de gerenciamento de estresse e descreve seus efeitos sobre a saúde e o bem-estar geral.
Resultados
Características da amostra do estudo
Como relatado anteriormente, [12] entre indivíduos 1,767 que manifestaram interesse no estudo e foram selecionados para elegibilidade, 1,425 foram excluídos (mais comumente devido à dor não presente por mais de 3 meses e incapacidade de participar das sessões de intervenção). Os demais indivíduos 342 se inscreveram e foram randomizados. Entre os indivíduos 342 randomizados, 298 (87.1%), 294 (86.0%) e 290 (84.8%) completaram as avaliações de 8, 26 e 52, respectivamente.
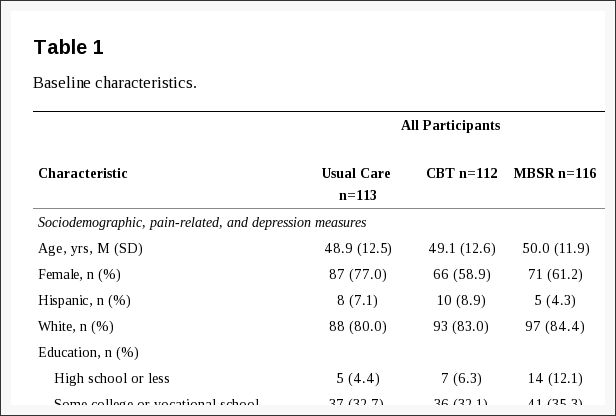
A Tabela 1 mostra as características da amostra no início do estudo. Entre todos os participantes, a idade média foi de 49 anos, 66% eram do sexo feminino e 79% relataram ter tido dor nas costas por pelo menos um ano sem uma semana livre de dor. Em média, os escores do PHQ-8 estavam no limiar para a gravidade dos sintomas depressivos leves. [32] As pontuações médias na Escala de Catástrofe da Dor (16-18) estavam abaixo dos vários pontos de corte sugeridos para catastrofização clinicamente relevante (por exemplo, 24,47 3049) . Os escores da Escala de Autoeficácia de Dor foram um pouco mais altos em média (sobre os pontos 5 na escala 0-60) em nossa amostra comparados aos pacientes de cuidados primários com lombalgia inscritos em um ECR grupo de avaliação CBT na Inglaterra, [33] e sobre 15 pontos mais altos do que entre indivíduos com dor crônica que freqüentam um programa de controle da dor baseado na atenção plena na Inglaterra. [17]
Cerca de metade dos participantes randomizados para MBSR (50.9%) ou CBT (56.3%) participaram de pelo menos 6 sessões de seu tratamento designado; a diferença entre os tratamentos não foi estatisticamente significativa (teste do qui-quadrado, P = 0.42). No início do estudo, aqueles randomizados para MBSR e CBT que completaram pelo menos 6 sessões, em comparação com aqueles que não o fizeram, eram significativamente mais velhos (média [DP] = 52.2 [10.9] versus 46.5 [13.0] anos) e relataram níveis significativamente mais baixos de incômodo de dor (média [DP] = 5.7 [1.3] versus 6.4 [1.7]), deficiência (média [DP] RDQ = 10.8 [4.5] versus 12.7 [5.0]), depressão (média [DP] PHQ-8 = 5.2 [ 4.1] versus 6.3 [4.3]), e catastrofizante (média [SD] PCS = 15.9 [10.3] versus 18.9 [9.8]), e significativamente maior autoeficácia em dor (média [SD] PSEQ = 47.8 [8.3] versus 43.2 [ 10.3]) e aceitação da dor (pontuação total do CPAQ-8 média [SD] = 31.3 [6.2] versus 29.0 [6.7]; CPAQ-8 média da vontade de dor [DP] = 12.3 [4.1] versus 10.9 [4.8]) (todos P -valores <0.05). Eles não diferiram significativamente em nenhuma outra variável mostrada na Tabela 1.
Associações Básicas entre Medidas do Mecanismo Terapêutico
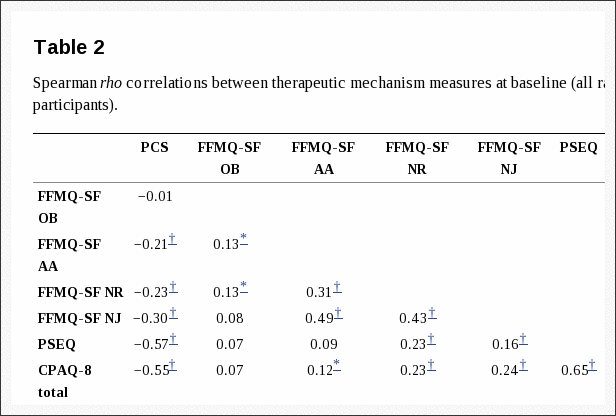
A Tabela 2 mostra as correlações de Spearman entre as medidas do mecanismo terapêutico no início do estudo. Nossas hipóteses sobre as relações de linha de base entre essas medidas foram confirmadas. A catastrofização foi correlacionada negativamente com 3 dimensões de atenção plena (não reatividade rho =? 0.23, não julgador rho =? 0.30, e agindo com consciência rho =? 0.21; todos os valores P <0.01), mas não associada à dimensão de observação de atenção plena (rho =? 0.01). A catastrofização também foi correlacionada negativamente com a aceitação (pontuação total do CPAQ-8 rho =? 0.55, subescala Disposição para a dor rho =? 0.47, subescala Envolvimento com atividades rho =? 0.40) e autoeficácia para a dor (rho =? 0.57) (todos os valores P <0.01). Finalmente, a autoeficácia da dor foi correlacionada positivamente com a aceitação da dor (pontuação total do CPAQ-8 rho = 0.65, subescala de vontade para a dor rho = 0.46, subescala de envolvimento com atividades rho = 0.58; todos os valores P <0.01).
Diferenças do Grupo de Tratamento nas Mudanças nas Medidas do Mecanismo Terapêutico Entre Todos os Participantes Aleatórios
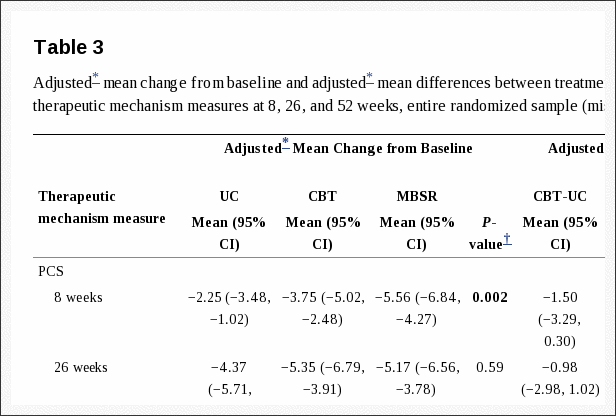
A Tabela 3 mostra as alterações médias ajustadas da linha de base em cada grupo de estudo e as diferenças médias ajustadas entre os grupos de tratamento nas medidas do mecanismo terapêutico em cada acompanhamento em toda a amostra randomizada. A Figura 1 mostra as pontuações médias ajustadas do PCS para cada grupo em cada momento. Contrariamente à nossa hipótese de que a catastrofização diminuiria mais com TCC do que com MBSR, a catastrofização (pontuação PCS) diminuiu significativamente mais do pré para o pós-tratamento no grupo MBSR do que no grupo TCC (MBSR versus média ajustada de TCC [95% CI] diferença na mudança =? 1.81 [? 3.60,? 0.01]). A catastrofização também diminuiu significativamente mais em MBSR do que em UC (diferença média ajustada de MBSR versus UC [95% CI] na mudança =? 3.30 [? 5.11,? 1.50]), enquanto a diferença entre TCC e UC não foi significativa. Às 26 semanas, os grupos de tratamento não diferiram significativamente na mudança na catastrofização da linha de base. No entanto, em 52 semanas, ambos os grupos MBSR e TCC mostraram diminuições significativamente maiores do que o grupo UC, e não houve diferença significativa entre MBSR e TCC.
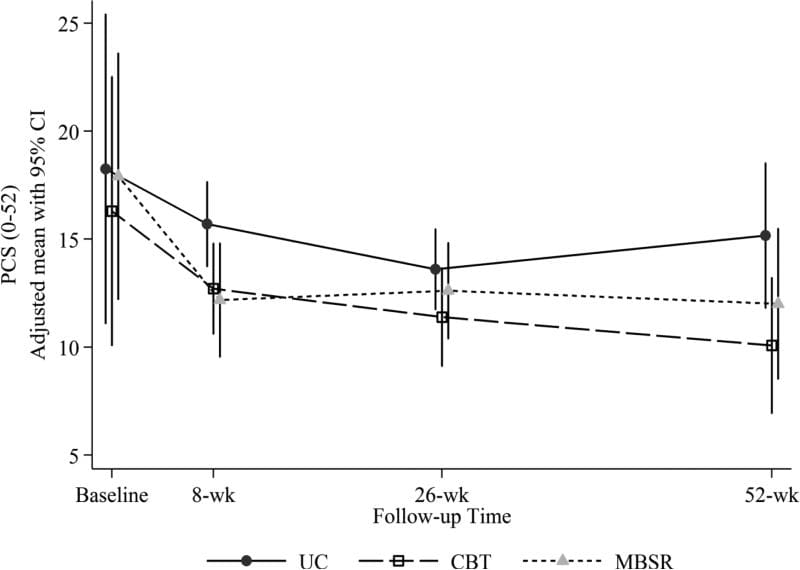
Figura 1: Escores médios ajustados da Escala de Catastrofização da Dor (PCS) (e intervalos de confiança 95%) no início do estudo (pré-randomização), semanas 8 (pós-tratamento), semanas 26 e 52 semanas para participantes randomizados para TCC, MBSR e UC. As médias estimadas são ajustadas para idade do participante, sexo, escolaridade, se pelo menos 1 ano desde a semana sem dor, e RDQ basal e dor incômodo.
A Figura 2 mostra as pontuações médias ajustadas do PSEQ para cada grupo em cada momento. Nossa hipótese de que a autoeficácia aumentaria mais com TCC do que com MBSR e com UC foi apenas parcialmente confirmada. Autoeficácia (pontuações PSEQ) aumentou significativamente mais do pré ao pós-tratamento com TCC do que com UC, mas não com TCC em relação ao grupo MBSR, que também aumentou significativamente mais do que o grupo UC (média ajustada [95% CI] diferença na mudança no PSEQ da linha de base para CBT versus UC = 2.69 [0.96, 4.42]; CBT versus MBSR = 0.34 [? 1.43, 2.10]; MBSR versus UC = 3.03 [1.23, 4.82]) (Tabela 3). O teste abrangente para diferenças entre os grupos na mudança de autoeficácia não foi significativo em 26 ou 52 semanas.
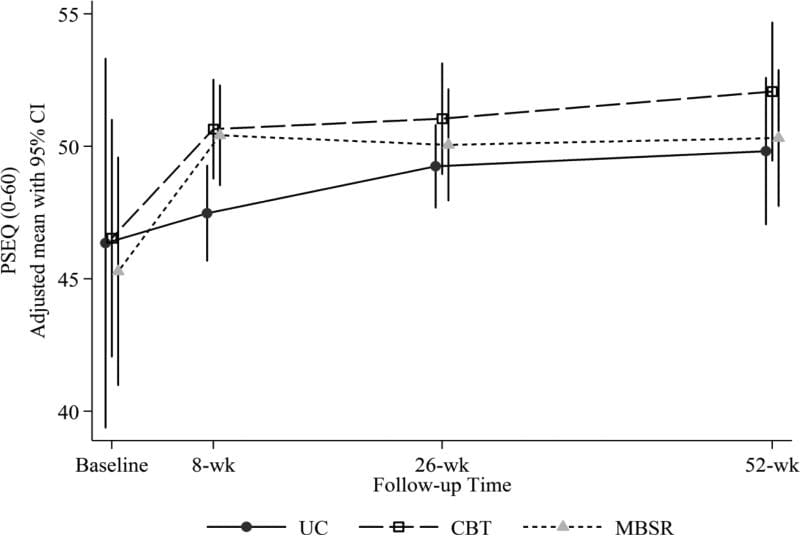
Figura 2: Pontuações médias ajustadas do Questionário de Auto-Eficácia da Dor (PSEQ) (e intervalos de confiança 95%) no início (pré-aleatorização), semanas 8 (pós-tratamento), semanas 26 e semanas 52 para participantes randomizados para TCC, MBSR e UC . As médias estimadas são ajustadas para idade do participante, sexo, escolaridade, se pelo menos 1 ano desde a semana sem dor, e RDQ basal e dor incômodo.
Nossa hipótese de que a aceitação aumentaria mais com MBSR do que com CBT e com UC geralmente não foi confirmada. O teste coletivo para diferenças entre grupos não foi significativo para o total de CPAQ-8 ou a subescala Atividade de engajamento em qualquer ponto de tempo (Tabela 3). O teste para a subescala de Disposição de Dor foi significativo apenas nas semanas 52, quando ambos os grupos, MBSR e TCC, apresentaram maiores aumentos em comparação com UC, mas não em comparação uns com os outros (diferença média ajustada [95% CI] na mudança para MBSR versus UC = 1.15 [0.05, 2.24], CBT versus UC = 1.23 [0.16, 2.30]).
Nossa hipótese de que a atenção plena aumentaria mais com MBSR do que com a TCC foi parcialmente confirmada. Os grupos MBSR e CBT apresentaram maiores aumentos em comparação com UC na escala de não reatividade do FFMQ-SF nas semanas 8 (MBSR versus UC = 0.18 [0.01, 0.36]; CBT versus UC = 0.28 [0.10, 0.46]), mas as diferenças nos seguimentos posteriores não foram estatisticamente significantes (Tabela 3, Figura 3). Houve um aumento significativamente maior na escala Não-julgamento com MBSR versus CBT (diferença de média ajustada [95% CI] na mudança = 0.29 [0.12, 0.46]) bem como entre MBSR e UC (0.32 [0.13, 0.50]) nas semanas 8, mas não houve diferença significativa entre os grupos em momentos posteriores (Figura 4). O teste omnibus para diferenças entre grupos não foi significativo para as escalas Agir com Consciência ou Observação em qualquer momento.
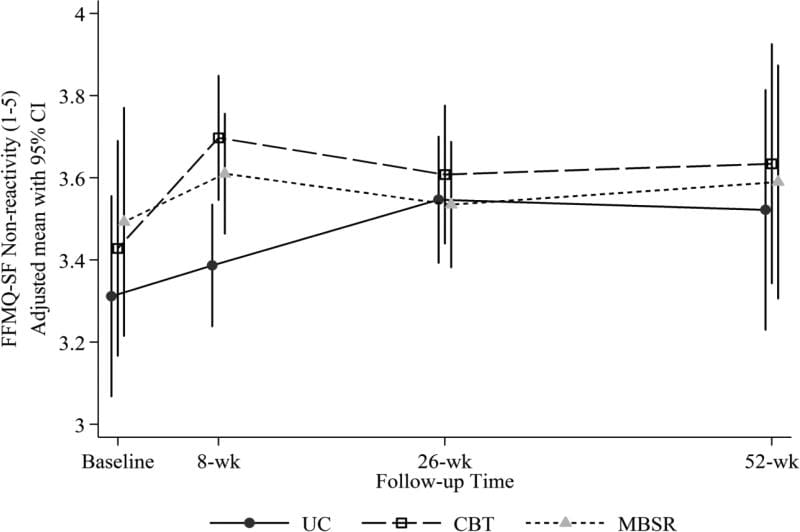
Figura 3: MÉTODO DE MÉDIA PERFEITA - FORMULÁRIO CURTO DE FACTURA MÉDIA (FFMQ-SF) Escores de não reatividade (e intervalos de confiança 95%) no início (pré-randomização), semanas 8 (pós-tratamento), semanas 26 e semanas 52 para participantes randomizados para CBT, MBSR e UC. As médias estimadas são ajustadas para idade do participante, sexo, escolaridade, se pelo menos 1 ano desde a semana sem dor, e RDQ basal e dor incômodo.
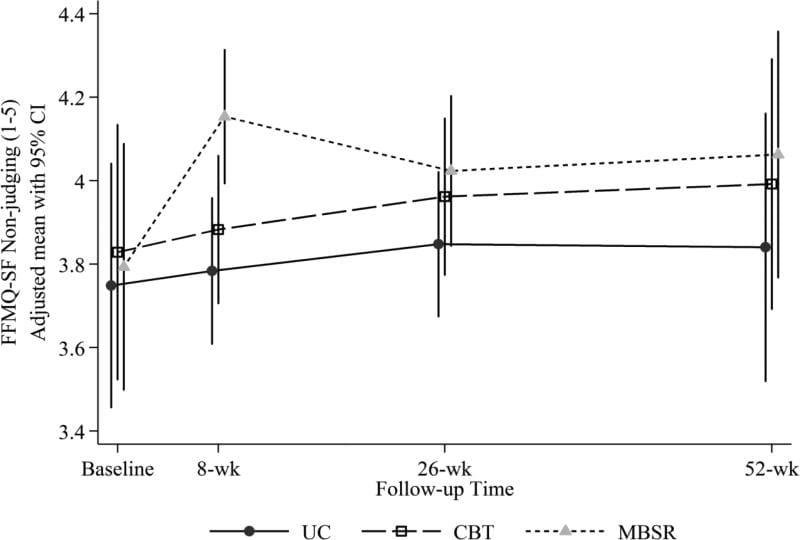
Figura 4: Questionário de Mindfulness Short Form de Questionário Curto (FFMQ-SF) Pontuação não julgadora (e intervalos de confiança 95%) no início (pré-randomização), semanas 8 (pós-tratamento), semanas 26 e semanas 52 para participantes randomizados para CBT, MBSR e UC. As médias estimadas são ajustadas para idade do participante, sexo, escolaridade, se pelo menos 1 ano desde a semana sem dor, e RDQ basal e dor incômodo.
As análises de sensibilidade usando dados observados em vez de dados imputados produziram resultados quase idênticos, com exceções menores da 2. A diferença entre MBSR e CBT na mudança na catastrofização em semanas 8, embora semelhante em magnitude, não foi mais estatisticamente significativa devido a pequenas mudanças no intervalo de confiança. Em segundo lugar, o teste omnibus para a escala CPAQ-8 de Disposição da Dor nas semanas 52 deixou de ser estatisticamente significativo (P = 0.07).
Diferenças do Grupo de Tratamento nas Mudanças nas Medidas do Mecanismo Terapêutico Entre os Participantes Randomizados para TCC ou MBSR que Concluíram pelo Menos Sessões 6
A Tabela 4 mostra a mudança média ajustada da linha de base e as diferenças médias ajustadas entre os grupos nas medidas do mecanismo terapêutico em 8, 26 e 52 semanas para participantes que foram randomizados para MBSR ou TCC e completaram 6 ou mais sessões de seu tratamento designado. As diferenças entre MBSR e CBT foram semelhantes em tamanho às da amostra ITT. Houve apenas algumas diferenças na significância estatística das comparações. Em contraste com os resultados usando a amostra ITT, a diferença entre MBSR e CBT na catastrofização (PCS) em 8 semanas não era mais estatisticamente significativa e em 52 semanas, o grupo de TCC aumentou significativamente mais do que o grupo de MBSR no FFMQ-SF Escala de observação (diferença média ajustada na mudança da linha de base para MBSR versus CBT =? 0.30 [? 0.53,? 0.07]). As análises de sensibilidade usando dados observados em vez de dados imputados não produziram diferenças significativas nos resultados.
Discussão
Nesta análise de dados de um ECR comparando MBSR, CBT e UC para CLBP, nossas hipóteses de que MBSR e CBT afetariam diferencialmente as medidas de construções que se acredita serem mecanismos terapêuticos geralmente não foram confirmadas. Por exemplo, nossa hipótese de que a atenção plena aumentaria mais com o MBSR do que com a TCC foi confirmada apenas para facetas de mindfulness medido pelo 1 (não julgamento). Outra faceta, agindo com consciência, aumentou mais com CBT do que com MBSR em semanas 4. Ambas as diferenças eram pequenas. Aumento da atenção plena após um programa de dor multidisciplinar baseado em TCC [26] foi relatado anteriormente; Nossas descobertas apoiam ainda mais a visão de que tanto o MBSR quanto o CBT aumentam a atenção plena no curto prazo. Não encontramos efeitos a longo prazo de qualquer tratamento em relação à UC na atenção plena.
Também ao contrário da hipótese, a catastrofização diminuiu mais pós-tratamento com MBSR do que com TCC. No entanto, a diferença entre os tratamentos foi pequena e não estatisticamente significativa nos seguimentos posteriores. Ambos os tratamentos foram eficazes em comparação com a UC na diminuição da catastrofização nas semanas 52. Embora estudos anteriores tenham demonstrado reduções na catastrofização após os programas de manejo da dor baseada na mindfulness e no TCC [35,48,56,57], [17,24,37] o nosso é o primeiro a demonstrar reduções similares para ambos os tratamentos, com efeitos até o ano 1.
A autoeficácia aumentada demonstrou estar associada a melhorias na intensidade e funcionamento da dor, [6] e um importante mediador dos benefícios da TCC. [56] No entanto, contrariamente à nossa hipótese, a autoeficácia da dor não aumentou mais com a TCC. com MBSR em qualquer momento. Em comparação com a UC, houve um aumento significativamente maior na autoeficácia com o tratamento com MBSR e CBT. Esses resultados refletem achados anteriores de efeitos positivos da TCC, incluindo TCC em grupo para dor nas costas, [33] sobre autoeficácia. [3,56,57] Poucas pesquisas examinaram as mudanças de autoeficácia após IAM para dor crônica, embora a autoeficácia tenha aumentado mais com MBSR do que com os cuidados habituais para pacientes com enxaqueca em um estudo piloto [63] e mais com MBSR do que com educação em saúde para DCL em um ECR. [37] Nossos achados contribuem para o conhecimento nesta área, indicando que o MBSR traz benefícios a curto prazo para autoeficácia de dor semelhante à TCC.
Estudos prévios não controlados encontraram aumentos equivalentes na aceitação da dor após TCC em grupo e Terapia de Aceitação e Comprometimento64 (que, diferentemente da TCC tradicional, promove especificamente a aceitação da dor) e maior aceitação após tratamento multidisciplinar da dor baseado em TCC. [1,2] em todos os grupos ao longo do tempo, com apenas 1 diferença estatisticamente significativa entre os grupos 3 através das medidas de aceitação 3 e 3 (um aumento maior com MBSR e CBT do que com UC na subescala de Will Willingness nas semanas 52). Isso sugere que a aceitação pode aumentar com o tempo, independentemente do tratamento, embora isso precise ser confirmado em pesquisas adicionais.
Duas possibilidades poderiam explicar nossos achados previamente relatados de eficácia geralmente semelhante de MBSR e CBT para CLBP: [12] (1) os efeitos do tratamento nos resultados foram devido a mecanismos terapêuticos diferentes, mas igualmente eficazes, ou (2) os tratamentos tiveram efeitos semelhantes nos mesmos mecanismos terapêuticos. Nossas descobertas atuais apóiam a última visão. Ambos os tratamentos podem melhorar a dor, a função e outros resultados por meio de estratégias diferentes que diminuem a visão dos indivíduos de sua dor como ameaçadora e perturbadora e encorajam a participação em atividades apesar da dor. MBSR e CBT diferem em conteúdo, mas ambos incluem técnicas de relaxamento (por exemplo, relaxamento muscular progressivo em CBT, meditação em MBSR, técnicas de respiração em ambos) e estratégias para diminuir o valor de ameaça da dor (educação e reestruturação cognitiva em CBT, aceitando experiências sem reatividade ou julgamento em MBSR). Assim, embora a TCC enfatize as habilidades de aprendizagem para controlar a dor e diminuir as respostas emocionais negativas, e o MBSR enfatize a atenção plena e a meditação, ambos os tratamentos podem ajudar os pacientes a relaxar, reagir menos negativamente à dor e ver os pensamentos como processos mentais em vez de representações precisas da realidade. resultando assim em diminuição do estresse emocional, evitação de atividades e incômodo com a dor.
Nossas análises também revelaram sobreposição entre as medidas de diferentes constructos que se acredita mediarem os efeitos do MBSR e da TCC nos desfechos de dor crônica. Como hipotetizado, antes do tratamento, a catastrofização da dor foi associada negativamente à autoeficácia da dor, aceitação da dor e dimensões 3 da atenção plena (não reatividade, não julgamento e atuação com consciência), e a aceitação da dor foi associada positivamente com a dor. -eficácia. A aceitação da dor e a autoeficácia também foram associadas positivamente com medidas de mindfulness. Nossos resultados são consistentes com observações prévias de associações negativas entre medidas de catastrofização e aceitação, [15,19,60] correlações negativas entre medidas de catastrofização e mindfulness, [10,46,18] e associações positivas entre medidas de aceitação da dor e atenção plena. [19]
Como um grupo, na medida em que essas medidas refletem seus construtos pretendidos, esses achados suportam uma visão de catastrofização como inversamente associada a dois construtos relacionados que refletem a participação em atividades habituais apesar da dor, mas diferem na ênfase no desengajamento das tentativas de controlar a dor: dor aceitação (desengajamento de tentativas de controlar a dor e participação em atividades apesar da dor) e autoeficácia (confiança na capacidade de controlar a dor e participar de atividades consuetudinárias). A similaridade de alguns itens do questionário apóia ainda mais essa visão e provavelmente contribui para as associações observadas. Por exemplo, tanto o CPAQ-8 quanto o PSEQ contêm itens sobre atividades normais, apesar da dor. Além disso, há uma base empírica e conceitual para uma visão de catastrofização (foco na dor com respostas cognitivas e afetivas altamente negativas) como também inversamente associada à atenção plena (isto é, consciência de estímulos sem julgamento ou reatividade) e para ver a atenção plena como consistente com, mas distinto de aceitação e auto-eficácia. Mais trabalhos são necessários para esclarecer as relações entre esses constructos teóricos e a extensão em que suas medidas avaliam (a) construtos que são relacionados, mas teórica e clinicamente distintos, versus (b) diferentes aspectos de um construto teórico abrangente.
Ainda é possível que MBSR e CBT afetem diferencialmente mediadores importantes não avaliados neste estudo. Nossos resultados ressaltam a necessidade de novas pesquisas para identificar mais definitivamente os mediadores dos efeitos da MBSR e da TCC em diferentes desfechos de dor, desenvolver medidas que avaliem esses mediadores de forma mais abrangente e eficiente, compreender melhor as relações entre variáveis do mecanismo terapêutico nos desfechos afetados (por exemplo , a diminuição da catastrofização pode mediar o efeito da atenção plena na deficiência [10]) e refinar os tratamentos psicossociais para impactar de forma mais efetiva e eficiente esses mediadores. A pesquisa também é necessária para identificar as características do paciente associadas à resposta a diferentes intervenções psicossociais para dor crônica.
Várias limitações do estudo justificam a discussão. Os participantes tinham baixos níveis basais de sofrimento psicossocial (por exemplo, catastrofização, depressão) e estudamos a TCC em grupo, que demonstrou eficácia, eficiência de recursos e benefícios sociais potenciais, mas que podem ser menos eficazes do que a TCC individual [33,40,55]. Os resultados podem não generalizar para populações mais aflitas (por exemplo, pacientes de clínica de dor), que teriam mais espaço para melhorar as medidas de funcionamento mal-adaptativo e maior potencial de tratamentos para diferencialmente afetar essas medidas ou comparações de MBSR com TCC individual.
Apenas um pouco mais da metade dos participantes randomizados para MBSR ou CBT compareceu a pelo menos 6 das 8 sessões. Os resultados podem ser diferentes em estudos com taxas mais altas de adesão ao tratamento; no entanto, nossos resultados em análises como tratadas geralmente refletem os das análises ITT. Foi demonstrado que a adesão ao tratamento está associada aos benefícios da TCC para dor nas costas crônica [31] e do MBSR. [9] Pesquisas são necessárias para identificar maneiras de aumentar a frequência às sessões de MBSR e TCC e para determinar se os efeitos do tratamento no mecanismo terapêutico e nas variáveis de resultado são fortalecidos com maior adesão e prática.
Finalmente, nossas medidas podem não ter capturado adequadamente os construtos pretendidos. Por exemplo, nossas medidas de mindfulness e aceitação da dor foram formas curtas de medidas originais; embora essas formas curtas tenham demonstrado confiabilidade e validade, as medidas originais ou outras medidas desses construtos podem ter um desempenho diferente. Lauwerier e outros [34] observam vários problemas com a escala CPAQ-8 de Disposição da Dor, incluindo a sub-representação dos itens de disposição da dor. Além disso, a aceitação da dor é medida de forma diferente em diferentes medidas de aceitação da dor, possivelmente refletindo diferenças nas definições. [34]
Em suma, este é o primeiro estudo a examinar as relações entre as medidas dos principais mecanismos hipotetizados de MBSR e CBT para dor crônica - mindfulness e catastrofização da dor, autoeficácia e aceitação - e para examinar as mudanças nessas medidas entre os participantes de um RCT comparando MBSR e TCC para dor crônica. A medida de catastrofização foi inversamente associada a medidas moderadamente inter-relacionadas de aceitação, autoeficácia e mindfulness. Nesta amostra de indivíduos com níveis geralmente baixos de sofrimento psicossocial no início do estudo, a MBSR e a TCC tiveram efeitos similares de curto e longo prazo sobre essas medidas. Medidas de catastrofização, aceitação, autoeficácia e mindfulness podem abranger diferentes aspectos de um contínuo de respostas cognitivas, afetivas e comportamentais à dor, com catastrofização e evitação de atividade em uma extremidade do continuum e participação continuada em atividades habituais e falta de atenção. reatividade cognitiva e afetiva negativa à dor no outro. Tanto o MBSR quanto o CBT podem ter benefícios terapêuticos, ajudando os indivíduos com dor crônica a mudar do primeiro para o segundo. Nossos resultados sugerem o valor potencial de refinar medidas e modelos de mecanismos de tratamentos psicossociais da dor para capturar de forma mais abrangente e eficiente os principais construtos importantes na adaptação à dor crônica.
Resumo
A MBSR e a TCC tiveram efeitos similares a curto e longo prazo nas medidas de mindfulness e dor, catastrofização, autoeficácia e aceitação.
Agradecimentos
A pesquisa relatada nesta publicação foi apoiada pelo National Center for Complementary & Integrative Health dos National Institutes of Health sob o prêmio número R01AT006226. Os resultados preliminares relacionados a este estudo foram apresentados em um pôster na 34ª reunião anual da American Pain Society, Palm Springs, maio de 2015 (Turner, J., Sherman, K., Anderson, M., Balderson, B., Cook, A., e Cherkin, D .: Catastrofização, autoeficácia em dor, atenção plena e aceitação: relacionamentos e mudanças entre indivíduos que recebem TCC, MBSR ou tratamento usual para dor crônica nas costas).
Notas de rodapé
Declaração de conflito de interesse: Judith Turner recebe royalties da PAR, Inc. sobre as vendas do software de relatório de pontuação do Inventário de Invasão Crônica (CPCI) e do CPCI / Pesquisa de Atitudes de Dor (SOPA). Os outros autores relatam não haver conflitos de interesse.
Em conclusão, O estresse é parte de uma resposta essencial necessária para manter nosso corpo no limite em caso de perigo, no entanto, o estresse constante quando não há perigo real pode se tornar um problema real para muitas pessoas, especialmente quando os sintomas de dor lombar, entre outros começam a manifesto. O objetivo do artigo acima foi determinar a eficácia do gerenciamento de estresse no tratamento da lombalgia. Finalmente, o gerenciamento do estresse foi concluído para ajudar no tratamento. Informações referenciadas do Centro Nacional de Informações sobre Biotecnologia (NCBI). O escopo de nossas informações é limitado a quiropraxia, bem como lesões e condições da coluna vertebral. Para discutir o assunto, sinta-se à vontade para perguntar ao Dr. Jimenez ou contate-nos 915-850-0900 .
Curated pelo Dr. Alex Jimenez

Tópicos adicionais: Dor nas costas
Segundo as estatísticas, aproximadamente 80% das pessoas experimentará sintomas de dor nas costas pelo menos uma vez durante suas vidas. Dor nas costas é uma queixa comum que pode resultar devido a uma variedade de lesões e / ou condições. Muitas vezes, a degeneração natural da coluna com a idade pode causar dores nas costas. Os discos de hérnia ocorrem quando o centro macio, semelhante a gel, de um disco intervertebral empurra através de um rasgo em seu redor, o anel externo da cartilagem, comprimindo e irritando as raízes nervosas. As hérnias de disco ocorrem mais comumente ao longo da parte inferior das costas, ou coluna lombar, mas também podem ocorrer ao longo da coluna cervical ou do pescoço. O impacto dos nervos encontrados na região lombar devido a lesão e / ou uma condição agravada pode levar a sintomas de ciática.

TÓPICO IMPORTANTE: EXTRA EXTRA: um mais saudável você!
OUTROS TEMAS IMPORTANTES: EXTRA: Lesões Esportivas? | Vincent Garcia | Paciente | El Paso, TX Chiropractor
Blank
Referências
Acordeão próximo
Escopo de prática profissional *
As informações aqui contidas em "Gerenciamento de estresse e dor lombar em El Paso, TX" não se destina a substituir um relacionamento individual com um profissional de saúde qualificado ou médico licenciado e não é um conselho médico. Incentivamos você a tomar decisões de saúde com base em sua pesquisa e parceria com um profissional de saúde qualificado.
Informações do blog e discussões de escopo
Nosso escopo de informações limita-se à Quiropraxia, musculoesquelética, medicamentos físicos, bem-estar, contribuindo distúrbios viscerossomáticos dentro de apresentações clínicas, dinâmica clínica de reflexo somatovisceral associada, complexos de subluxação, questões de saúde sensíveis e/ou artigos, tópicos e discussões de medicina funcional.
Nós fornecemos e apresentamos colaboração clínica com especialistas de várias disciplinas. Cada especialista é regido por seu escopo profissional de prática e sua jurisdição de licenciamento. Usamos protocolos funcionais de saúde e bem-estar para tratar e apoiar o cuidado de lesões ou distúrbios do sistema músculo-esquelético.
Nossos vídeos, postagens, tópicos, assuntos e insights abrangem assuntos clínicos, problemas e tópicos relacionados e apoiam direta ou indiretamente nosso escopo de prática clínica.*
Nosso escritório tentou razoavelmente fornecer citações de apoio e identificou o estudo de pesquisa relevante ou estudos que apóiam nossas postagens. Fornecemos cópias dos estudos de pesquisa de apoio à disposição dos conselhos regulatórios e do público mediante solicitação.
Entendemos que cobrimos questões que requerem uma explicação adicional de como isso pode ajudar em um plano de cuidados ou protocolo de tratamento específico; portanto, para discutir melhor o assunto acima, sinta-se à vontade para perguntar Dr. Alex Jiménez, DC, ou contacte-nos 915-850-0900.
Estamos aqui para ajudar você e sua família.
Bênçãos
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
o email: coach@elpasofunctionalmedicine. com
Licenciado como Doutor em Quiropraxia (DC) em Texas & Novo México*
Licença DC do Texas # TX5807, Novo México DC Licença # NM-DC2182
Licenciada como enfermeira registrada (RN*) in Florida
Licença da Flórida Licença RN # RN9617241 (Controle nº 3558029)
Status compacto: Licença Multiestadual: Autorizado para exercer em Estados 40*
Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Meu cartão de visita digital