Quando o sistema sensorial é afetado por lesão ou doença, os nervos dentro desse sistema não podem funcionar adequadamente para transmitir sensações e sentimentos ao cérebro. Isso freqüentemente contribui para uma sensação de dormência ou falta de sensação. No entanto, em certos casos, quando este sistema é danificado, as pessoas podem sentir dor na área afetada.
A dor neuropática não começa abruptamente ou resolve-se rapidamente; é um dor crônica condição que leva a sintomas de dor persistentes. Para a maioria das pessoas, a intensidade dos sintomas pode aumentar e diminuir ao longo do dia. Embora a dor neuropática supostamente esteja relacionada a problemas de saúde dos nervos periféricos, como neuropatia causada por diabetes ou estenose espinhal, lesões no cérebro ou na medula espinhal também podem levar à dor neuropática crônica. A dor neuropática é também referida como dor no nervo.
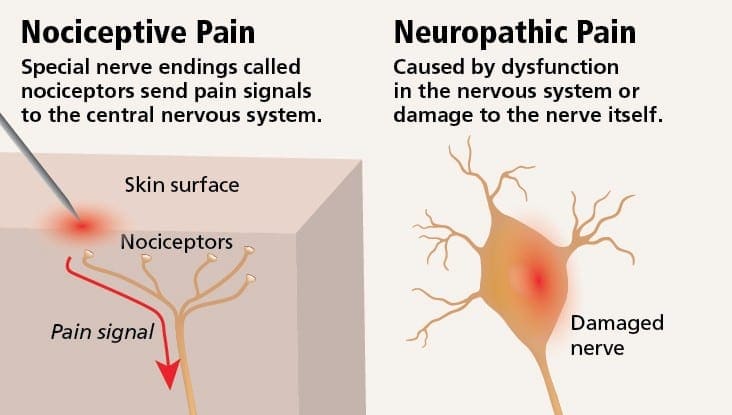
A dor neuropática pode ser contrastada com dor nociceptiva. A dor neuropática não se desenvolve em nenhuma circunstância específica ou fora do estímulo, mas sim, os sintomas ocorrem simplesmente porque o sistema nervoso pode não estar funcionando adequadamente. De fato, os indivíduos também podem experimentar dor neuropática mesmo quando a parte do corpo dolorida ou ferida não está realmente lá. Essa condição é chamada de dor do membro fantasma, que pode ocorrer em pessoas após uma amputação.
A dor nociceptiva é geralmente aguda e se desenvolve em resposta a uma circunstância específica, como quando alguém experimenta uma lesão súbita, como martelar um dedo com um martelo ou arrancar um dedo do pé ao andar descalço. Além disso, a dor nociceptiva tende a desaparecer quando o local afetado é curado. O corpo contém células nervosas especializadas, conhecidas como nociceptores, que detectam estímulos nocivos que podem danificar o corpo, como calor ou frio extremos, pressão, beliscões e exposição a produtos químicos. Estes sinais de aviso são então passados ao longo do sistema nervoso para o cérebro, resultando em dor nociceptiva.
Conteúdo
Quais são os fatores de risco para a dor neuropática?
Qualquer coisa que contribua para a falta de função dentro do sistema nervoso sensorial pode levar à dor neuropática. Como tal, problemas de saúde nervosos da síndrome do túnel do carpo, ou condições semelhantes, podem finalmente desencadear a dor neuropática. Trauma, resultando em lesão do nervo, pode levar a dor neuropática. Outras condições que podem predispor os indivíduos a desenvolver dor neuropática incluem: diabetes, deficiências de vitaminas, câncer, HIV, acidente vascular cerebral, esclerose múltipla, herpes zoster e até mesmo alguns tratamentos contra o câncer.
Quais são as causas da dor neuropática?
Existem muitas causas das quais os indivíduos podem desenvolver dor neuropática. Mas em um nível celular, uma explicação é uma liberação aumentada de certos receptores que indicam dor, juntamente com uma capacidade diminuída dos nervos para modular esses sinais, leva à sensação de dor proveniente da região afetada. Além disso, na medula espinhal, a região que exerce sinais dolorosos é rearranjada com mudanças correspondentes nos hormônios e perda de corpos móveis que funcionam normalmente. Essas alterações resultam na percepção da dor na ausência de estimulação externa. No cérebro, a capacidade de bloquear a dor pode ser afetada após uma lesão, como acidente vascular cerebral ou trauma de uma lesão. Com o passar do tempo, danos celulares adicionais acontecem e a sensação de dor continua. A dor neuropática também está relacionada com diabetes, ingestão crônica de álcool, certos tipos de câncer, deficiência de vitamina B, doenças, outras doenças relacionadas a nervos, toxinas e drogas específicas.
Quais são os sintomas da dor neuropática?
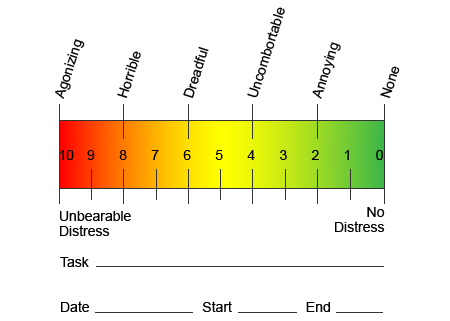
Ao contrário de outras condições neurológicas, a identificação da dor neuropática pode ser um desafio. No entanto, vários sinais objetivos, se houver, podem estar presentes. Os profissionais de saúde precisam decifrar e traduzir uma variedade de palavras que os pacientes usam para descrever sua dor. Os pacientes podem descrever seus sintomas como agudos, embotados, quentes, frios, sensíveis, pruriginosos, profundos, ardentes, ardentes, entre uma variedade de outros termos descritivos. Além disso, alguns pacientes podem sentir dor através de leve toque ou pressão.
Em um esforço para ajudar a identificar a quantidade de dor que os pacientes poderiam estar passando, diferentes escalas são usadas com frequência. Os pacientes são solicitados a classificar sua dor de acordo com uma escala visual ou gráfico numérico. Existem muitos exemplos de escalas de dor, como demonstrado abaixo. Muitas vezes, fotos de rostos descrevendo uma variedade de níveis de dor podem ser úteis quando os indivíduos têm dificuldade em descrever a quantidade de dor que estão sentindo.
Dor Crônica e Saúde Mental
Para muitos, o impacto da dor crônica pode não se limitar à dor; pode também influenciar negativamente o estado mental. Novas pesquisas conduzidas por cientistas da Universidade Northwestern, em Chicago, podem explicar por que indivíduos com dores crônicas também sofrem com problemas de saúde aparentemente não relacionados, como depressão, estresse, falta de sono e dificuldade de concentração.
A avaliação demonstrou que pessoas com dor crônica mostram diferentes regiões do cérebro que estão sempre ativas, mais especificamente, a área associada ao humor e à atenção. Essa ação contínua reprime conexões nervosas do cérebro e deixa os pacientes com dor crônica em maior risco de problemas psicológicos. Pesquisadores sugeriram que receber sinais de dor constantemente poderia resultar em religação mental que afeta negativamente a mente. A religação obriga seus cérebros a dedicar recursos mentais de maneira diferente para lidar com tarefas cotidianas, desde matemática, até recordar uma lista de compras, até sentir-se feliz.
A conexão dor-cérebro tem sido bem registrada, pelo menos informalmente, e muitos profissionais de saúde dizem que viram em primeira mão a maneira pela qual o estado mental do paciente pode decair quando eles suportam a dor crônica. Equívocos sobre a conexão dor-cérebro podem ter surgido da falta de evidências de que a dor tenha uma influência mensurável e duradoura no cérebro. Os pesquisadores esperam que, com pesquisas adicionais sobre os mecanismos de como a dor crônica torna as pessoas mais suscetíveis a transtornos de humor, as pessoas terão a capacidade de gerenciar melhor seu bem-estar geral.
Cultura e Dor Crônica
Muitas coisas contribuem para o modo como vivenciamos e expressamos dor, no entanto, também foi recentemente sugerido pelos pesquisadores que a cultura se relaciona diretamente com a expressão da dor. Nossos valores sociais e sociais afetam a forma como expressamos a dor e também sua própria natureza, intensidade e duração. No entanto, essas variáveis não são tão óbvias quanto os valores sócio-psicológicos, como idade e sexo.
Pesquisas afirmam que a dor crônica é um processo multifacetado e a interação simultânea entre fatores fisiopatológicos, cognitivos, afetivos, comportamentais e socioculturais somam-se ao que é chamado de experiência de dor crônica. Verificou-se que a dor crônica é experimentada de forma diferente entre pacientes de culturas e etnias variadas.
Algumas culturas encorajam a expressão da dor, particularmente no sul do Mediterrâneo e no Oriente Médio. Outros indivíduos o reprimem, como nas muitas lições para nossos filhos sobre como se comportar com coragem e não chorar. A dor é reconhecida como parte da experiência humana. Estamos aptos a assumir que a comunicação sobre a dor cruzará fronteiras culturais. Mas as pessoas que sofrem estão sujeitas às maneiras pelas quais suas civilizações as treinaram para experimentar e expressar dor.
Tanto os indivíduos que sofrem de dor como os profissionais de saúde experimentam dificuldades em comunicar a dor através das fronteiras étnicas. Em uma questão como a dor, em que a comunicação eficaz pode ter implicações de longo alcance para assistência médica, qualidade de vida e potencialmente sobrevivência, o papel da cultura na comunicação da dor permanece subestimado. A dor persistente é um encontro multidimensional, composto formado pelo entrelaçamento e co-influência de fatores biológicos e psicossociais. Conhecer a culminação desses fatores é fundamental para entender as diferenças de sua manifestação e gerenciamento.
Como é diagnosticada a dor neuropática?
O diagnóstico de dor neuropática depende de avaliação adicional da história de um indivíduo. Se houver suspeita de lesão nervosa subjacente, a análise dos nervos juntamente com o teste pode ser justificada. O meio mais comum para avaliar se um nervo está lesionado é o uso de medicina eletrodiagnóstica. Esta subespecialidade médica utiliza técnicas de estudos de condução nervosa com eletromielografia (NCS / EMG). A avaliação clínica pode mostrar evidências de perda de trabalho e pode incluir a avaliação do toque leve, a capacidade de diferenciar a dor aguda e a capacidade de discernir a temperatura, bem como a avaliação da vibração.
Após um exame clínico completo, a análise eletrodiagnóstica pode ser planejada. Estes estudos são conduzidos por neurologistas e fisiatras especialmente treinados. Se houver suspeita de neuropatia, uma busca por causas reversíveis deve ser realizada. Isso pode incluir a função do sangue para deficiências de vitamina ou problemas de tireóide, e estudos de imagem para excluir uma lesão estrutural que afeta a medula espinhal. Dependendo dos resultados desse teste, pode haver um meio de diminuir a intensidade da neuropatia e possivelmente reduzir a dor que o paciente está sofrendo.
Lamentavelmente, em muitas condições, até mesmo o bom controle da causa subjacente da neuropatia não pode reverter a dor neuropática. Isso é comumente visto em pacientes com neuropatia diabética. Em casos raros, pode haver sinais de alterações no padrão de crescimento da pele e do cabelo em uma região afetada. Essas alterações podem estar associadas a mudanças na transpiração. Se presentes, essas alterações podem ajudar a identificar a provável presença de dor neuropática relacionada a uma condição conhecida como síndrome dolorosa regional complexa.

Insight do Dr. Alex Jimenez
A dor neuropica uma doen de dor crica que geralmente associada a danos directos ou les do sistema nervoso ou nervos. Esse tipo de dor é diferente da dor nociceptiva ou da sensação típica de dor. A dor nociceptiva é uma sensação aguda ou súbita de dor que faz com que o sistema nervoso envie sinais de dor imediatamente após o trauma. Com a dor neuropática, no entanto, os pacientes podem apresentar dor em queimaduras, sem qualquer dano ou lesão direta. A compreensão das possíveis causas da dor neuropática do paciente versus qualquer outro tipo de dor pode ajudar os profissionais de saúde a encontrar melhores formas de tratar as condições de dor crônica.
Qual é o tratamento para a dor neuropática?
Vários medicamentos são usados na tentativa de tratar a dor neuropática. A maioria destes medicamentos é utilizada off-label, o que significa que o medicamento foi aprovado pelo FDA para tratar diferentes condições e foi então reconhecido como sendo vantajoso no tratamento da dor neuropática. Antidepressivos tricíclicos, como amitriptilina, nortriptilina e desipramina, têm sido prescritos para o tratamento da dor neuropática há vários anos.
Algumas pessoas acham que estas podem ser muito eficazes para lhes dar alívio. Outros tipos de antidepressivos demonstraram oferecer algum alívio. Inibidores seletivos da recaptação da serotonina, ou ISRSs, como paroxetina e citalopram, e outros antidepressivos, como venlafaxina e bupropiona, têm sido utilizados em alguns pacientes. Outro tratamento freqüente de dor neuropática incorpora medicamentos anticonvulsivantes, incluindo carbamazepina, fenitoína, gabapentina, lamotrigina e outros.
Em casos agudos de neuropatia dolorosa que não respondem a corretores de primeira linha, drogas tipicamente utilizadas para tratar arritmias cardíacas podem ter algum benefício; no entanto, estes podem levar a efeitos colaterais significativos e muitas vezes precisam ser monitorados de perto. Medicamentos aplicados diretamente na pele podem oferecer benefícios modestos e perceptíveis para alguns pacientes. As formas comumente usadas incluem lidocaína (em patch ou tipo de gel) ou capsaicina.
Tratar dor neuropática é dependente da causa subjacente. Se a causa for reversível, os nervos periféricos podem se regenerar e a dor diminuirá; No entanto, esta redução da dor pode levar vários meses a anos. Várias outras opções alternativas de tratamento, incluindo tratamento quiroprático e fisioterapia, também podem ser utilizadas para ajudar a aliviar a tensão e o estresse ao longo dos nervos, ajudando a melhorar os sintomas dolorosos.
Qual é o prognóstico da dor neuropática?
Muitos indivíduos com dor neuropática são capazes de obter alguma medida de ajuda, mesmo quando a dor persiste. Embora a dor neuropática não seja perigosa para um paciente, a presença de dor crônica pode afetar negativamente a qualidade de vida. Pacientes com dor crônica do nervo podem sofrer de privação de sono ou transtornos do humor, incluindo depressão, ansiedade e estresse, como mencionado anteriormente. Devido à alopecia inerente e à falta de feedback sensorial, os pacientes correm o risco de desenvolver lesões ou infecções ou, sem saber, causar uma escalada de uma lesão atual. Portanto, é essencial procurar atendimento médico imediato e seguir diretrizes específicas dirigidas por um profissional de saúde para segurança e cautela.
A dor neuropática pode ser prevenida?
A melhor maneira de prevenir a dor neuropática é evitar o desenvolvimento ou progressão da neuropatia. Monitorar e mudar as opções de estilo de vida, incluindo a restrição do uso de álcool e tabaco; manter um peso saudável para diminuir a chance de diabetes, doença articular degenerativa ou derrame; e ter ótima forma ergonômica no trabalho ou na prática de hobbies para diminuir o risco de lesões por esforço repetitivo são estratégias para diminuir a probabilidade de desenvolver neuropatia e potencial dor neuropática. Certifique-se de procurar atendimento médico imediato em caso de quaisquer sintomas associados à dor neuropática, a fim de prosseguir com a abordagem de tratamento mais adequada. O escopo de nossas informações é limitado à quiropraxia, bem como a lesões e condições da coluna vertebral. Para discutir o assunto, sinta-se à vontade para perguntar ao Dr. Jimenez ou entre em contato conosco em 915-850-0900 .
Curated pelo Dr. Alex Jimenez
Tópicos adicionais: Dor nas costas
Dor nas costas é uma das causas mais comuns de incapacidade e dias perdidos no trabalho em todo o mundo. De fato, a dor nas costas tem sido atribuída como a segunda razão mais comum para visitas a consultórios, superada apenas por infecções respiratórias superiores. Aproximadamente 80 por cento da população experimentará algum tipo de dor nas costas pelo menos uma vez ao longo da vida. A coluna é uma estrutura complexa composta de ossos, articulações, ligamentos e músculos, entre outros tecidos moles. Por causa disso, lesões e / ou condições agravadas, como hérnia de discos, pode eventualmente levar a sintomas de dor nas costas. Lesões esportivas ou acidentes automobilísticos geralmente são a causa mais frequente de dor nas costas, no entanto, às vezes, o mais simples dos movimentos pode ter resultados dolorosos. Felizmente, opções alternativas de tratamento, como quiropraxia, podem ajudar a aliviar a dor nas costas através do uso de ajustes espinhais e manipulações manuais, melhorando o alívio da dor.

TÓPICO EXTRA IMPORTANTE: Low Low Pain Management
MAIS TÓPICOS: EXTRA EXTRA: Dores e tratamentos crônicos
Escopo de prática profissional *
As informações aqui contidas em "O que é dor neuropática?" não se destina a substituir um relacionamento individual com um profissional de saúde qualificado ou médico licenciado e não é um conselho médico. Incentivamos você a tomar decisões de saúde com base em sua pesquisa e parceria com um profissional de saúde qualificado.
Informações do blog e discussões de escopo
Nosso escopo de informações limita-se à Quiropraxia, musculoesquelética, medicamentos físicos, bem-estar, contribuindo distúrbios viscerossomáticos dentro de apresentações clínicas, dinâmica clínica de reflexo somatovisceral associada, complexos de subluxação, questões de saúde sensíveis e/ou artigos, tópicos e discussões de medicina funcional.
Nós fornecemos e apresentamos colaboração clínica com especialistas de várias disciplinas. Cada especialista é regido por seu escopo profissional de prática e sua jurisdição de licenciamento. Usamos protocolos funcionais de saúde e bem-estar para tratar e apoiar o cuidado de lesões ou distúrbios do sistema músculo-esquelético.
Nossos vídeos, postagens, tópicos, assuntos e insights abrangem assuntos clínicos, problemas e tópicos relacionados e apoiam direta ou indiretamente nosso escopo de prática clínica.*
Nosso escritório tentou razoavelmente fornecer citações de apoio e identificou o estudo de pesquisa relevante ou estudos que apóiam nossas postagens. Fornecemos cópias dos estudos de pesquisa de apoio à disposição dos conselhos regulatórios e do público mediante solicitação.
Entendemos que cobrimos questões que requerem uma explicação adicional de como isso pode ajudar em um plano de cuidados ou protocolo de tratamento específico; portanto, para discutir melhor o assunto acima, sinta-se à vontade para perguntar Dr. Alex Jiménez, DC, ou contacte-nos 915-850-0900.
Estamos aqui para ajudar você e sua família.
Bênçãos
Dr. Alex Jimenez DC MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
o email: coach@elpasofunctionalmedicine. com
Licenciado como Doutor em Quiropraxia (DC) em Texas & Novo México*
Licença DC do Texas # TX5807, Novo México DC Licença # NM-DC2182
Licenciada como enfermeira registrada (RN*) in Florida
Licença da Flórida Licença RN # RN9617241 (Controle nº 3558029)
Status compacto: Licença Multiestadual: Autorizado para exercer em Estados 40*
Alex Jimenez DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
Meu cartão de visita digital