História da fibromialgia
História da fibromialgia: Historicamente, fibromialgia ou condições muito semelhantes foram relatadas por centenas de anos, sob muitos nomes, incluindo o termo mais insatisfatório fibrose . A história fascinante do que hoje chamamos de síndrome de fibromialgia (SFM) e síndrome da dor miofascial (MPS) foi catalogada por vários médicos modernos que trabalham na esfera da dor muscular crônica, de cujo trabalho o material resumido no Quadro 1.1 foi compilado. Agradecemos a esses indivíduos (Peter Baldry, David Simons e Richard van Why em particular) por revelarem tanto sobre os estudos anteriores sobre o fenômeno da dor muscular crônica. O que podemos aprender com essas informações é há quanto tempo (bem mais de 150 anos) características particulares foram reconhecidas, por exemplo, padrões de referência de dor e características como faixas tensas e nódulos , bem como percepções de muitos pesquisadores e clínicos astutos sobre a fisiopatologia dessas condições.
Faculdade americana da definição da reumatologia
Definida de forma simples, a síndrome da fibromialgia (SFM) pode ser considerada uma doença debilitante, caracterizada principalmente por dor musculoesquelética, fadiga, distúrbios do sono, depressão e rigidez (Yunus & Inanici 2002). Foi somente na década de 1980 que ocorreu uma redefinição do que era então uma imagem confusa e confusa de uma condição comum. Em 1987, a American Medical Association reconheceu a fibromialgia como uma síndrome distinta (Starlanyl & Copeland 1996), embora naquela época o conhecimento detalhado do que a síndrome abrangia não fosse tão claro quanto a definição atual e geralmente aceita do American College of Rheumatology (ACR). que foi produzido em 1990 (ver Quadro 1.2 e Fig. 1.1). Russell (em Mense & Simons 2001) observa que definir a condição teve efeitos profundos nas comunidades científica e médica:





Na sequência de critérios de classificação bem sucedidos, um surto de energia investigativa nos primeiros 1990s levou a uma série de novas observações importantes. FMS foi encontrado para ser universalmente comum. Esteve presente em aproximadamente 2% da população adulta dos EUA e exibiu uma distribuição similar na maioria dos outros países onde estudos epidemiológicos válidos foram realizados. As mulheres adultas foram afetadas cinco a sete vezes mais do que os homens. Em crianças, a distribuição de gênero foi aproximadamente igual para meninos ou meninas.
Quando os fatores psicossociais e físicos / funcionais das pessoas com SFM foram comparados com as seis síndromes dolorosas predominantemente crônicas (dor nos membros superiores, dor cervical, dor torácica, dor lombar, dor nos membros inferiores e cefaleia), constatou-se que o grupo fibromialgia experimentou as maiores dificuldades, por uma margem significativa. Em relação à distribuição por gênero dessas sete condições de dor crônica, observou-se que a fibromialgia (e a cefaleia) são vivenciadas por mais mulheres do que por homens (Porter-Mofitt e cols. 2006).
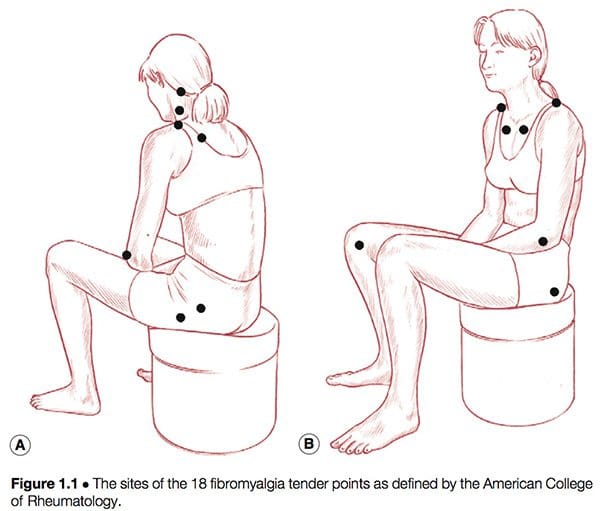
O que pode ser dito com certeza sobre a síndrome da fibromialgia é que:
É uma condição reumática não deformante e, de fato, uma das doenças mais comuns.
É uma condição antiga, recentemente definida (de forma controversa veja abaixo) como um complexo de doença ou síndrome.
Não há uma causa única ou cura para seus sintomas generalizados e persistentes (no entanto, como ficará claro, parece haver subconjuntos distintos de indivíduos com diferentes etiologias para suas condições, como desequilíbrio da tireoide e lesões cervicais).
Sua causa complexa freqüentemente parece exigir que mais de um fator etiológico essencial esteja operando, e existem inúmeras teorias sobre quais poderiam ser (veja o Capítulo 4).
Houve uma explosão de pesquisas sobre o assunto na última década (uma pesquisa de dados na internet revelou mais de 20 artigos que mencionam fibromialgia como palavra-chave).
Apesar de seu significado médico anterior, que sugeria envolvimento de estruturas articulares e não articulares, a palavra reumático, por meio do uso comum, passou a significar "uma condição musculoesquelética de tecidos moles dolorosa, mas não deformadora", diferente da palavra artrítica, que sugere articular e / ou características de deformação (Block 1993).
A controvérsia da fibromialgia
Para fins de praticidade, este livro aceita que a atual definição ACR amplamente usada é uma hipótese que está evoluindo, mas que pode ser falha (veja abaixo). A definição apresentada na Caixa 1.2 permite a categorização de indivíduos com dor crônica e sintomas associados em subgrupos e oferece aos médicos a chance de começar a decifrar os padrões confusos de sintomas exibidos e relatados por pessoas que foram rotuladas dessa forma. No entanto, nem todos os especialistas, incluindo muitos dos colaboradores deste texto, aceitam a definição ACR. No entanto, uma vez que constitui a base para grande parte da pesquisa relatada no livro, a definição atual precisa ser dada a devida consideração.
Quais são os argumentos contra a definição de ACR?
Schneider et al (2006) resumem uma grande visão alternativa:
Dados recentes tendem a apoiar a noção de que a SFM é um distúrbio das vias de processamento da dor do sistema nervoso central, e não algum tipo de distúrbio auto-imune primário dos tecidos periféricos. É bem possível que o termo FMS seja uma má escolha de palavras, pois implica que pacientes com um complexo de sintomas variáveis tenham a mesma doença ou distúrbio singular.
Como ficará claro nos capítulos subsequentes, esta é precisamente a mensagem que este livro irá promover que existem inúmeras influências etiológicas relacionadas ao agrupamento de sintomas representado por pessoas com diagnóstico de SFM, e que dentro dessa população subgrupos podem ser identificados tratamento terapêutico bastante distinto, em comparação com outras coortes de subgrupos. Uma extensão lógica desse cenário multicausal é um modelo que oferece uma variedade de intervenções terapêuticas potenciais, nenhuma das quais teria aplicabilidade universal, e a maioria das quais seria empregada de forma mais útil no tratamento de subgrupos específicos dentro do diagnóstico geral de SFM. Os capítulos deste livro que refletem uma variedade de abordagens terapêuticas incluem aqueles que avaliam e explicam o uso da acupuntura, questões endócrinas, influências psicológicas, pontos de gatilho miofasciais / agulhamento seco, uso de microcorrente, hidroterapia, toque terapêutico, manipulação, massagem, exercícios , nutrição e vários outros métodos clínicos. As questões que envolvem os subconjuntos de SFM e de possíveis diagnósticos excessivos (ou incorretos) de SFM são explorados mais detalhadamente nos Capítulos 3, 4 e 5.
Problemas decorrentes da definição ACR
Útil como a definição dessa condição tem sido, há problemas distintos e óbvios com uma definição tão precisa quanto a oferecida pelo ACR:
Se a pressão variar apenas ligeiramente, de modo que em um bom dia um paciente possa relatar sensibilidade e sensibilidade ao invés de dor quando os pontos sensíveis estão sendo testados, o paciente pode, portanto, não qualificar ; isso poderia ter implicações muito reais em benefícios de seguro, além de deixar indivíduos em dificuldades ainda em busca de um diagnóstico que possa ajudá-los a compreender seu sofrimento.
Se todos os outros critérios estiverem presentes e menos de 11 dos 18 locais possíveis forem relatados como “dolorosos” (digamos, apenas 9 ou 10), qual diagnóstico é apropriado?
Se houver 11 locais doloridos, mas a natureza “generalizada” da dor estiver ausente (de acordo com a definição no Quadro 1.2), qual diagnóstico é apropriado? Claramente, o que está sendo observado em pessoas com dor generalizada e que também demonstram pelo menos 11 dos 18 pontos de teste como doloridos é uma situação que representa o fim distante de um espectro de disfunção. Outras pessoas que não atingem o número necessário (para um diagnóstico de SFM) de pontos dolorosos podem estar progredindo para esse estado infeliz.
Conforme relatado anteriormente, aproximadamente 2% da população atendem a todos os critérios do ACR (Wolfe et al 1993). Muito mais pessoas, no entanto, estão avançando nessa direção, de acordo com pesquisas britânicas e americanas, que mostram que cerca de 20% da população sofre de dores "generalizadas" que correspondem à definição do ACR, com quase o mesmo número, mas não necessariamente as mesmas pessoas, demonstrando 11 dos 18 pontos dolorosos especificados como sendo dolorosos em testes apropriados, também de acordo com a definição do ACR. Algumas pessoas têm a dor generalizada e não há pontos dolorosos suficientes, enquanto outras têm os pontos, mas a distribuição generalizada da dor não é suficientemente ampla.
Que condição eles têm se não for FMS (Croft et al 1992)?
Se todos os critérios não forem completamente atendidos, e pessoas com, digamos, 9 ou 10 (em vez do 11 necessário) receberem um diagnóstico de FMS (e, portanto, se tornarem elegíveis para reembolso de seguro ou benefícios por invalidez ou para inclusão em pesquisa) projetos), o que da pessoa com apenas 8 pontos dolorosos que atende a todos os outros critérios?
Em termos humanos, tudo isso está longe de ser um exercício acadêmico, pois a dor desse grau é angustiante e possivelmente incapacitante, mesmo que os pontos 11 (ou mais) sejam dolorosos ou não. Clinicamente, esses pacientes devem receber a mesma atenção, onde quer que estejam no espectro de incapacidades, e qualquer que seja a pontuação do tender, se a dor deles for suficiente para exigir atenção profissional.
Como ficará claro à medida que o exame da SFM se desdobra neste e nos capítulos subsequentes, a frustração do paciente é correspondida em grande parte pela dos profissionais de saúde que tentam compreender e oferecer tratamento para o paciente com SFM. Isso ocorre principalmente porque nenhum padrão etiológico único emergiu dos esforços de pesquisa até o momento. Russell (em Mense & Simons 2001) resume da seguinte forma:
A causa da SFM é desconhecida, mas evidências crescentes indicam que sua patogênese envolve processamento neuroquímico aberrante de sinais sensoriais no SNC. O resultado sintomático é a redução dos limiares de dor e uma amplificação dos sinais sensoriais normais até que o paciente experimente uma dor quase constante.
Como também ficará claro, os componentes da patogênese da condição comumente incluem características bioquímicas, psicológicas e biomecânicas. Em algum lugar na combinação de elementos causais e características únicas do indivíduo podem estar as oportunidades de melhora funcional e o alívio da dor muitas vezes intratável e outros sintomas associados à SFM.
Sintomas que não são dor
No 1992, no Segundo Congresso Mundial sobre Dor Miofascial e Fibromialgia em Copenhague, um documento de consenso sobre a fibromialgia foi produzido e posteriormente publicado no The Lancet (Declaração de Copenhague 1992). Essa declaração aceitou a definição de fibromialgia do ACR como base para um diagnóstico e acrescentou vários sintomas a essa definição (além da dor generalizada e múltiplos pontos dolorosos), incluindo fadiga persistente, rigidez matinal generalizada e sono não refrescante.
O documento de Copenhague reconheceu que as pessoas com SFM podem às vezes apresentar menos de 11 pontos dolorosos - o que é claramente importante se a maioria dos outros critérios para o diagnóstico forem atendidos. Nesse caso, um diagnóstico de possível SFM é considerado apropriado, com um exame de acompanhamento sugerido para reavaliar a condição.
Há implicações práticas para um ponto de corte (por exemplo, sintomas ou números de pontos sensíveis) ao fazer tal diagnóstico: eles se relacionam diretamente ao reembolso do seguro e / ou aos benefícios por invalidez, bem como, possivelmente, ao diagnóstico diferencial.
O documento de Copenhague acrescenta que a SFM é vista como parte de um complexo maior que inclui sintomas como dor de cabeça, bexiga irritável, dismenorréia, extrema sensibilidade ao frio, pernas inquietas, estranhos padrões de dormência e formigamento, intolerância ao exercício e outros sintomas. .
Problemas mentais
A Declaração de Copenhague (1992) dos sintomas associados à SFM (além da dor, que é claramente a característica definidora) também aborda os padrões psicológicos frequentemente relacionados à SFM, ou seja, ansiedade e / ou depressão.
O possível componente psicológico na SFM é uma área de estudo repleta de crenças arraigadas e respostas defensivas. Um grande corpo de opinião médica atribui todo o fenômeno SFM bem como a síndrome da fadiga crônica (SFC) à arena da doença psicossomática / psicossocial. Uma posição igualmente bem definida, ocupada por muitos profissionais de saúde e também pela maioria dos pacientes, afirma que os sintomas de ansiedade e depressão são mais comumente um resultado, e não uma causa, da dor e da incapacidade experimentadas na SFM (McIntyre 1993a).
Um artigo de revisão de 1994 analisou todas as publicações médicas britânicas sobre o tópico de SFC de 1980 em diante e descobriu que 49% favoreciam uma causa não orgânica, enquanto apenas 31% favoreciam uma causa orgânica. Quando a imprensa popular foi examinada da mesma forma, entre 70% (jornais) e 80% (revistas femininas) favoreceu uma explicação orgânica (McClean & Wesseley 1994).
Típico da perspectiva que sustenta uma etiologia amplamente psicológica é um estudo multicêntrico por Epstein e colegas, que foi publicado em 1999. Concluiu: Neste estudo multicêntrico, as pessoas com SFM exibiram comprometimento funcional acentuado, altos níveis de alguns transtornos psiquiátricos ao longo da vida e atuais, e sofrimento psicológico atual significativo. Os transtornos mais comuns observados foram depressão maior, distimia, transtorno do pânico e fobia simples.
Muitos pesquisadores importantes em SFM que defendem uma explicação orgânica bioquímica neurológica para os principais sintomas, no entanto, desprezam as explicações psicológicas para a condição. O Dr. Jay Goldstein, cujas pesquisas detalhadas e importantes e insights clínicos sobre o cuidado de pacientes com SFC e SFM serão descritos posteriormente neste livro, usa o termo neurosomático para descrever o que ele vê como um distúrbio do processamento central da informação. Ele deixa claro sua posição em relação à escola de pensamento psicossocial não orgânica (Goldstein 1996):
Muitas das doenças [CFS, SFM] tratadas com este modelo [neurossomático] ainda são denominadas "psicossomáticas" pela comunidade médica e são tratadas psicodinamicamente por psiquiatras, neurologistas e médicos gerais. Os antropólogos sociais também têm suas teorias que descrevem a SFC como a neurastenia da década de 1990 e uma síndrome ligada à cultura que desloca os conflitos reprimidos de pacientes incapazes de expressar suas emoções ( alexitímicos ) em uma doença viral ou imunológica culturalmente aceitável disfunção. A terapia cognitivo-comportamental talvez seja mais apropriada, uma vez que lidar com as vicissitudes de suas doenças, que aumentam e diminuem de maneira imprevisível, é um grande problema para a maioria das pessoas afetadas. Poucos investigadores em doenças psicossomáticas (exceto aqueles que pesquisam transtornos de pânico) se preocuparam com a fisiopatologia dos pacientes que estudam, parecendo satisfeitos em definir essa população em termos fenomenológicos psicossociais. Essa posição se torna cada vez mais insustentável à medida que a dualidade mente-corpo desaparece.
Goldstein diz que ele só encaminha pacientes para psicoterapia se eles estiverem suicidas deprimidos. Ele enfatiza a normalização (usando uma variedade de medicamentos) da base bioquímica para a disfunção da rede neural, que ele mesmo se satisfaz como a causa subjacente dessas (e muitas outras) condições.
Quando uma causa não é uma causa?
Os métodos de Goldstein serão examinados em capítulos posteriores; entretanto, pode ser útil neste estágio fazer um pequeno desvio para esclarecer a importância de olhar além das causas aparentes para tentar descobrir suas origens.
À medida que progredimos na saga que é FMS (e CFS), encontraremos várias posições bem definidas que afirmam que a causa dominante é X ou Y ou mais geralmente uma combinação de X e Y (e possivelmente outras). A verdade é que, em alguns casos importantes, essas próprias causas têm causas subjacentes, que podem ser tratadas com utilidade terapeuticamente.
Um exemplo que emergirá com mais detalhes posteriormente é a sugestão de que muitos dos problemas associados à SFM (e CFS) estão relacionados à alergia (Tuncer 1997). Isso pode muito bem ser assim no sentido de que determinados alimentos ou substâncias podem, em certos casos, provocar ou exacerbar os sintomas de dor e fadiga. Mas o que produz esse aumento de reatividade / sensibilidade? Existem causas identificáveis para as intolerâncias (geralmente alimentares) (Ventura et al 2006)?
Em alguns casos, isso pode ser resultado da má absorção de moléculas grandes através da parede intestinal, possivelmente devido a danos nas superfícies mucosas do intestino (Tagesson 1983, Zar 2005). Em alguns casos, pode-se demonstrar que o dano causado pela mucosa resultou de um crescimento anormal de levedura ou bacteriano, resultante do uso prévio (possivelmente inadequado) de antibióticos e consequente distúrbio da flora normal, e seu controle sobre organismos oportunistas (Crissinger 1990). Ou a mucosa intestinal perturbada pode estar associada à endotoxemia envolvendo estado de bactérias benéficas perturbadas (McNaught et al 2005).
As camadas da cebola podem ser descascadas uma a uma, revelando as causas que estão cada vez mais distantes do óbvio. A dor é agravada pela alergia, que resulta da lesão da mucosa intestinal, que resulta do crescimento de levedura, que resulta do uso excessivo ou inadequado de antibióticos ... e assim por diante. A alergia neste exemplo não é uma causa per se, mas um fator exacerbante, um elo de uma cadeia, e enquanto o tratamento poderia reduzir satisfatoriamente os sintomas, não necessariamente lidaria com as causas. Nem trataria o supercrescimento bacteriano ou de levedura, embora isso também pudesse ajudar a reduzir o sofrimento geral dos sintomas.
Onde está a causa na SFM desse indivíduo em particular? Provavelmente em uma matriz complexa de recursos interligados (geralmente históricos), que podem ser impossíveis de desvendar. Portanto, abordagens como aquelas que se dirigem à alergia ou ao aumento da permeabilidade, embora possivelmente (neste caso) válidas e úteis, não estão necessariamente lidando com causas fundamentais.
Isso importa? No modelo de etiologia FMS e CFS de Goldstein, nos deparamos com uma rede neural disfuncional. Ele reconhece que a evolução de tal estado requer vários elementos de interação:
uma suscetibilidade básica que provavelmente é induzida geneticamente
alguns fatores de desenvolvimento na infância (abuso / trauma físico, químico ou psicológico, por exemplo)
provavelmente um grau de encefalopatia viral (influenciada por perturbações situacionais da resposta imune )
aumento da suscetibilidade a estressores ambientais resultantes da redução da plasticidade neural.
A possibilidade de que o trauma ou abuso precoce do desenvolvimento seja uma característica é apoiada pela pesquisa. Por exemplo, Weissbecker et al (2006) relatam que:
Adultos com síndrome da fibromialgia relatam altas taxas de trauma na infância. Anormalidades neuroendócrinas também foram observadas nessa população. Os achados sugerem que as experiências traumáticas graves na infância podem ser um fator de desregulação neuroendócrina em adultos entre os portadores de fibromialgia. A história de trauma deve ser avaliada e a intervenção psicossocial pode ser indicada como um componente do tratamento da fibromialgia.
As causas dentro deste modelo podem ser vistas amplamente difundidas. As intervenções de Goldstein (aparentemente bem-sucedidas) lidam com o que está acontecendo no final dessa varredura complexa de eventos quando a rede neural, como resultado, se torna disfuncional. Ao manipular a bioquímica desse estado final, muitos (Goldstein diz a maioria) dos sintomas de seus pacientes aparentemente melhoram dramática e rapidamente.
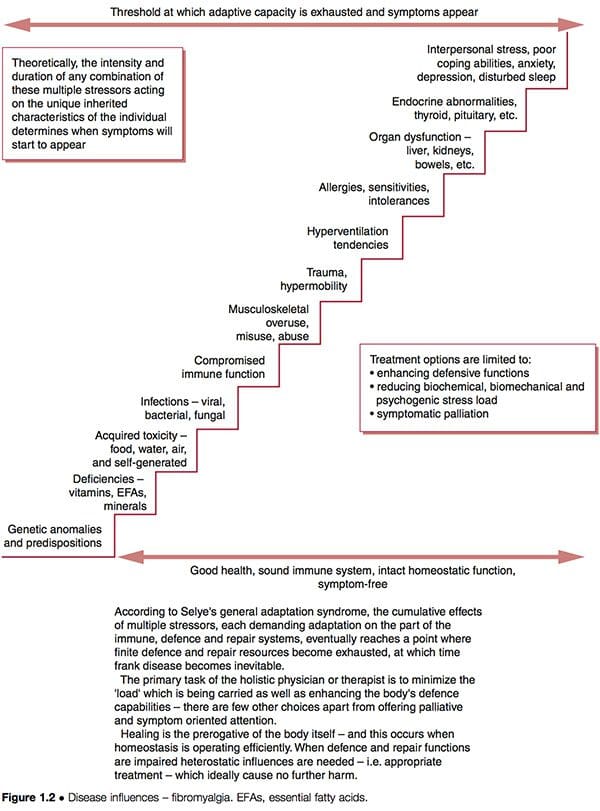
Essa melhoria não indica necessariamente que as causas subjacentes foram abordadas; se ainda estiverem operando, podem surgir problemas de saúde futuros. A representação esquemática de um "caminho para a saúde precária" (Fig. 1.2) indica algumas das possíveis características em curso em padrões disfuncionais complicados, como FMS, onde os recursos adaptativos foram estendidos até seus limites e o "estágio de exaustão" em A síndrome de adaptação geral de Selye foi alcançada (Selye 1952). Veja também a discussão sobre alostase no Capítulo 3, particularmente na Tabela 3.2.
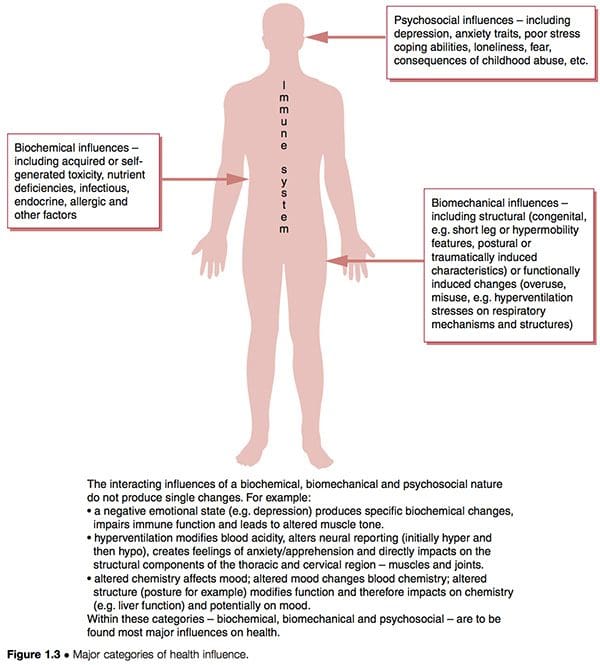
Padrões disfuncionais como SFC e SFM parecem ter três características etiológicas sobrepostas que interagem com as características inatas e subsequentemente adquiridas dos indivíduos para determinar seu grau particular de vulnerabilidade e suscetibilidade (Fig. 1.3):
1. Fatores bioquímicos. Estes podem incluir toxicidade, deficiência, características infecciosas, endócrinas, alérgicas e outras (Wood 2006).
2. Fatores biomecânicos. Estes podem incluir:
uma. estrutural (congênita ie perna curta ou características de hipermobilidade características posturais ou induzidas traumática) (Gedalia et al 1993, Goldman 1991)
b. funcional (padrões de uso excessivo, estresse de hiperventilação nos mecanismos respiratórios, etc.)
c. neurológico (sensibilização, hipersensibilidade wind-up ) (Staud et al 2005).
3. Fatores psicossociais. Estes podem incluir traços de depressão e / ou ansiedade, habilidades fracas de lidar com o estresse, transtornos de estresse pós-traumático, etc. (Arguellesa et al 2006).
Consideremos brevemente o modelo de disfunção do Dr. Goldstein, que sugere disfunção da rede neural como a causa da SFM, sendo ela própria um resultado de uma combinação de características conforme descrito acima (Goldstein 1996). Se utilizarmos as opções clínicas sugeridas na Figura 1.2, podemos ver que é possível tentar:
1. reduzir a carga bioquímica, biomecânica ou psicogênica de estresse à qual a pessoa está respondendo
2. melhorar a defesa, reparação, funções imunológicas da pessoa para que eles possam lidar com esses estressores de forma mais eficaz
3. paliar os sintomas, esperançosamente, sem produzir qualquer aumento nas demandas adaptativas de um sistema já sobrecarregado.
Quais dessas táticas estão sendo empregadas na abordagem de tratamento de Goldstein, na qual a manipulação bioquímica induzida por drogas está sendo realizada, e isso aborda as causas ou sintomas, e isso importa, contanto que haja uma melhora geral?
A perspectiva filosófica particular adotada pelo médico / terapeuta determinará seu julgamento sobre esta questão. Alguns podem ver o rápido alívio dos sintomas alegado para a maioria desses pacientes como uma justificativa para a abordagem terapêutica particular de Goldstein. Outros podem ver isso como uma oferta de benefícios de curto prazo, não abordando as causas subjacentes e deixando a probabilidade de um retorno dos sintomas originais, ou de evolução de outros, uma probabilidade. Essas questões serão exploradas em relação a esta e outras abordagens para o tratamento da SFM em capítulos posteriores.
Condições associadas
Existem várias outras condições complexas que possuem padrões de sintomas que imitam muitos dos observados na FMS, em particular:
síndrome da dor miofascial crônica (MPS) envolvendo vários pontos-gatilho miofasciais ativos e suas repercussões dolorosas
síndrome da fadiga crônica (SFC), que apresenta em seu sortimento de sintomas quase todos os atribuídos à SFM, com maior ênfase nos elementos da fadiga do que na dor
sensibilidade química múltipla (MCS)
transtorno de estresse pós-traumático (PTSD). MPS, FMS, MCS (por exemplo, em relação ao que ficou conhecido como síndrome da Guerra do Golfo) e CFS suas semelhanças, e às vezes grande grau de sobreposição em sua apresentação de sintomas, bem como suas diferenças serão examinadas posteriormente capítulos. Uma característica de todas essas condições que foi destacada é baseada em uma hipótese tóxica / bioquímica, envolvendo níveis elevados de óxido nítrico e seu potente produto oxidante, peroxinitrito (Pall 2001).
Outras teorias da causação
Uma variedade de teorias sobre a causa da SFM emergiu, com muitas destas se sobrepondo e algumas sendo essencialmente as mesmas que outras, com apenas pequenas diferenças de ênfase quanto à etiologia, causa e efeito. Acredita-se que a SFM envolve qualquer combinação das seguintes características causativas (bem como outras), cada uma das quais levanta questões, assim como sugere respostas e possibilidades terapêuticas:
SFM pode ser um distúrbio neuroendócrino, particularmente envolvendo desequilíbrios do hormônio tireoidiano (ver Capítulo 10) (Garrison & Breeding 2003, Honeyman 1997, Lowe 1997, Lowe & Honeyman-Lowe 2006) e / ou desequilíbrios do hormônio de crescimento hipofisário (possivelmente como um fator direto resultado de distúrbios do sono - uma característica chave da SFM e / ou falta de exercícios físicos (Moldofsky 1993). A pergunta que precisa ser feita é: o que produz o distúrbio endócrino? É determinado geneticamente, como alguns acreditam, ou é o resultado de deficiência, toxicidade, alergia, uma doença auto-imune ou infecção?
Duna & Wilke (1993) propõem que o sono desordenado leva à redução da produção de serotonina e, consequentemente, redução dos efeitos moduladores da dor das endorfinas e aumento dos níveis de substance P , combinado com alterações do sistema nervoso simpático, resultando em isquemia muscular e aumento da sensibilidade a dor (Duna e Wilke 1993). Essa hipótese começa com um sintoma, perturbação do sono, e a pergunta lógica é: o que produz isso?
Disautonomia, desequilíbrio autonômico ou disfunção, caracterizada por hiperatividade simpática implacável , mais proeminente à noite (Martinez-Lavin & Hermosillo 2005), foram propostas como causas fundamentais em um subgrupo de indivíduos com SFM (e CFS). Muitos desses pacientes também foram rotulados com doenças relacionadas à Guerra do Golfo (Geisser et al 2006, Haley et al 2004, van der Borne 2004).
O microtrauma muscular pode ser a causa, possivelmente devido à predisposição genética (e / ou disfunção do hormônio do crescimento), levando ao vazamento de cálcio e, portanto, aumentando a contração muscular e reduzindo o suprimento de oxigênio. Uma diminuição associada na produção de energia mitocondrial levaria à fadiga local e uma incapacidade de o excesso de cálcio ser bombeado para fora das células, resultando em hipertonia local e dor (Wolfe et al 1992). A questão de por que o microtrauma muscular ocorre mais em algumas pessoas do que em outras, ou por que o reparo é mais lento, requer investigação.
A SFM pode ser um distúrbio da modulação da dor resultante, pelo menos em parte, da disfunção do cérebro (sistema límbico) e envolvendo tradução incorreta de sinais sensoriais e consequente relato incorreto (Goldstein 1996). Por que e como o sistema límbico e as redes neurais se tornam disfuncionais é a chave para essa hipótese (promovida por Goldstein, conforme discutido acima).
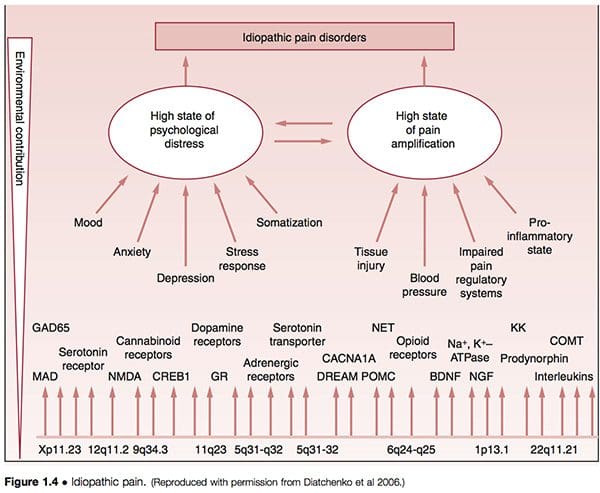
Foi sugerido que os chamados distúrbios da dor idiopática (DPI) como distúrbios da articulação temporomandibular (DTM), síndrome da fibromialgia (SFM), síndrome do intestino irritável (SII), dores de cabeça crônicas, cistite intersticial, dor pélvica crônica, zumbido crônico , distúrbios associados a whiplash e vestibulite vulvar (VVS) são mediados pela variabilidade genética do indivíduo, bem como pela exposição a eventos ambientais. As principais vias de vulnerabilidade subjacentes ao desenvolvimento de tais condições envolvem a amplificação da dor e sofrimento psicológico, modificados por gênero e etnia (Diatchenko et al 2006) (Fig. 1.4).
A SFM pode ser uma doença adquirida congênita, possivelmente relacionada à regulação inadequada da transcrição do gene pela tireoide, com uma característica autossômica dominante (Lowe et al 1997, Pellegrino et al 1989). Como será descrito, alguns estudos de pesquisa encontraram evidências de uma predisposição geneticamente ligada à SFM. Anormalidades estruturais congênitas, como frouxidão ligamentar extrema (ou seja, hipermobilidade (Karaaslan et al 2000)) e malformações de Chiari (ver discussão adicional sobre isso no Capítulo 3 (Kesler & Mandizabal 1999, Thimineur et al 2002)), certamente parecem predispor em direção a FMS. As questões que isso levanta incluem: quais fatores exacerbam essas predisposições e algo pode ser feito a respeito?
Hudson et al (2004) propuseram que a fibromialgia é um membro de um grupo de 14 transtornos psiquiátricos e médicos (transtorno de déficit de atenção / hiperatividade, bulimia nervosa, transtorno distímico, transtorno de ansiedade generalizada, transtorno depressivo maior, transtorno obsessivo-compulsivo, transtorno do pânico , transtorno de estresse pós-traumático , transtorno disfórico pré-menstrual e fobia social mais quatro condições médicas: fibromialgia, síndrome do intestino irritável, enxaqueca e cataplexia), coletivamente denominado transtorno do espectro afetivo (TEA), com a hipótese de compartilhar características fisiopatológicas possivelmente hereditárias. Após análise detalhada de dados de 800 indivíduos com e sem fibromialgia (e as condições adicionais sob avaliação), Hudson et al concluíram que as informações presentes adicionaram evidências de que os transtornos psiquiátricos e médicos, agrupados sob o termo TEA, ocorrem juntos em famílias, levantando a possibilidade de que esses distúrbios possam compartilhar uma anormalidade fisiológica hereditária.
A causa subjacente da SFM é vista por alguns como resultado do envolvimento (muitas vezes combinado) de fatores de alergia, infecção, toxicidade e deficiência nutricional que produzem os principais sintomas de SFM (e SFM), como fadiga e dor, ou que estão associados a desequilíbrios endócrinos e às várias consequências descritas acima, como disfunção do hormônio tireoidiano e / ou distúrbios do sono (Abraham & Lubran 1981, Bland 1995, Cleveland et al 1992, Fibromyalgia Network Newsletters 1990 94, Pall 2001, Robinson 1981, Vorberg 1985). A lista de possíveis características de interação como essas, que freqüentemente parecem coexistir em alguém com SFM, oferece a possibilidade de estratégias de intervenção que parecem focar nas causas e não nos efeitos. Por exemplo, excitotoxinas específicas, como o glutamato monossódico (MSG), foram identificadas como desencadeadoras de sintomas de SFM (Smith et al 2001). Esses e outros exemplos serão examinados em capítulos posteriores.
Uma hipótese de sensibilização central sugere que os mecanismos centrais da dor da SFM dependem de estímulos periféricos anormais para o desenvolvimento e manutenção da condição (Vierck 2006). Uma literatura substancial define as interações periféricas periféricas do SNC que parecem essenciais para a dor da fibromialgia. A hipersensibilidade generalizada associada à condição tem focado o interesse nos mecanismos centrais (SNC) para o transtorno. Isso inclui sensibilização central, desinibição central e eixo disfuncional hipotálamo-hipófise-adrenal (HPA). No entanto, afirma-se que os efeitos centrais associados à fibromialgia podem ser produzidos por fontes periféricas de dor. Neste modelo, a entrada nociceptiva crônica induz a sensibilização central, aumentando a dor e ativando o eixo HPA e o sistema nervoso simpático. A ativação simpática crônica, então, sensibiliza indiretamente os nociceptores periféricos e cria um ciclo vicioso. (Veja também as notas sobre facilitação mais adiante neste capítulo, bem como uma discussão mais aprofundada da sensibilização central e periférica no Capítulo 4.)
O uso de ressonância magnética e outras tecnologias de varredura / imagem sugere que o conceito de sensibilização central tem evidências objetivas para apoiá-lo. Este assunto é discutido mais detalhadamente no Capítulo 3 (consulte O paciente polissintomático ) e no Capítulo 4 (consulte hypoth Hipótese de sensibilização central e Fig. 3.1). Dois exemplos de evidências de imagem, relacionados à morfologia cerebral alterada e / ou comportamento em relação à SFM, estão resumidos no Quadro 1.3.
Dentro da estrutura de alergia e intolerância como gatilhos para os sintomas da SFM reside uma hipótese que permanece controversa, mas digna de discussão. Isso se relaciona ao conceito de intolerâncias específicas ao tipo sanguíneo resultante de uma interação entre lectinas derivadas de alimentos (moléculas de proteína) e marcadores de tecidos específicos relacionados ao tipo sanguíneo do indivíduo. D Adamo (2002), que mais fez para promover este conceito, afirma (em relação aos portadores de SFM que por acaso são do tipo O):
Tornou-se óbvio que aqueles que são do tipo O e sofrem de fibromialgia podem ter respostas bastante dramáticas se conseguirem manter o componente sem trigo da dieta por um período longo o suficiente. Um estudo recente indica que as lectinas dietéticas interagindo com enterócitos (células que revestem os intestinos) e linfócitos podem facilitar o transporte de antígenos patogênicos dietéticos e digestivos para os tecidos periféricos, o que por sua vez causa estimulação imunológica persistente na periferia do corpo, como as articulações e os músculos (Cordain et al 2000). Isso, apesar do fato de que muitas “autoridades” da nutrição ainda questionam se as lectinas sequer entram na circulação sistêmica! Em indivíduos geneticamente suscetíveis, esta estimulação de lectina pode, em última análise, resultar na expressão de distúrbios como artrite reumatóide e fibromialgia por meio de mimetismo molecular, um processo pelo qual peptídeos estranhos, semelhantes em estrutura aos peptídeos endógenos, podem fazer com que anticorpos ou linfócitos T reajam de forma cruzada e quebrando assim a tolerância imunológica. Assim, ao remover as lectinas gerais e específicas do tipo O da dieta, permitimos que o sistema imunológico desenvolva novamente a tolerância, a inflamação começa a diminuir e a cura pode começar.

Muitos pacientes com SFM demonstram baixos níveis de dióxido de carbono durante o repouso uma indicação de possível envolvimento da hiperventilação. Os sintomas de hiperventilação refletem de perto os de SFM e SFC, e o padrão da respiração torácica que envolve estressa severamente os músculos da parte superior do corpo que são mais afetados na SFM, além de produzir grandes déficits de oxigênio no cérebro e assim influenciar seu processamento de informações, como mensagens recebidas de receptores de dor (Chaitow et al 2002, Janda 1988, King 1988, Lum 1981). Quando tendências de hiperventilação estão presentes, elas podem ser vistas, em alguns casos, como uma resposta a níveis elevados de ácido (por causa de disfunção orgânica, talvez) ou podem ser o resultado de puro hábito. O retreinamento da respiração pode, em alguns pacientes com SFM, oferecer um meio de modificar os sintomas rapidamente (Readhead 1984).
Reumatismo psicogênico (ou psicossomático) é o nome atribuído à SFM (e outros problemas de dor muscular crônica inespecífica) por aqueles que relutam em ver uma origem orgânica para a síndrome. Até a década de 1960, era sugerido que tais condições fossem tratadas como psiconeurose (Warner 1964). Na SFM, como em todas as formas crônicas de doença, há, sem dúvida, elementos de envolvimento emocional, seja como causa ou como efeito. Estes impactam diretamente na percepção da dor e na função imunológica e, sejam causais ou não, se beneficiam da atenção apropriada, auxiliando na recuperação e na reabilitação (Melzack & Wall 1988, Solomon 1981).
A SFM é vista por alguns como um extremo da síndrome da dor miofascial (MPS), em que vários gatilhos miofasciais ativos produzem dor localmente e à distância (Thompson 1990). Outros vêem a SFM e a MPS como distintos, mas reconhecem que “não é incomum que um paciente com síndrome de dor miofascial progrida com o tempo para um quadro clínico idêntico ao da SFM (Bennett 1986a). Entre as abordagens práticas de alívio da dor mais importantes para a SFM está a necessidade de identificar e desativar os pontos-gatilho miofasciais que podem estar influenciando a carga geral de dor. Uma série de abordagens diferentes, variando de eletroacupuntura a métodos manuais, serão detalhadas (ver Capítulos 6, 8 e 9 em particular).
Trauma (por exemplo, whiplash) parece ser uma característica chave do início em muitos casos de SFM, e especialmente lesões cervicais, particularmente aquelas envolvendo a musculatura suboccipital (Bennett 1986b, Curatolo et al 2001, Hallgren et al 1993). O reconhecimento de fatores mecânicos e estruturais permite intervenções que abordem suas repercussões, bem como os efeitos psicológicos do trauma. No Capítulo 9, Carolyn McMakin apresenta evidências convincentes para o uso de microcorrentes no tratamento de SFM de origem traumática (especialmente da região cervical).
Existe um modelo de “disfunção imune” para encefalomielite miálgica (EM) esse nome exclusivamente britânico para o que parece ser um amálgama de síndrome de fadiga crônica e fibromialgia. Isso propõe um gatilho inicial viral ou outro (vacinação, trauma, etc.) que pode levar a uma hiperatividade persistente do sistema imunológico (superprodução de citocinas). Associado a isso, pode haver alergias químicas e / ou alimentares, distúrbios hipotalâmicos, desequilíbrio hormonal e áreas específicas do cérebro (por exemplo, sistema límbico) malfuncionamento . A principal característica desse modelo é a função imunológica hiperativa, com muitas das outras características, como desequilíbrio endócrino e disfunção cerebral, secundárias a isso (Macintyre 1993b). Em pesquisas recentes, a presença de coinfecções bacterianas, micoplasmáticas e virais sistêmicas em muitos pacientes com SFC e SFM tem sido uma característica (Nicolson et al 2002).
O terreno musculoesquelético do FMS
A pesquisa atual e o consenso clínico parecem indicar que a SFM não é principalmente um problema musculoesquelético, embora seja nos tecidos desse sistema que seus principais sintomas se manifestam: A fibromialgia é uma condição músculo-esquelética dolorosa crônica caracterizada por dores e pontos generalizados de sensibilidade associada a: 1) percepção alterada da dor, padrões anormais de sono e redução da serotonina no cérebro; e 2) anormalidades da microcirculação e do metabolismo energético no músculo (Eisinger et al 1994).
Essas características, envolvendo microcirculação anormal e déficits de energia, são os pré-requisitos para a evolução de áreas localizadas de sofrimento miofascial e hiper-reatividade neural (ou seja, pontos-gatilho). Conforme indicado, uma das principais questões a serem respondidas em qualquer caso é o grau em que a dor da pessoa é derivada de pontos-gatilho miofasciais, ou outras fontes musculoesqueléticas, uma vez que estes podem ser mais facilmente modificados do que os complexos desequilíbrios subjacentes que estão produzindo, contribuindo para ou mantendo a condição primária de FMS.
História da fibromialgia: pesquisa precoce
Muitas pesquisas sobre SFM (sob diferentes nomes names ver Quadro 1.1) e sobre os mecanismos fisiológicos que aumentam nossa compreensão do fenômeno SFM foram realizadas no século passado (e antes) e são dignas de revisão. Pesquisas adicionais em paralelo com aquelas focadas na dor muscular crônica podem esclarecer os processos em ação nessa condição complexa.
Trabalho de Korr na facilitação
Entre os pesquisadores mais importantes na área de disfunção musculoesquelética e dor nos últimos cinquenta anos está o professor Irwin Korr, cujo trabalho na explicação do fenômeno da facilitação oferece importantes insights sobre alguns dos eventos que ocorrem na SFM e, mais especificamente, na dor miofascial. configurações. Escusado será dizer que estas muitas vezes se sobrepõem. Como sugerido acima, em um contexto clínico é vital saber que grau da dor que está sendo experimentada na SFM é o resultado da dor miofascial, uma vez que esta parte do pacote da dor pode ser modificada ou eliminada com relativa facilidade (ver Chs 8 e 9) .
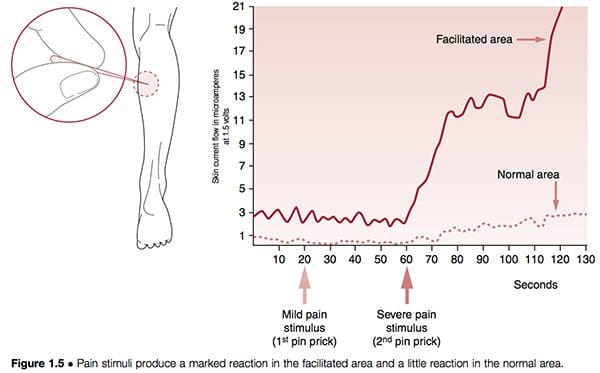
As estruturas neurais podem se tornar hiper-reativas nos tecidos espinhal e paraespinhal ou em quase qualquer outro tecido mole. Quando eles são encontrados próximos à coluna vertebral, o fenômeno é conhecido como facilitação segmentar. Quando essas alterações ocorrem nos ligamentos, tendões ou tecidos periosteais, são chamadas de pontos-gatilho; se situados nos músculos ou na fáscia, são denominados pontos-gatilho myofasciais . Em estudos anteriores do mais importante pesquisador em facilitação, Irwin Korr (1970, 1976), ele demonstrou que uma característica da facilitação segmentar unilateral era que um lado testaria como tendo resistência cutânea normal à eletricidade em comparação com o lado contralateral, a área facilitada , onde uma redução acentuada na resistência estava presente. Quando o estresse na forma de agulhas ou calor foi aplicado em outra parte do corpo, e as duas áreas da coluna foram monitoradas, a área de facilitação mostrou um aumento dramático na atividade elétrica (isto é, neurológica). Em um experimento, os voluntários colocaram pinos inseridos no músculo da panturrilha para avaliar o efeito nos músculos paravertebrais, que foram monitorados quanto à atividade elétrica. Embora quase nenhum aumento tenha ocorrido na região normal, a área facilitada mostrou um grande aumento da atividade neurológica após 60 segundos (Korr 1977) (Fig. 1.5). Este e vários estudos semelhantes confirmaram que qualquer forma de estresse que afete o indivíduo - seja climático, tóxico, emocional, físico ou qualquer outro - produzirá um aumento na produção neurológica de áreas facilitadas.
No Capítulo 9, Carolyn McMakin descreve como algumas formas de trauma, particularmente aquelas que afetam as estruturas cervicais, podem levar à facilitação local crônica, resultando em dor semelhante à FMS. Ela relata que o tratamento utilizando microcorrentes, modalidades manuais e suporte nutricional pode freqüentemente aliviar, ou mesmo remover, tais sintomas.
O professor Michael Patterson (1976) explica o conceito de facilitação segmentar (espinhal) da seguinte forma:
O conceito de segmento facilitado afirma que, por causa de entradas anormais aferentes ou sensoriais em uma área particular da medula espinhal, essa área é mantida em um estado de excitação aumentada constante. Essa facilitação permite que estímulos normalmente ineficazes ou subliminares se tornem eficazes na produção de saída eferente do segmento facilitado, fazendo com que os órgãos esqueléticos e viscerais inervados pelo segmento afetado sejam mantidos em estado de hiperatividade. É provável que a disfunção somática com a qual um segmento facilitado está associado seja o resultado direto da atividade segmentar anormal, além de ser parcialmente responsável pela facilitação.
Wind-Up e Facilitação
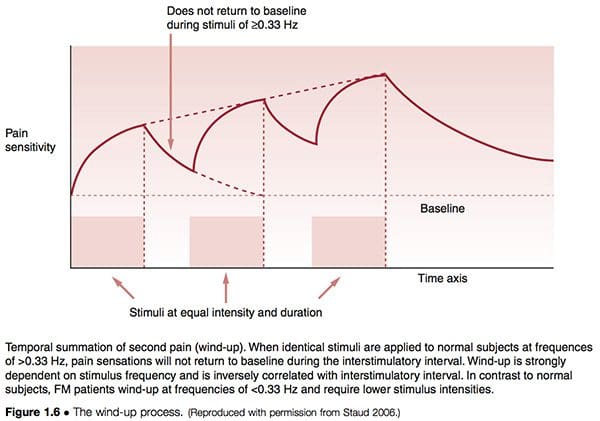
O processo conhecido como wind-up (Fig. 1.6) suporta os conceitos de facilitação, em termos diferentes. Staud (2006) descreveu a relação entre os impulsos periféricos da dor que levam à sensibilização central da seguinte forma:
Evidências crescentes apontam para os tecidos periféricos como contribuintes relevantes de estímulos dolorosos que podem iniciar ou manter a sensibilização central, ou ambos. É bem conhecido que a nocicepção persistente ou intensa pode levar a alterações neuroplásticas na medula espinhal e no cérebro, resultando em sensibilização central e dor. Esse mecanismo representa uma característica da FM e de muitas outras síndromes de dor crônica, incluindo síndrome do intestino irritável, disfunção temporomandibular, enxaqueca e lombalgia. É importante ressaltar que, após a sensibilização central ter sido estabelecida, apenas um input nociceptivo mínimo é necessário para a manutenção do estado de dor crônica. Fatores adicionais, incluindo afeto negativo relacionado à dor e sono insuficiente, demonstraram contribuir significativamente para a dor clínica de FM.
As semelhanças entre as observações neurológicas modernas e o trabalho original de Korr são claras.
Excitação e facilitação
A excitação emocional também é capaz de afetar a susceptibilidade das vias neurais à sensibilização. O aumento das influências descendentes do sujeito emocionalmente estimulado resultaria em um aumento da excitação tóxica nas vias e permitiria que insumos adicionais produzissem sensibilização em intensidades mais baixas. Isto implica que pessoas altamente emocionais, ou aqueles em uma situação altamente emocional, seriam esperados para mostrar uma maior incidência de facilitação de vias espinhais ou áreas locais de sofrimento miofascial (Baldry 1993).
Isso tem uma relevância particular para a fibromialgia, onde a excitação intensificada (por uma variedade de razões possíveis, como ficará claro), além da possível disfunção do sistema límbico, leva a grandes influências dos centros superiores (Goldstein 1996). Como os centros cerebrais superiores influenciam os níveis tônicos das vias espinhais, seria de se esperar que o treinamento físico e as atitudes mentais também tendessem a alterar a excitabilidade tônica, reduzindo a suscetibilidade da pessoa à sensibilização ao estresse diário. Assim, espera-se que o atleta suporte um nível comparativamente alto de estímulos aferentes antes de experimentar os resultados autoperpetuadores da sensibilização. Isso também tem relevância para a fibromialgia, onde há ampla evidência de influências benéficas dos programas de treinamento aeróbio (McCain 1986, Richards & Scott 2002).
Recrutamento de Unidade Motora Seletiva
Os pesquisadores demonstraram que um pequeno número de unidades motoras, localizadas em músculos específicos, podem apresentar atividade quase constante ou repetida quando influenciadas psicogenicamente. A atividade de baixa amplitude (usando EMG de superfície) era evidente mesmo quando o músculo não estava sendo empregado, se houvesse algum grau de excitação emocional. Um pequeno grupo de unidades motoras de baixo limiar pode estar sob carga considerável por períodos prolongados de tempo ... unidades motoras com fibras do Tipo 1 [posturais] são predominantes entre elas. Se o sujeito recruta repetidamente as mesmas unidades motoras, a sobrecarga pode resultar em uma crise metabólica. (Waersted et al 1993). As implicações desta pesquisa são profundas, pois ligam até mesmo graus de baixo grau de sofrimento emocional com a sensibilização quase constante de estruturas miofasciais específicas, com as implicações associadas à facilitação e geração de dor. Essa etiologia é paralela à evolução proposta dos pontos-gatilho miofasciais, conforme sugerido por Simons et al (1999).
Não apenas fibras mielinizadas
A pesquisa de Ronald Kramis mostrou que, em ambientes de dor crônica, os neurônios não nociceptivos podem ficar sensibilizados para transportar impulsos de dor (Kramis 1996). A hipersensibilização de neurônios espinhais pode realmente envolver neurônios não nociceptivos alterando seu fenótipo de modo que comecem a liberar a substância P. Isso, acredita-se, pode desempenhar um papel significativo na percepção da dor da SFM, pois os níveis aumentados de substância P no fluido cerebrospinal mantêm amplificação elevada do que normalmente seria registrado como impulsos benignos. A pesquisa sugere que os impulsos de condições associadas, como atividade viral contínua, "sofrimento muscular" ou intestino irritável, podem ser adequados para manter a percepção da dor central.
Facilitação Local
Além dos tecidos paraespinhais, nos quais a facilitação segmentar, como descrita acima, se manifesta, áreas localizadas de facilitação neural podem ocorrer em quase todos os tecidos moles: são chamados pontos-gatilho miofasciais.
Grande parte da pesquisa básica e do trabalho clínico neste aspecto da facilitação foi realizada pelos médicos Janet Travell e David Simons (Simons et al 1999; Travell 1957; Travell & Simons 1986, 1992; ver também Capítulos 6 e 8). Travell e Simons declararam que se a dor for forte o suficiente para fazer com que o paciente procure aconselhamento profissional (na ausência de doença orgânica), geralmente envolve dor referida e, portanto, uma área-gatilho é provavelmente um fator. Eles nos lembram que os padrões de dor referida são constantes na distribuição em todas as pessoas, e que apenas a intensidade dos sintomas / dor referida pode variar.
A implicação para o paciente com fibromialgia é a possibilidade (de acordo com Travell e Simons, esta é uma verdadeira certeza) de que sua dor tenha como parte de sua constituição o envolvimento de pontos-gatilho miofasciais, que são eles próprios áreas de facilitação (ver Cap. 8 por Dommerholt & Issa). Isso sugere que os pontos-gatilho e a dor (e formigamento, dormência etc.) que eles produzem serão exagerados por todas as formas de estresse que influenciam aquele paciente individual. Travell confirmou que sua pesquisa indica que os seguintes fatores podem ajudar a manter e melhorar a atividade do ponto de gatilho miofascial:
deficiências nutricionais (especialmente vitaminas C e complexo B e ferro)
desequilíbrios hormonais (baixa produção de hormônio da tireoide, disfunção menopausa ou pré-menstrual)
infecções (bactérias, vírus ou leveduras)
alergias (trigo e laticínios em particular)
baixa oxigenação dos tecidos (agravada pela tensão, estresse, inatividade, respiração deficiente) (Simons et al 1999, Travell & Simons 1986, 1992).
Esta lista corresponde intimamente aos fatores que são os principais agentes agravantes para muitas (maioria) pessoas com fibromialgia, sugerindo que a conexão entre a facilitação (atividade do ponto de gatilho) e a SFM é estreita (Starlanyl & Copeland 1996). Os pontos-gatilho miofasciais, entretanto, não são a causa da fibromialgia, e a síndrome da dor miofascial não é SFM, embora possam coexistir na mesma pessoa ao mesmo tempo. Os pontos-gatilho miofasciais, sem dúvida, freqüentemente contribuem para o aspecto doloroso da SFM e, como tal, merecem atenção especial.
Como será explicado em capítulos posteriores, há várias maneiras de se conseguir a desativação ou modulação dos pontos-gatilho miofasciais. Alguns praticantes optam por abordagens que lidam com eles manualmente, enquanto outros preferem microcorrentes ou métodos de eletroacupuntura ou variações sobre esses temas, com outros ainda sugerindo que a redução no número e intensidade dos fatores de estresse de qualquer tipo oferece uma abordagem mais segura para reduzindo a influência da facilitação na dor.
Seguindo essa introdução ao conceito de estruturas neurais hiper-reativas, sensibilizadas (facilitadas), seria justificável indagar se o que está acontecendo no cérebro e na rede neural, como descrito por Goldstein, não é simplesmente facilitação. em grande escala. O esboço de algumas das principais hipóteses atuais sobre a etiologia das FMA no Capítulo 4 pode lançar luz sobre essa possibilidade.
Pesquisa inicial adicional no FMS
A pesquisa inicial do FMS foi apresentada de forma resumida no Box 1.1. Aspectos dessa pesquisa e como alguns deles se correlacionam com descobertas mais recentes são descritos abaixo.
R. Gutstein, um médico polonês que emigrou para o Reino Unido antes da Segunda Guerra Mundial, foi um notável pesquisador que publicou artigos com diferentes nomes (MG Good, por exemplo) antes, durante e depois da guerra. Neles, ele descreveu claramente o fenômeno do ponto-gatilho miofascial, bem como o que hoje é conhecido como fibromialgia, juntamente com muitas de suas características predisponentes e de manutenção.
Gutstein (1956) mostrou que condições como ametropia (um erro no poder refrativo do olho que ocorre na miopia, hipermetropia e astigmatismo) podem resultar de alterações no componente neuromuscular da área craniocervical, bem como condições mais distantes envolvendo a pelve ou cintura escapular. Ele afirmou: A miopia é o efeito de longo prazo da pressão dos músculos extraoculares no esforço de convergência de acomodação envolvendo espasmo dos músculos ciliares, com resultante alongamento do globo ocular. Uma relação sequencial foi demonstrada entre essa condição e o espasmo muscular do pescoço.
Gutstein denominou áreas reflexas que identificou myodysneuria e sugeriu que os fenômenos de referência de tais pontos ou gatilhos incluiriam dor, modificações de dor, coceira, hipersensibilidade a estímulos fisiológicos, espasmo, espasmos, fraqueza e tremor de músculos estriados, hiper ou hipotônio do músculo liso dos vasos sanguíneos e dos órgãos internos e / ou hiper ou hiposecreção das glândulas viscerais, sebáceas e sudatórias. Também foi dito que as manifestações somáticas ocorriam em resposta a estímulos viscerais de níveis espinhais correspondentes (Gutstein 1944). Em todas essas sugestões, Gutstein parece ter estado em paralelo com o trabalho de Korr.
O método de tratamento de Gutstein / Good envolvia a injeção de uma solução anestésica na área do gatilho. Ele indicou, no entanto, que quando acessível (por exemplo, inserções musculares na região cervical), o resfriamento dessas áreas combinado com a pressão produziria bons resultados.
Nisto e em muito do que relatou nas décadas de 1940 e 1950, Gutstein estava amplamente de acordo com os resultados da pesquisa de John Mennell (1952), bem como com Travell & Simons, conforme expresso em seus principais textos sobre o assunto (Travell & Simons 1986 , 1992). Ele relatou que a obliteração de gatilhos evidentes e latentes nas regiões occipital, cervical, interescapular, esternal e epigástrica foi acompanhada por anos de alívio dos sintomas da pré-menopausa, menopausa e menopausa tardia (Good 1951). Ele cita vários médicos que obtiveram sucesso no tratamento de disfunções gastrointestinais desativando áreas-gatilho. Alguns deles foram tratados por procainização, outros por técnicas de pressão e massagem (Cornelius 1903). Ele também relatou a ampla gama de sintomas e características clássicas da fibromialgia, sugerindo o nome de miodisneúria para essa síndrome, que ele também denominou “reumatismo não articular” (Gutstein 1955). Ao descrever a miodisneúria (SFM), Gutstein demonstrou anormalidades sensoriais e / ou motoras funcionais localizadas dos tecidos musculoesqueléticos e viu as causas de tais alterações como múltiplas (Gutstein 1955). A maioria dessas descobertas foi validada posteriormente, em particular pelo trabalho de Travell e Simons. Eles incluem:
infecções agudas e crônicas, que ele postulou estimular a atividade nervosa simpática por meio de suas toxinas
calor ou frio excessivo, mudanças na pressão atmosférica e correntes de ar
Lesões mecânicas, tanto microtraumas maiores como repetidos menores agora validado pela pesquisa recente do Professor Philip Greenman da Michigan State University (Hallgren et al 1993)
tensões posturais, exercícios não habituais, etc., que podem predispor para mudanças futuras, diminuindo o limiar para estímulos futuros (neste, ele estava concordando com os mecanismos de facilitação descritos acima)
fatores alérgicos e / ou endócrinos que podem causar desequilíbrios no sistema nervoso autônomo
fatores congênitos que dificultam a adaptação aos estressores ambientais
alterações artríticas que podem impor demandas específicas sobre a capacidade adaptativa do sistema musculoesquelético
doenças viscerais que podem intensificar e precipitar sintomas somáticos na distribuição de seus segmentos espinhais e adjacentes.
Podemos ver nesses exemplos do pensamento de Gutstein fortes ecos da hipótese da facilitação na medicina osteopática.
O diagnóstico de miodisneúria de Gutstein foi feito de acordo com alguns dos seguintes critérios:
um grau variável de tensão e contração muscular geralmente está presente, embora às vezes o tecido adjacente, aparentemente não afetado, seja mais dolorido
sensibilidade à pressão ou palpação dos músculos afetados e seus adjuvantes
hipertonia acentuada pode exigir a aplicação de pressão profunda para demonstrar dor.
Em 1947, Travell & Bigelow produziram evidências que sustentam muito do que Gutstein (1944) havia relatado. Eles indicaram que estímulos de alta intensidade de áreas ativas de gatilho produzem, por reflexo, vasoconstrição prolongada com isquemia parcial em áreas localizadas do cérebro, medula espinhal ou estruturas nervosas periféricas.
Um padrão generalizado de disfunção pode então resultar, afetando quase todos os órgãos do corpo. Estas descobertas da pesquisa inicial correlacionam-se bem com a fibromialgia moderna e pesquisas sobre fadiga crônica e a hipótese de "distúrbios da rede neural", conforme descrito por Goldstein (1996), e em pesquisas britânicas e americanas utilizando exames de SPECT, que mostram claramente que ocorrem déficits circulatórios graves em no tronco cerebral e em outras áreas do cérebro da maioria das pessoas com SFC e SFM (Costa 1992).
Fisiopatologia de Fibromialgia / Fibrosite / Miodisneúria sugerida por Gutstein
As alterações que ocorrem nos tecidos envolvidos no aparecimento da miodisneuria /fibromialgiade acordo com Gutstein, acredita-se que sejam iniciadas por predominância simpática localizada, associada a mudanças na concentração de íons de hidrogênio e no balanço de cálcio e sódio nos fluidos teciduais (Petersen 1934). Isto está associado a vasoconstrição e hipoxia / isquemia. A dor resultou, pensou ele, dessas alterações que afetam os sensores de dor e os proprioceptores.
O espasmo muscular e as contrações tetânicas difíceis, nodulares e localizadas dos feixes musculares, junto com a estimulação vasomotora e musculomotora, intensificavam-se mutuamente, criando um ciclo vicioso de impulsos autoperpetuadores (Bayer 1950). Padrões variados e complexos de sintomas referidos podem então resultar de tais áreas “desencadeadoras”, bem como dor local e distúrbios menores. Sensações como dor, dor, sensibilidade, peso e cansaço podem se manifestar, assim como a modificação da atividade muscular devido à contração, resultando em aperto, rigidez, inchaço e assim por diante.
Fica claro neste resumo de seu trabalho que Gutstein estava descrevendo fibromialgiae muitas das suas possíveis características causativas.
O Capítulo 2 examina o que é FMS e o que não é, com sugestões para o diagnóstico diferencial.

 Os médicos realmente não sabem o que é fibromialgia ou o que causa isso, mas os pesquisadores acreditam que a condição afeta o modo como o cérebro processa a dor, fazendo com que ela seja amplificada e se espalhe por todo o corpo. Os sintomas da fibromialgia incluem dor, sono excessivo, alterações de humor, fadiga, perda de memória, imprecisão e depressão. Parece ser mais prevalente em mulheres do que em homens.
Os médicos realmente não sabem o que é fibromialgia ou o que causa isso, mas os pesquisadores acreditam que a condição afeta o modo como o cérebro processa a dor, fazendo com que ela seja amplificada e se espalhe por todo o corpo. Os sintomas da fibromialgia incluem dor, sono excessivo, alterações de humor, fadiga, perda de memória, imprecisão e depressão. Parece ser mais prevalente em mulheres do que em homens. Existem quatro maneiras principais que um quiroprático pode ajudar pacientes com fibromialgia. Quiropraxia concentra-se no bem-estar do corpo inteiro e tem se mostrado muito eficaz no tratamento da condição.
Existem quatro maneiras principais que um quiroprático pode ajudar pacientes com fibromialgia. Quiropraxia concentra-se no bem-estar do corpo inteiro e tem se mostrado muito eficaz no tratamento da condição.
























